При молочнице повышен эпителий
Мазок на флору направлен на выявление инфекционно-воспалительных заболеваний урогенитальной области (цервикального канала, влагалища и уретры). Микроскопия мазка с поверхности слизистой позволяет определить количество эпителиальных клеток и клеток воспаления (лейкоцитов), вид и количество присутствующих микроорганизмов (бактерий, простейших или грибов).

Мазок на фору забирается в зеркалах с помощью ложечки, щетки или специальной бактериологической петли, после чего материал тонким слоем распределяется на предметном стекле и высушивается при комнатной температуре. Обязательным является маркировка места взятия мазка. Полученный препарат окрашивают и изучают под микроскопом.
Наиболее информативен мазок когда:
- материал забирается во время активной фазы заболевания.
- не проводилось никакого местного и общего лечения перед взятием материала, либо через 4 недели после окончания приема антибактериальных препаратов внутрь, либо через 10 дней после проведения местного лечения.
- забор материала осуществляется в середине менструального цикла (при отсутствии явных клинических проявлений болезни) или в активную фазу заболевания при отсутствии кровянистых выделений.
- в течение суток до проведения процедуры не было половых связей, использования любых вагинальных средств, в том числе спринцевания, вагинальных душей, тампонов.
- туалет наружных половых органов накануне исследования проводился без использования мыла и гелей.
- накануне забора материала не рекомендуется принимать ванную.
- за суки до проведения мазка нежелательно проведение трансвагинального УЗИ и кольпоскопии.
- также за 2 часа до проведения мазка не рекомендуется мочиться.
Не запрещается брать мазок на флору и в другие дни , однако нужно понимать, что диагностическая значимость будет низкой за счет большого количества ложноположительных результатов.
В любом случае, заключение о наличии какого-либо заболевания должно строиться на двух критериях — это клинические проявления и результаты мазка.
Нормальная микрофлора влагалища очень разнообразна и содержит большое количество бактерий. У женщин репродуктивного возраста доминирующим микроорганизмом являются лактобациллы, однако кроме них находят уреаплазм (у 80%), гарднерелл (у 45%), кандид (у 30%) и микоплазм (у 15%) — это условно-патогенные микроорганизмы, которые при снижении иммунитета могут чрезмерно размножаться и приводить к возникновению воспаления и требуют назначения соответствующего лечения. В отсутствии клинических проявлений, таких как патологические выделения с неприятным запахом или зудом в области промежности, выявление данных микроорганизмов не должно трактоваться как патология.
Хламидии и вирусы также могут находить у женщин, которые не предъявляют никаких жалоб, однако эти агенты не являются частью нормальной микрофлоры и их наличие говорит о скрытой инфекции.
Микрофлора влагалища динамична и может меняться в различные дни менструального цикла. Бывают периоды, когда доминирует лактобациллярная флора и дни, когда преобладает гарднерелла. Значимое нарушение баланса микроорганизмов, сопровождающееся клинической симптоматикой, лежит в основе таких состояний как бактериальный вагиноз и кандидоз. Эти состояния могут часто рецидивировать даже при малейших изменениях в общем состоянии здоровья женщины или приеме антибиотиков. Особенно страдают женщины с семейной предрасположенностью.
Мазок на флору (общий мазок) — это первый шаг в оценке инфекционно-воспалительного процесса урогенитальной области. Он позволяет быстро определить одно из следующих состояний:
- Норма
- Нарушение микрофлоры влагалища — бактериальный вагиноз
- Инфекция, вызванная грибами рода кандид — молочница
- Инфекции, передающиеся половым путем — гонорея и трихомониаз
- Неспецифический (бактериальный) вульвовагинит — лейкоциты в мазке в большом количестве без определяемой специфической микробной флоры. При выявлении большого количества лейкоцитов в мазке и наличии клиники воспаления возможно назначение антибиотика широкого спектра действия, который уничтожает до 90 % бактерий. При отсутствии лечебного эффекта для определения инфекционного агента необходимо провести бактериологический посев, поскольку микроскопически невозможно определить точный вид микроорганизма, вызвавшего воспаление. Бакпосев обычно сопровождается определением чувствительности к антибиотикам, что позволяет выбрать оптимальный препарат и достичь хорошего эффекта лечения.
Мазок на флору НЕ ОПРЕДЕЛЯЕТ:
- Скрытые и внутриклеточные инфекции (герпес, впч, хламидии, микоплазмы, уреаплазмы, ВИЧ). Для определения этих агентов обязательно определение ДНК агента путем ПЦР.
- Беременность
- Предопухолевую (дисплазия шейки матки) и опухолевую (рак) патологию. Для этого существует мазок на цитологию , сутью которого является определение качественных изменений эпителия с помощью специальных окрасок.
В норме в мазке должен присутствовать плоский эпителий — это слущенные клетки слизистой оболочки шейки матки и влагалища. Нормой считается определение не более 10 клеток в поле зрения, хотя это и относительный показатель. Повышение количества слущенного эпителия может наблюдаться при воспалительном процессе, раздражении слизистой (в том числе при активной половой жизни) и использовании различных влагалищных средств и процедур.
При обнаружении в мазке большого количества эпителиальных клеток 30-40-50 и более в первую очередь необходимо исключать воспаление!
Врач-лаборант при анализе мазка на флору может оценить количество лейкоцитов, а также соотношение между нормальной, условно-патогенной и патогенной флорой. Это достаточно субъективный метод оценки здоровья влагалища, однако он позволяет быстро определиться с дальнейшей тактикой.
| I | Палочки Дедерлейна (лактобациллы), плоский эпителий (ориентировочная норма до 15 клеток).
Плоский эпителий в мазке является обычным явлением. Наличие плоского эпителия в большом количестве может говорить о воспалении или раздражении слизистой, когда клетки обильно слущиваются. К тому же неправильный забор материала и подготовка к исследованию (занятие сексом перед мазком) могут привести к увеличению эпителиальных клеток. |
| II | Большое количество палочек Дедерлейна, небольшое количество кокков. |
| III | Большое количество кокков и лейкоцитов. Палочки Дедерлейна в небольшом количестве. |
| IV | Обилие условно-патогенной микрофлоры, промежуточная флора (переходные формы между палочками и кокками). Большое количество лейкоцитов (сплошным слоем). |
Число лейкоцитов зависит от индивидуальных особенностей организма, дня менструального цикла, наличия внутриматочной спирали и не может являться объективным критерием воспаления! Для установления диагноза необходимо два критерия — клинические проявления инфекции и воспалительный характер мазка!
Несмотря на субъективность оценки лейкоцитов в мазке, за норму принято наличие не более 10-15 лейкоцитов в поле зрения. Большим количеством лейкоцитов считается наличие 30-40-50 и более клеток в поле зрения и может быть признаком воспаления.
При определении большого количества лейкоцитов в мазке может быть сразу же назначено противовоспалительное лечение или же дополнительные методы исследования для уточнения инфекционного возбудителя — посев на флору с определением чувствительности к антибиотикам и ПЦР.
(Л:Э)
Изменения мазка при бактериальном вагинозе:
Мазок на флору является методом выбора для диагностики бактериального вагиноза и в проведение ПЦР исследования нет необходимости. В ряде случаев бактериальный вагиноз может протекать в сочетании с другими инфекциями, что клинически будет проявляться отеком и покраснением слизистой, зудом, дизурическими расстройствами. При подозрении на смешанную инфекцию целесообразно проведение дополнительных методов исследования (ПЦР и посева на флору с определением чувствительности к антибиотикам).
Лечение бактериального вагиноза показано для устранения симптомов и направлено на подавление чрезмерного роста условно — патогенной флоры и нормализацию биоценоза влагалища. Доказано, что лечение БВ снижает риск заражения ИППП, поэтому ряд специалистов выступает за проведение антибактериальной терапии и у женщин с бессимптомным течением заболевания.
Кандидозный вагинит — частое заболевание женщин репродуктивного возраста. Существует бессимптомное носительство дрожжеподобных грибов рода кандид и клинически развернутое заболевание со специфическими проявлениями. Заболевание возникает при гормональном дисбалансе, дефектах общего и местного иммунитета, нарушениях микрофлоры влагалища, вследствие длительного приема антибиотиков широкого спектра действия, психоэмоциональном перенапряжении. Проявляется заболевание зудом и белесыми творожистыми выделениями, лечится однократным приемом противогрибкового препарата. В случае тяжелого течения кандидоза с частыми рецидивами применяются схемы длительной противогрибковой терапии.
Гонорея прявляется желтовато-зеленоватыми выделениями с отеком слизистой. Причиной являются диплококки Neisseria gonorrhoeae. При определении в мазке из цервикального канала более чем 15 лейкоцитов в поле зрения, обязательным шагом является последующее углубленное обследование на гонококковую и хламидийную инфекции. Исследование стоит проводить, поскольку гонококковая инфекция вызывает тяжелый гнойный аднексит, что ведет в будущем к бесплодию.
Критериями острой гонореи является:
- резкое снижение числа лактобацилл;
- обилие лейкоцитов, фагоцитирующих бактерии;
- обилие диплококков;
- смешанная флора.
Трихомониаз — инфекция, вызванная простейшими микроорганизмами и проявляющаяся белесыми, водянистыми, пенящимися выделениями. Трихомонады могут переносить на себе другие микроорганизмы (хламидии, гонококки), вызывая таким образом смешанную тяжелую инфекцию. При выявлении в мазке трихомониаза обязательным становится определение возбудителей гонореи и хламидиоза.
Аэробный вагинит проявляется желтовато-зеленоватыми выделениями со сладковатым запахом. Вызывается неспецифический вульвовагинит грамположительными и грамотрицательными микроорганизмы. В мазках отмечается наличие лейкоцитов в большом количестве, большое количество слущенного эпителия и бактерий. Лечится антибактериальными препаратами широкого спектра или направленным АБ после определения чувствительности.
Специфические пятна на нижнем белье — главный признак того, что в зоне интимных органов началась грибковая инфекция.
Выделения при молочнице бывают разными по цвету, запаху и густоте: отличия данных параметров говорят о степени запущенности заболевания и причинах, которыми оно было вызвано. 
Грибок — это серьезно
Мирно существующий в микрофлоре человека грибок Кандида начинает интенсивно размножаться, если организм по разным причинам теряет свои защитные силы.
Результатом его бурной деятельности будут:
Если не лечиться, болезнь может принять хронический характер и распространиться по всему организму.
Разные цвета — разные состояния
По мере развития заболевания бели могут поменять свою окраску на:
Изменение цвета — довольно серьезный симптом, который говорит, что болезнь переходит в тяжелую стадию, или сочетается с другими инфекциями.
В этом случае не стоит медлить с обращением к врачу, ведь ситуация может быть, действительно, опасной.
Бели — в комочках и хлопьях
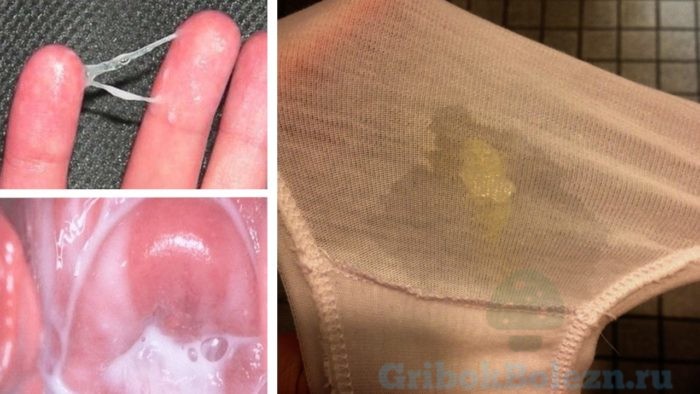
Если грибкового заболевания у вас нет, то подобные признаки исчезнут в течение нескольких дней. В противном случае ситуация будет только усугубляться.
Достоверный ответ о наличии или отсутствии кандидоза даст анализ мазка на микрофлору, проведенный в лаборатории.

Желтые выделения при молочнице — признак серьезной инфекции или воспаления.
Велика вероятность того, что идет развитие:
- дисбактериоза влагалища;
- гарднереллеза;
- сифилиса или трихомониаза;
- других ИППП.
Чтобы удостовериться может ли у вас быть половая инфекция или молочница, желтые выделения посредством мазка должны быть исследованы специалистами. Ведь если с терапией кандидоза можно повременить, то ИППП требуют безотлагательного лечения.
Коричневый цвет — опасности нет?
Откуда кровь?
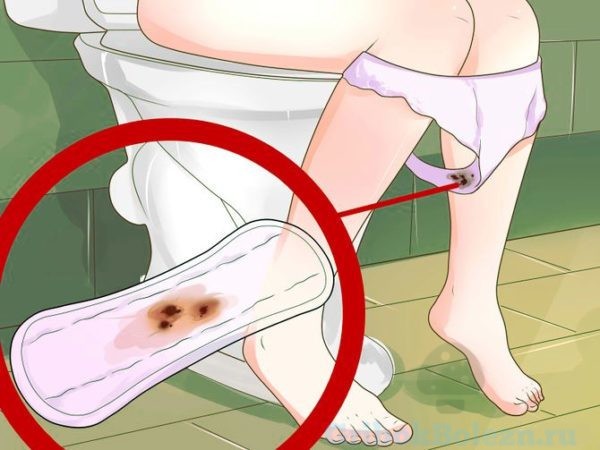
Молочница с кровяными выделениями может быть вызвана микротравмами, появившимися на слизистой из-за повреждения механическим путем, или из-за воспалительных заболеваний в зоне половых органов.
Если в начале развития кандидоза, приходится время от времени почесывать промежность из-за нестерпимого зуда, ненароком можно сделать там маленькие царапины, которые будут кровоточить.
Кровяные выделения могут появиться:
Если у человека развился кандидоз без выделений и долго оставался не леченным, заболевание может перетечь в хроническую, глубокую форму. Проникшие в сосуды и ткани грибки повреждают их и вызывают кровянистые выделения при молочнице.
Всякие кровотечения (помимо менструальных) — опасны. С таким симптомом надо обязательно показаться врачу.

Выделения во время молочницы с зеленоватым цветом — один из наиболее тревожных знаков. По сути, это гной, выходящий наружу из половых органов.
Когда выделений нет
То, как выглядят выделения при молочнице, может многое рассказать о продолжительности поражения, его серьезности и сопутствующих проблемах. Но иногда приходится сталкиваться с таким явлением, как молочница без выделений. Она опасна тем, что очень трудно распознается, а потому долго не лечится.
Если никакой особенной интимной слизи у вас не выделялось, насторожить, тем не менее, должны следующие факторы:
- Отек полового органа.
- Зуд в интимной зоне.
- Боль при сексе и посещении туалета.
Если присутствуют такие проявления, стоит посетить поликлинику и сдать мазок на микрофлору, чтобы удостовериться, все ли у вас в порядке. Это поможет своевременно распознать такое заболевание, как молочница без выделений, и не доводить его до серьезной стадии.
Мужской вариант

Какие бывают выделения при молочнице у мужчин? Этот признак наблюдается у них гораздо реже, чем у слабого пола. О развитии кандидоза говорит припухший и отекший половой член, на котором иногда образуется творожистый налет.
Интимные контакты на время лечения таких заболеваний должны быть прекращены, а внимание к гигиене и укреплению своего иммунитета усилены.
Обо всех изменениях в консистенции, объеме и цвете интимной жидкости будущая мама обязательно должна сообщать своему врачу.

Проведение гинекологического исследования на микрофлору влагалища дает возможность определить наличие возможных процессов воспалительного характера в половой сфере.
Если все в норме, то влагалище должно содержать палочковую флору и единичное количество лейкоцитов. Говоря про лейкоциты в мазке , то в норме показатель не должен превышать 15.
Если цифра оказалась выше, то это свидетельствует о развитии половых инфекций либо различных патологических процессов, в том числе и молочницы.
Симптомы молочницы у женщин
Если есть подозрения на кандидоз , то у женщины возникают симптомы, свидетельствующие о заболевания. Необходимо знать не только то, какие симптомы бывают при молочнице, но какие причины ее возникновения и как выглядит заболевание в целом.
В первую очередь следует отметить то, что при молочнице у женщины могут быть самые разнообразные симптомы, в зависимости от места расположения и стадии заболевания. А вот то, каким образом будет выглядеть заболевание, будет полностью и целиком зависеть от ее формы.
Грибок кандидоза может иметь овальную или круглую форму. Он размножается способом почкования, но может иметь свою тенденцию к образованию спор. При молочнице влагалища, женщина может наблюдать обычные слизистые выделения на начальной стадии.
Необходимо помнить про то, что в некоторых случаях симптомы отсутствуют, поэтому сдавать лейкоциты при молочнице станет отличным способом на выявление заболевания. Организм любого человека является уникальным, он может по-своему переживать заболевание и бороться с ним.
Если у женщины имеется такое заболевание, как кандидоз, ей придется забыть про интимную жизнь. Если молочница будет находиться в запущенной стадии, не проводя необходимое лечение, то последствия заболевания могут быть весьма плачевными. В некоторых случаях, при наличии молочницы женщина замечает кровавые выделения из влагалища в промежутках между месячными.
Что означают повышенные лейкоциты?
Высокий показатель лейкоцитов в крови должен рассматриваться совместно с бактериальной флорой влагалища.
Негативный мазок может быть двух видов:
- число лейкоцитов – 30-40, флора в большей степени кокковая;
- большой показатель лейкоцитов, отсутствие лектобацилл, в микрофлоре могут находиться разнообразные микроорганизмы, могут выделяться гонококки и трихомонады.
Проведение непосредственно мазка на флору не способно определить главные причины высоких лейкоцитов и изменений в микрофлоре. При этом он указывает на наличие в половых органах заболеваний воспалительного характера.
Если повышены лейкоциты , для диагностики возможных болезней, необходимо пройти дополнительные лабораторные анализы – мазки на онкоцитологию и бактериальный посев, кровь на наличие в организме скрытых инфекционных заболеваний. Для определения состояния эндометрия рекомендуется пройти кольпоскопию.
Причины повышенных лейкоцитов
Лейкоцитоз свидетельствует о наличии в организме воспалительного процесса. Повышенное число лейкоцитов в мазке у женщины говорит о наличии болезней половой системы, которые можно классифицировать так:
- неспецифические: стафилококк, микоплазма, уреаплазма, кандидоз;
- инфекционные и вирусные: ВИЧ, сифилис, хламидиоз, трихомониаз, герпес, гонорея;
- воспалительные болезни органов малого таза и нижних отделов: параметрит, эндометрит, эндоцервицит, вульвит, кольпит, цервицит.
Если говорить про течение болезней, то они могут иметь острую стадию или хроническую, которая протекает без симптомов.
Повышенные лейкоциты при беременности

В результате гормональных перестроек в организме во влагалищной микрофлоре женщины при беременности наблюдается повышенный уровень лейкоцитов. При этом в норме он не должен превышать более 20 лейкоцитов в мазке.
Если при беременности мазок оказался негативным, то это может указывать на наличие в половой системе воспалительных процессов и необходимость прохождения дополнительных обследований.
Повышенные лейкоциты при наличии беременности указывают на наличие цервицита, молочницы, причинами которых становится нарушение ведения привычного образа жизни, изменения в гормональном фоне, утомляемость и стрессы.
Использование препаратов для лечения
Если были диагностированы воспалительные процессы в области половых органов, то рекомендуется использовать такие способы лечения:
Важно знать, что из приведенных медикаментозных препаратов, необходимо принимать только по рекомендации врача. При самостоятельном лечении с помощью антибактериальных препаратов возможно появление различных побочных эффектов.
Лечение средствами народной медицины
При наличии заболеваний воспалительного характера, рекомендуется каждый день проводит спринцевание такими отварами, как:
- ложку столовую цветков календулы, ромашки, крапивы (на выбор) залить чашкой воды, дождаться кипения, снять с огня и дать настояться 30 минут. Перед тем как использовать отвар для спринцевания, его рекомендуется процедить через марлю или сито;
- измельчить 6 зубчиков чеснока и залить полутора литрами кипятка, дать постоять ночь, после чего процедить и использовать для спринцевания;
- измельчить два зубчика чеснока и залить 2 чашками горячей воды. Добавить 1.5 ложку столовую яблочного уксуса, размешать и процедить;
- при наличии молочницы: 1 дозу сухого бифидумбактерина перемешать с ложкой чайной воды и вазелина. Посуленной мазью рекомендуется пропитать тампон и ввести его во влагалище на десять часов. Продолжительность лечения 7-10 дней.
Последствия заболевания воспалительного характера
Если во время сдачи анализов было обнаружено повышение в крови лейкоцитов, то это свидетельствует о наличии инфекционных или воспалительных болезней, причем большинство из них могут не иметь никаких симптомов.
Определение причины с последующим ее устранением должно проводиться мгновенно. В противном случае, у женщины могут возникнуть проблемы со здоровьем.
В результате воспалительных процессов могут возникнуть последствия:
- миома матки;
- спаечные процессы, становящиеся причиной бесплодия;
- сбои в менструальном цикле;
- онкология;
- эндометриоз;
- осложнения при беременности;
- внематочная беременность;
- бесплодие.
С целью профилактики, а также последующего определения заболевания органов половой системы, рекомендуется посещать гинеколога для осмотра каждые полгода. Это позволит определить своевременно заболевание и начать его быстрое лечение.
Вывод

При молочнице наблюдается повышение лейкоцитов в крови. Это необходимо знать во время сдачи анализов.
Если вы заподозрили у себя первые признаки молочницы, рекомендуется сразу же обратиться к врачу, ведь отсутствие своевременного лечения может стать причиной серьезных последствий со здоровьем. Берегите свое здоровье, не пренебрегайте своевременным посещением врачей.

Почему молочница возвращается?

Чем опасна молочница? Что следует ожидать от молочницы?

Механизм развития кандидоза
Грибки Candida имеют более 150 разновидностей, однако, лишь 20 из них способны существовать и паразитировать в человеческом организме. Возбудитель присутствует в составе влагалищной микрофлоры и в нормальных условиях никак не проявляется.
Оказавшись в благоприятной среде, обладающий дерматонекротической активностью микроорганизм активно выделяет протеолитические ферменты. Если иммунная система пациента ослаблена, грибки стремительно растут и размножаются, образуя целые колонии.
Проникнув в слизистые, дрожжи проявляют свои токсические свойства. Если не предпринимать адекватных медицинских мер, грибки захватывают все новые участки, а характер выделений меняется.
Патологии, которые вызывают появления кандидоза у женщин:
- эрозия шейки матки – раны на слизистой цервикального канала и влагалищной части шейки детородного органа;
- дисбаактериоз влагалища;
- воспалительные процессы в репродуктивной системе (вагинит, цервицит, эндометрит, сальпинит);
- новообразования в яичниках, матке доброкачественной и раковой природы.
Нередко в биологическом материале больных обнаруживается высокая концентрация инфекционных возбудителей: хламидий, трихомонад, гонококков. Они влияют на характер выделений при молочнице у женщин, изменяя цвет, консистенцию секрета, а запах выделений может отдавать аммиаком.
Физиологические выделения
Прежде чем обсуждать цвет и характер вагинальных выделений при кандидозе, следует ознакомиться с особенностями физиологического процесса. У здоровой женщины вагинальный секрет имеет следующие характеристики:
- оттенок: прозрачный, белесый или желтоватый;
- объем: в течение суток выделяется не более 1 ч. л. (максимальный объем в первой половине менструального цикла);
консистенция: жидкая или вязкая (зависит от цикла); - запах: не имеет.
Во влагалищном секрете здоровой женщины содержатся: слущенный эпителий слизистой, лактобактерии, частички менструальной крови, единичные лейкоциты. Вагинальная слизь вырабатывается железами, расположенными в слизистой оболочке шейки матки и во влагалище.
Цвет выделений при молочнице
Довольно часто при молочнице секрет белого, а после высыхания желтоватого цвета, имеющий характерную творожистую консистенцию и кислый запах. Однако, в зависимости от стадии патологии и особенностей женского организма, выделения могут менять свои характеристики.
Сначала творожистый налет легко снять или смыть водой. Позднее налет образует грязно-серую пленку, после снятия которой на слизистой остаются эрозии с кровоточащей поверхностью. Спустя время, выделения увеличиваются в объеме и приобретают неприятный запах.
Если секрет при молочнице вдруг стал желтым, коричневатым, розоватым и даже с примесями крови – это может свидетельствовать о присоединении вторичной инфекции.
Важно разобраться, какие признаки свидетельствуют об опасных состояниях, изучить представленные ниже фотографии и в случае появления тревожных признаков, обратиться к специалисту.
Выделения при молочнице могут стать коричневыми в конце менструального цикла и непосредственно перед месячными. В этом случае они всегда имеют светлые коричневатые оттенки. Если они появились в другой период цикла и имеют отталкивающий запах, значит, в маточной или влагалищной полости развивается воспалительный процесс.
Симптом может указывать на такие патологические состояния, как болезни, передающиеся половым путем или злокачественные новообразования. Во время беременности коричневые выделения при молочнице крайне опасны, поскольку они могут выступать признаком отслоения плаценты.
Если выделения при молочнице имеют желтый оттенок – это может свидетельствовать о следующих патологических состояниях:
Розовый оттенок выделений при молочнице появляется при попадании в творожистую массу незначительных примесей крови. Это происходит при эрозиях, когда целостность расположенных на поверхности слизистой кровеносных сосудов нарушается. Под влиянием воспалительного процесса, сопровождающегося зудом и жжением, сосуды становятся более уязвимыми и повреждаются при малейшем механическом воздействии (после осмотра в гинекологическом кабинете, подмывания, расчесывания или интимной близости). Поэтому розовый вид секрета – обычный симптом кандидоза.
Частая причина розовых выделений при кандидозе – приемом сильно действующих гормональных препаратов.
Кровянистые выделения после Эскапел – нередкое явление. Похожие симптомы наблюдаются и после приема других средств экстренной контрацепции.
Слизь красноватого оттенка может появиться за пару суток до менструального кровотечения. В остальных случаях бывает спровоцированной следующими состояниями:
Секреция зеленого цвета наиболее опасна для здоровья, ведь этот симптом свидетельствует о том, что в органах репродуктивной системы формируются опасные патологические изменения. Это происходит из-за повышенной активности патогенных микроорганизмов и, как следствие, образования гнойного воспаления.
Отклонение указывает на то, что маточные трубы, влагалище и яичники охвачены воспалением. Следующим этапом в развитии болезни станет распространение инфекции на другие органы.
Нередко, зеленые зловонные выделения при молочнице – признак развития трихомониаза, спровоцированного гонококком.
Желто-зеленые бели возникают при запущенной патологии или присутствии половых инфекций.
Внимание! Обнаружив зеленую или желто-зеленую слизь, необходимо показаться врачу, который назначит терапию. Молочница уже имеет хроническую форму, а значит, лечение будет непростым.
Если слизь пахнет тухлой рыбой, то это говорит о дисбактериозе влагалища. Признак может появиться на фоне молочницы или выступать, как самостоятельное заболевание.
Молочница при беременности
Почти 80% будущих мам атакуются дрожжевым грибком. Неутешительная статистика имеет медицинское обоснование: во время гестационного периода снижаются иммунные свойства организма, гормональный фон постоянно перестраивается.
Выделения у беременной и не беременной женщин имеют одинаковые характеристики. В самом начале патологии белый, творожистый секрет легко снимается. Когда заболевание переходит в хроническую фазу, слизь приобретает серый или желтый оттенок.
Поскольку грибы могут передаться ребенку через родовые пути, молочницу необходимо вылечить еще до родоразрешения.
Если при молочнице во время беременности появились кровянистые выделения, важно обратить внимание на их оттенок и объем. Поскольку во время гестационного срока капилляры становятся более ломкими, а кровоснабжение области малого таза усиливается, на гигиенической прокладке остаются не белые, а розовые следы. Все намного серьезнее, если секрет окрашен в коричневый, желтый или зеленый оттенок. Обильное кровотечение или коричневая секреция может указывать на отслоение плаценты, начало самопроизвольного аборта. На представленных фото можно ознакомиться, какой вид имеют выделения при молочнице у беременных.
Лечение кандидоза
Терапия направлена на угнетение деятельности возбудителя и подавление его размножения. Также представительницам прекрасного пола назначаются лекарства, облегчающие симптоматику кандидоза: жжение половых органов, зуд, образование обильного слизистого секрета.
Лечить кандидоз необходимо вагинальными суппозиториями и таблетками с противогрибковым эффектом:
Терапия свечами длится от 5 до 10 дней, в зависимости от тяжести кандидоза и его симптоматики. Многие противомикозные средства запрещены при беременности до трех месяцев.
Для лечения молочницы больным часто рекомендуют антигрибковые лекарства в форме мазей и кремов. По комментариям женщин в интернете наибольшей эффективностью отличаются крема Миконазол, Эконазол.
Для устранения зуда и жжения в половых органов, допускается использовать средства народной медицины: теплые ванночки с добавлением отвара коры дуба и ромашки. Дополнительно выполняют спринцевания влагалища отваром календулы и шалфея.
При молочнице происходит нарушение микрофлоры влагалища, поэтому в стандартную схему лечения обычно включают пробиотики: Бифилиз, Бифидумбактерин, Лактобактерин, Вагинорм. Подобные препараты рекомендуется принимать при беременности для профилактики развития кандидоза.
Терапия проводится с использованием антибиотиков (если в мазке помимо грибков обнаружены бактерии). Подходящий медикамент гинеколог назначает после получения результатов анализа мазка. Длительность лечения составляет в среднем 2 недели. Курс продлевают в том случае, если продолжает выделяться густая пахучая слизь или остались другие симптомы болезни.
После лечения
Заподозрив наличие молочницы, необходимо обратиться к специалисту. На основании результатов исследований доктор назначит адекватную комплексную терапию.
В некоторых комментариях, сопровождающих медицинские статьи, можно встретить жалобы на то, что после лечения молочницы зуд и жжение прошли, а белые выделения остались. Дело в том, что творожистый налет белого цвета указывает не только на кандидоз, но и на наличие других болезней. Чтобы определить причины постоянных выделений, пациенту назначают ряд дополнительных исследований.
Случается, что после проведения противогрибковой терапии из влагалища появляются кровяные выделения. Этот симптом возможен при патологиях матки, эндометрите, герпесе, инфекции мочеполовой системы. В этом случае дополнительное обследование необходимо.
Профилактика
Чтобы снизить риск рецидива после лечения кандидоза, достаточно придерживаться следующих правил:
- Обогатить свой рацион свежими фруктами и овощами, кисломолочными продуктами, рыбой.
- Пить минеральную воду и зеленый чай.
- Употреблять продукты с противогрибковыми свойствами: чеснок, грейпфруты, орехи.
- Минимизировать потребление мучного, кофе и алкоголя.
- Отказаться от беспорядочной половой жизни с постоянной сменой малознакомых партнеров.
- Избавиться от лишнего веса.
- Носить хлопчатобумажное удобное нижнее белье.
- Для смазки интимной зоны использовать водорастворимые лубриканты.
- Исключить бесконтрольный прием антибактериальных средств.
- Не увлекаться спринцеваниями.
- Подмываться без применения моющих средств.
- Во время месячных пользоваться гигиеническими прокладками, а не тампонами.
При своевременном обращении к врачу кандидоз излечивается полностью. Изучив содержание представленной статьи можно без труда обнаружить характерные симптомы молочницы.
Читайте также:


