При молочнице могут быть покалывания в влагалище
Среди многочисленных гинекологических болезней в последнее время отмечен значительный рост грибковой инфекции. В частности, кандидоз влагалища занимает второе место среди всех вагинальных заболеваний в мире. В чем же причины его возникновения, как справиться с недугом? И самое главное -как предотвратить заражение в дальнейшем?

Что же это такое – кандидоз влагалища
В результате грибкового роста и распространения развивается болезненное состояние, проще говоря, молочница. Кандиды, размножаясь во влагалище, могут плавно перетечь и на слизистую шейки матки, и на вульву.
Кандидоз влагалища встречается в основном у молодежи. Девочкам обычно не везет перед месячными. Дамы в ожидании ребенка еще чаще страдают этой хворобой. У женщин от сорока пяти лет ее практически нет.
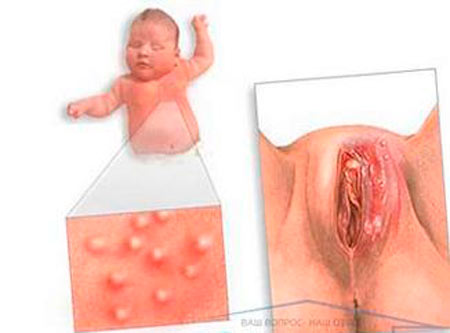
Как и у любой болезни, у кандидоза влагалища существуют свои формы:
- носительство;
- истинный кандидоз (период болезни один-два месяца);
- кандидоз хронический (затягивается на три месяца и более).
Причины кандидоза влагалища
Их достаточно много:
- неправильная работа желез внутренней секреции (эндокринологические проблемы, диабет);
- самолечение антибиотиками, не правильно подобранная дозировка;
- вынашивание плода;
- предохранение от беременности путем приема гормональных противозачаточных средств;
- в случае орального секса (у многих присутствует носительство Candida–грибка во рту)
Признаки молочницы у женщин
Размножение кандиды дополняет общая ослабленность организма (из-за токсинов, вырабатываемых грибками). Это провоцирует воспаление. Слизистая интенсивно начинает избавляться от поврежденного слоя. В итоге дамы замечают:
Важно! Кандидоз влагалища может иметь хронический вариант. Зудящее влагалище в этом случае может оказаться единственным неудобством для заболевшей женщины. Зуд усиливается после интимной близости или перед наступлением критических дней.

Хочется дать дельный совет! Ни в коем случае не занимайтесь самолечением и при появлении подозрений на кандидоз влагалища, немедленно обращайтесь к доктору. Только врач-гинеколог сможет вам дать исчерпывающую информацию о способах лечения вашего заболевания.
Диагностические мероприятия
Мазок для подтверждения и определения рода и количества грибков берет медработник в условиях поликлиники. Если вам назначен анализ, заранее необходимо приобрести одноразовый стерильный гинекологический набор с цитощеткой. Секрет из вагины распределяют на предметное стеклышко, затем помещают под микроскоп. С помощью этого анализа можно определить степень поражения организма.
Кроме того, по назначению врача вам, возможно, будет необходим посев выделений на питательную среду (с целью определения чувствительности инфекции к определенным лекарствам). Данная манипуляция даст окончательный ответ на вопрос чем же вас лучше лечить.
Скорее всего, еще придется сдать общий анализ крови и мочи.
Как правильно лечить кандидоз влагалища
Сохранение и укрепление женского здоровья – важнейшее направление в развитии современной медицины. Здоровая женщина – это здоровая семья, здоровые дети, а соответственно здоровая нация.
Пораженное кандидами влагалище лечит гинеколог. Важны здесь и соблюдение периода лечения, и разнообразие лекарственных форм, и дозировка.
Комплексный подход обеспечит эффективность проводимой терапии. Придется вам, девочки, таблеточки попить и свечки применить. Не забываем о личной гигиене. Но это не значит, что вы без конца должны мыть (и не дай бог спринцевать!) интимное место. Как утверждают доктора, нынче спринцовка не в моде – малоэффективна и неудобна.
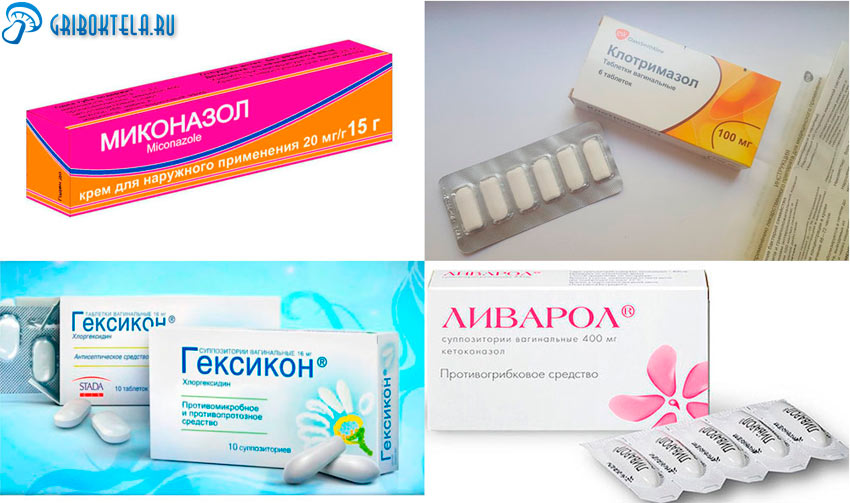
Современная медицина предлагает широкий выбор лекарственных противогрибковых медикаментов в различных формах. Кандидоз отлично излечивается вагинальными свечами. За незначительное время уйдут все симптомы, вы сможете жить нормальной жизнью.
Важно! Если свечки подобраны неправильно, то они могут выдать обратный эффект. Некоторые отрицательно влияют на младенца еще в утробе. Своевременное консультирование доктора крайне важно.
Эффективные фармацевтические препараты:
Как правильно вводить свечи:
Не спешите, вводя свечу, но и не медлите, старайтесь сделать все четко и правильно.
Лучшие рецепты народной медицины
Из уст в уста наши драгоценные дамы передают способы лечения молочницы уже достаточно давно. Современные методы лечения народные средства только дополнят, улучшив проводимую терапию.
Настои, отвары, чаи помогут убрать зуд, болезненность, успокоят травмированную слизистую и кожу, снимут отек. Их применяют как наружно, так и внутренне.
Лечебное действие трав – доступно, безопасно, а главное побочных действий практически не вызывает.
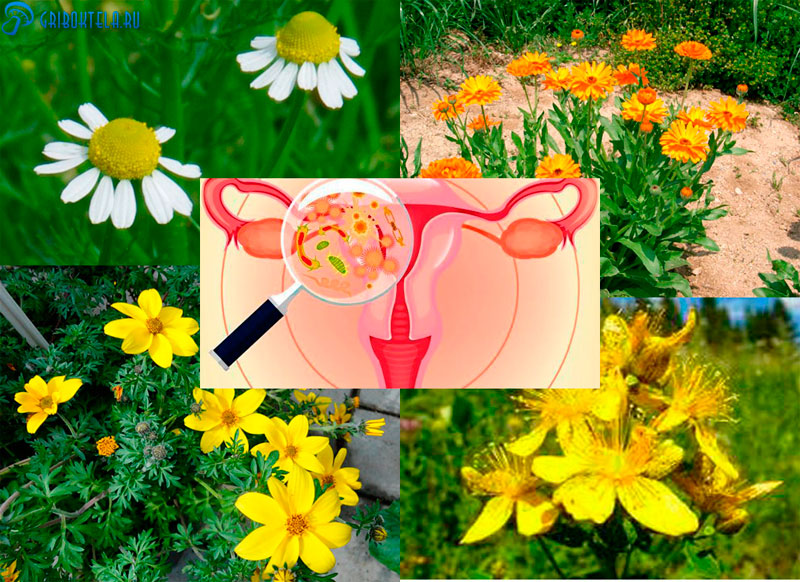
- ромашка — оказывает отличное противовоспалительное, успокаивающее и ранозаживляющее действие;
- череда — подарит дезинфицирующий и противовоспалительный эффект;
- календула — обладает бактерицидным действием;
- зверобой — поможет зажить поражённым тканям и обезвредит кандиду.
Сухие цветки – примерно одну столовую ложку, заливайте одним стаканом кипятка, дайте постоять двадцать минут, укрыв полотенцем. Процедите, используйте для подмывания и ополаскивания наружных половых органов.
Важно! Натуральные средства предполагают натуральные ткани в нижнем белье. Чем меньше синтетики, тем лучше. Личная гигиена только приветствуется! Воздержитесь от любовных утех.
Как избежать рецидивов вагинального кандидоза
Молочница влагалища может периодически возвращаться, то есть рецидивировать (четырежды за год). Если это явление носит регулярный характер, то становится необходимым прийти на прием еще и к терапевту. А вдруг выясниться, что у вас диабет или что-то хроническое? Имейте в виду, кандидоз требует внимания, иначе в процесс могут подключиться мочеполовая система (почки, мочевой пузырь) и даже кишечник.
Чтобы избежать молочницы:
- Следите за своим питанием. Фрукты, овощи, кефир, сметана, творог еще ни кому не повредили, а в вашем случае только помогут. Не игнорируйте чеснок, лук, красный перец.
- Старайтесь носить нижнее белье, в котором присутствуют хлопчатобумажные нити. Они пропускаю воздух и не вызывают повышенной потливости.
По статистике, каждая вторая представительница прекрасного пола испытывала хотя бы один раз в жизни колющие боли во влагалище. Причин тому могло быть множество. Неприятные ощущения приносят не только дискомфорт, но и настораживают, поскольку могут говорить о наличии патологии. По данным ВОЗ, в странах бывшего Союза 25 процентов женщин имеют заболевания мочеполовой системы, одним из признаков которых и есть именно такие боли. Симптом может указывать на присутствие инфекции, кист, патологии матки или ее придатков и прочее. Поэтому важно своевременно обратиться за помощью доктора, после проведения диагностических мероприятий и постановки точного диагноза он назначит соответствующую терапию. Если нет возможности посетить на данный момент врача, можно получить бесплатную консультацию гинеколога по телефону.
Симптомы и признаки
Характер боли может быть различным. Боль может быть похожа на уколы игл, иногда со временем она усиливается. Сильные боли причиняют дискомфорт, они заставляют менять положение тела. В области паха может возникнуть чувство присутствия инородного тела, тяжесть. Также неприятные ощущения могут сопровождаться и иными симптомами:
- Патологические выделения. Они могут иметь неприятный запах, желтый, коричневый или зеленый оттенок.
- Тяжесть в области живота.
- Слабость и повышенная утомляемость.
- Увеличение температуры тела.
- Развитие кровотечения.
При появлении любого из признаков рекомендуется получить бесплатную консультацию гинеколога по телефону, а лучше всего лично обратиться в медицинское учреждение.
Возможные причины
Причины, что могут спровоцировать появление болей, в медицине условно разделяют на несколько групп. Таким образом, к возможным причинам колющих болей во влагалище относят:
- Развитие инфекции.
- Повреждение слизистого эпителия механическим способом, травмы органов мочеполовой системы.
- Изменение рациона питания.
- Ношение синтетического белья.
- Патологии органов, что расположены поблизости.
Воспалительные процессы в половых органах

Чаще всего боль возникает по причине развития инфекции и различных женских заболеваний. Связано это с тем, что ткани и слизистый эпителий влагалища достаточно тонкий, поэтому они могут изменяться. К самым распространенным заболеваниям, что провоцируют боль, относят:
- Кольпит. Патология проявляется воспалением слизистого эпителия влагалища по причине попадания в него инфекций, изменений ткани из-за возраста, повреждений. В данном случае у женщины появляются колющие боли во влагалище, причины которых точно поможет установить врач, а также отек данной области, неприятные выделения с гнойным содержимым. Иногда выделения могут быть с примесями крови. При диагностировании кольпита проводится поддерживающая терапия, направленная на восстановление микрофлоры и повышение защитных сил организма. Врач часто назначает спринцевание антисептическими препаратами.
- Бартолинит. Данная патология представляет собой воспаление железы, что синтезирует смазку. Боль возникает в области промежности, могут появиться выделения с примесью гноя, отечность слизистого эпителия. У женщин может подняться температура тела, возникнуть озноб и лихорадка. При отсутствии терапии начинается абсцесс. Лечение должно проходить с применением антибактериальных препаратов, анальгетиков и антисептиков.
- Вагинит имеет схожую симптоматику с кольпитом.
Патологии внутренних половых органов
Нередко причины колющих болей во влагалище связаны с заболеваниями половых органов. Обычно болевые ощущения появляются во время движения или занятия половым актом. К распространенным заболеваниям, вызывающим болевой синдром, относят:
- Аднексит. Патология проявляется в воспалении яичников и маточных труб в результате попадания в них инфекции. У женщины помимо болей увеличивается температура тела, появляются патологические выделения. В данном случае гинеколог выписывает антибактериальные препараты, диету. Во время терапии нужно отказаться от сексуальных связей.
- Эрозия проявляется в изъявлении слизистого эпителия шейки матки. У женщины появляются вагинальные боли, которые отдают в нижнюю часть живота. Во время полового акта появляются кровянистые выделения. Терапия проводится хирургическим методом: криотерапией, лазеротерапией, прижиганием и т. д.
- Метрит характеризуется воспалением мышечного слоя матки в результате развития инфекции. Симптомами патологии выступают: кровотечение, повышение температуры тела, боль во влагалище после секса. Лечение подразумевает использование антибиотиков и физиотерапии.
- Эндометрит и эндометриоз провоцируют появление болей, зуда, неприятных ощущений во влагалище.
Патологии мочеполовой системы
Часто инфекция, что проникает в половые органы, вызывает развитие заболеваний, например, гонорею, герпес, хламидиоз и прочие венерические заболевания. Они часто сопровождаются болями, отечностью, зудом и жжением во влагалище, появляются неприятные выделения.
Когда недостает лактобактерий во влагалище, активно размножается патогенная микрофлора, начинает развиваться бактериальный вагиноз. В данном случае кроме болевого синдрома появляются обильные выделения с неприятным рыбным запахом. Творожистые выделения и колющие боли провоцирует и молочница (кандидоз).
Также причиной колющих болей во влагалище может стать инфекция мочевыделительной системы, например, цистит или уретрит. В данном случае болевые ощущения будут распространяться и в область промежности.
Терапию всех этих заболеваний проводят с использованием антибактериальных препаратов и антисептиков.
Повреждение слизистого эпителия
Нередко повреждения слизистой оболочки влагалища провоцируют появление болевых ощущений. Такое явление может наблюдаться, например, при частых спринцеваниях. Обычно гинеколог назначает антисептики и противовоспалительные лекарства для местного использования.
Раздражение слизистой оболочки

Иногда колет во влагалище по причине несоблюдения интимной гигиены. В данном случае развивается раздражение слизистой оболочки, сопровождающееся зудом, отеком и покраснением. Такие же симптомы могут наблюдаться при использовании синтетического белья. В любом случае необходимо соблюдать правила гигиены, использовать в качестве терапии антисептические растворы.
Травмы и последствия оперативных вмешательств
При травмах влагалища боль возникает практически всегда. После родовой деятельности может произойти разрыв шейки матки или влагалища. При наложении швов нередко не удается восстановить анатомическую целостность органов, поэтому со временем остаются рубцы, которые иногда провоцируют появление боли во время полового акта.
Беременность
Многие женщины жалуются на то, что колет во влагалище при беременности. Такое явление может считаться нормальным, так как матка в данный период увеличивается в размерах, происходит растяжение стенок половых органов. В случае появления выделений и негативных симптомов нужно незамедлительно посетить врача для проведения диагностики.
Боль во влагалище после секса
Есть женщины, у которых специальная железа выделяет недостаточное количество смазки, поэтому во время полового акта появляется сухость, раздражение, микротрещины и болевые ощущения. Также такое явление может быть спровоцировано отсутствием полового возбуждения или стрессом. Медики рекомендуют в таких случаях использовать специальные смазки, которые можно приобрести практически в любой аптеке. Рекомендуется также посетить гинеколога для выявления причин болевых ощущений.

Новообразования
Иногда у женщин на яичнике может образоваться киста. Данное новообразование часто возникает в результате закупорки железы, синтезирующей смазку. В данном случае проводят оперативное вмешательство.
В некоторых случаях появляются полипы в матке, причины такого явления могут быть разными, но чаще всего этому способствует нарушение гормональной системы. К предрасполагающим факторам медики относят развитие аднексита и эндометрита, а также аборты.
Основная причина полипов в матке – синтез большого количества эстрогена, который стимулирует увеличение эндометрия. В результате этого появляются наросты, которые и называются полипами.
Такие патологии нередко сопровождаются болями, кровяными выделениями, кровотечениями, бесплодием. Лечение предполагается хирургическое.
Аномалии строения влагалища
Под воздействием негативных факторов строение половых органов может претерпевать изменений. Стенки влагалища могут истончаться или утолщаться, они могут опускаться, особенно при осложненной родовой деятельности. В данном случае проводится медикаментозное лечение с применением гормонов, иногда может потребоваться оперативное вмешательство.
С возрастом в организме женщины происходят определенные изменения. Половые гормоны синтезируются в недостаточном количестве, что может стать причиной развития крауроза вульвы, когда атрофируется слизистый эпителий влагалища. В этом случае также может появиться колющая боль.
Другие возможные причины

В некоторых случаях причины колющих болей во влагалище не имеют никакого отношения к гинекологии. Иногда такой синдром может появиться в таких случаях:
- Запоры. В данном случае боль в кишечнике может отдавать во влагалище.
- Патологии мочевого пузыря также могут стать причинами болезненных ощущений, которые часто путают с влагалищными болями. В таких ситуациях часто патологии сопровождаются таким признаком, как нарушение мочеиспускания.
- Поражение нижних отделов позвоночника провоцирует появление болевого синдрома в пояснице, в области заднего прохода и влагалища.
Диагностические мероприятия
Самостоятельно выявить причину болевых ощущений весьма трудно, поэтому рекомендуется посетить опытного специалиста. Он проведет диагностику и поставит точный диагноз. К диагностическим мероприятиям относят:
- Сбор анамнеза, изучение симптоматики, опрос пациента.
- Гинекологический осмотр дает возможность выявить наличие и характер выделений, определить наличие новообразований, эрозии, очаг воспаления.
- Лабораторные тесты, которые включают изучение крови, урины, мазков.
- Инструментальные методы обследования, например, УЗИ органов малого таза.
По результатам обследования ставится точный диагноз и разрабатывается схема терапии.
Лечебные мероприятия
Боль во влагалище не лечат, проводят терапию основного заболевания, которое вызвало появление такого синдрома. Схема терапии назначается в каждом конкретном случае исходя из заболевания, возраста и индивидуальных особенностей организма пациента. В некоторых случаях врач назначает антибактериальные препараты, антисептические растворы для спринцевания, гормональные средства. В других случаях может потребоваться хирургическое вмешательство.
Медики настоятельно рекомендуют не заниматься самолечением, так как можно только усугубить проблему. Недопустимо самостоятельно применять грелки и назначать медицинские препараты. Лечением дожжен заниматься только врач. При появлении первых неприятных симптомов нужно обратиться в клинику. В противном случае могут появиться осложнения. Так, при отсутствии терапии бартолинит может спровоцировать появление кист, а эндометриоз – раковой опухоли.

Заключение
С целью профилактики рекомендуется следить за интимной гигиеной, иметь одного сексуального партнера, вести здоровый образ жизни. При появлении неприятной симптоматики нужно незамедлительно обращаться в клинику для проведения диагностических мероприятий. Своевременная терапия позволит не только избавиться от болевого синдрома, но и от причины его появления.
Таким образом, выявить причину болевых ощущений самостоятельно невозможно, этим должен заниматься доктор. При постановке точного диагноза разрабатывается эффективное лечение, которое направлено на устранение патологии. Иногда может потребоваться участие таких специалистов, как уролог, невролог или проктолог, поскольку не всегда боль может быть вызвана женскими заболеваниями.
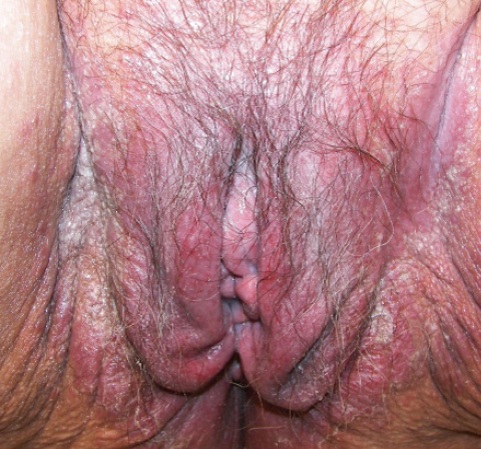
Молочница влагалища – это грибковое поражение, вызванное микроскопическими грибками рода Кандида. Данный микроорганизм передается половым путем.
Урогенитальный кандидоз – одна из самых частых инфекций у женщин.
Кандида – это причина 50% всех случаев воспалительного процесса не только во влагалище, но и в нижнем отделе мочеполового тракта в целом.
- Причины молочницы у женщин
- Молочница влагалища: первые признаки
- Степени тяжести молочницы влагалища
- Молочница при беременности
- Молочница влагалища: диагностика
- Лечение молочницы влагалища
- Чем лечить молочницу влагалища
- Лечение сопутствующих патологий при молочнице
- Контрольные анализы после лечения молочницы влагалища
- Народные средства при молочнице влагалища
- Молочница влагалища: куда обратиться
Причины молочницы у женщин
Непосредственной причиной молочницы является грибок рода Кандида. Чаще всего патологию вызывает Кандида альбиканс – до 90% от всех случаев урогенитального кандидоза. Лишь 10% воспалений вызвано другими грибками.
Существует ещё 5-7 видов, которые более-менее часто провоцируют кандидоз. Ещё несколько видов вызывают воспаление очень редко – в единичных случаях. Но не всегда после заражения сразу же развивается воспалительный процесс.
Кандиды – грибки с низкой иммуногенностью и патогенностью. Они являются частью условно-патогенной микрофлоры мочеполовых путей. У большинства женщин во влагалище есть кандиды. Но они присутствуют в минимальных количествах.
Воспалительных процессов обычно не вызывают. Чтобы возникло воспаление во влагалище (молочница), нужны предрасполагающие факторы. Они приводят к усиленному росту кандид, увеличению их популяции.
Только после этого возникают воспалительные реакции.
К факторам риска молочницы во влагалище относятся:
- иммунодефициты, в том числе ВИЧ
- сахарный диабет
- применение глюкокортикоидов
- использование иммунодепрессантов
- переохлаждение
- ожирение, потливость, влагалищные выделения (кандиды активно размножаются во влажной среде)
На риск эндогенной инфекции влияет также применение антибактериальных препаратов.
Часто молочница развивается после курса антибиотиков. Это связано с тем, что антибактериальные средства уничтожают флору, которая является конкурентной для грибков. При этом сами грибы от них не погибают. Они лишь усиливают свой рост.
Молочница во влагалище развивается как эндогенная инфекция приблизительно в 63% случаев. Оставшиеся 37% приходятся на заражение при половом акте. У 57% женщин молочница протекает в виде смешанной инфекции.
В качестве сопутствующей флоры часто обнаруживаются уреаплазмы или микоплазмы – в 22,5% случаев. У 17% пациенток молочница влагалища ассоциирована с бактериальным вагинозом.
Молочница влагалища: первые признаки
Как правило грибковое воспаление протекает легко. Симптомы молочницы влагалища выражены минимально.
В легкой или среднетяжелой форме инфекция протекает в 85% случаев. Лишь 15% приходится на тяжелую форму.
Первыми симптомами обычно становится:
- зуд
- покраснение вульвы и влагалища
- отечность слизистой
Затем формируются белые налеты.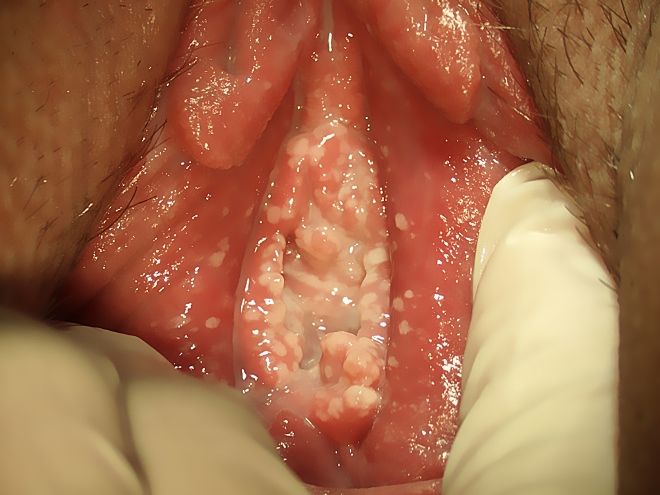
Отделяемое из влагалища при молочнице выглядят как густые, сливкообразной консистенции массы. Они легко снимаются тампоном.
Но при длительном течении молочницы могут плотно спаиваться с тканями. Они приобретают сероватый цвет. Такое отделяемое снимается с трудом. Под ним могут обнажаться эрозивные поверхности.
Запах у выделений может отсутствовать. В иных случаях он кислый.
Кровянистые выделения могут наблюдаться в случае выраженных клинических проявлений кандидоза или сочетания этой инфекции с бактериальной флорой. Кровь выделяется в случае формирования эрозий или язв во влагалище. Однако для большинства клинических форм этот симптом не характерный. Кровянистые выделения часто появляются при сочетании кандидоза с хламидиозом или трихомониазом.
Помимо влагалища, основным источником кандидозной инфекции может стать:
- уретра – в 9% случаев
- прямая кишка – у 6% пациенток
При хронической форме кандидоза возможна многоочаговость поражения.
Существуют такие варианты течения болезни этой инфекции:
- латентный кандидоз – в мазке выявляются почкующиеся клетки, но выделений и субъективных симптомов нет
- кандидозоносительство – выявление кандид с использованием ПЦР при отсутствии обострений этой инфекции
- персистирующий кандидоз – симптомы и лабораторные признаки молочницы сохраняются после лечения
- рецидивирующий кандидоз – признаки обнаруживаются спустя не более чем 3 месяца после завершения терапии
- хронический рецидивирующий – обострения у женщины возникают 4 раза в год или чаще
Носительство кандид не считается показанием к назначению терапии.
Степени тяжести молочницы влагалища
При легкой форме молочница влагалища проходит без выделений. Отмечается лишь зуд, который усиливается перед менструациями.
При осмотре клиники выраженного вагинита нет. При среднетяжелой форме обнаружены классические признаки кольпита. При осмотре влагалища во время молочницы выявляется отек, покраснение слизистой, белые налеты.
В нативном препарате могут быть выявлены бластоспоры или псевдомицелий грибка. При посеве кандиды вырастают в количестве не меньше 10 в 4 степени КОЕ.
В случае тяжелого воспаления появляются папулы, пустулы, эрозии, язвы, болезненные трещины. Они заполнены белым налетом. Присоединяется бактериальное воспаление. Увеличиваются лимфатические узлы.
Молочница при беременности
У многих женщин болезнь манифестирует после наступления беременности. Это связано с физиологической иммуносупрессией в этот период. К тому же, меняется гормональный фон.
Вырабатывается больше женских гормонов, в эпителии влагалища становится больше гликогена. Он является питательным субстратом для грибков.
Количество рецидивов молочницы возрастает, начиная с 1 триместра, достигая максимума в 3 триместре. Распространенность молочницы среди беременных женщин в последние 3 месяца гестации достигает 30-40%.
Грибковая инфекция может передаваться ребенку во время родов. Тогда у малыша развивается неонатальный кандидоз. Он развивается в первые 3 недели жизни. Иногда протекает очень тяжело, с риском летального исхода.
Молочница влагалища: диагностика
В большинстве случаев для выявления молочницы у женщин достаточно:
- мазка из урогенитального тракта с его микроскопическим исследованием
- оценки клинических симптомов
Если в мазке обнаружены почкующиеся клетки и псевдомицелий, а у женщины присутствуют симптомы кандидоза, устанавливается соответствующий диагноз. Бывают спорные ситуации. Например, симптомы молочницы у женщины есть, а признаков грибковой инфекции в мазке нет.
Тогда требуются дополнительные диагностические мероприятия. Назначается ПЦР или посев на грибки.
Эти методы также применяются в случае неэффективности терапии молочницы или при рецидивах этой инфекции.
Оба способа позволяют определить точный вид грибка. Это важно для выбора способа терапии.
Плохая реакция на лечение или тяжелое течение молочницы, частые рецидивы с высокой вероятностью указывают, что болезнь вызвана атипичными кандидами (не альбиканс).
Лечение молочницы влагалища
Терапия требуется комплексная.
Она направлена на:
- уничтожение грибков
- устранение предрасполагающих факторов
- излечение или компенсация заболеваний, которые предрасполагают к возникновению молочницы
- устранение симптомов
- борьба с аллергическими осложнениями
- усиление резистентности организма (иммунотерапия)
Чем лечить молочницу влагалища
Этиотропная терапия проводится противогрибковыми препаратами. Они могут назначаться местно или системно.
Чаще всего используются только местные антимикотики. В большинстве случаев этого оказывается достаточно для излечения.
Потому что молочница влагалища чаще всего:
- протекает в легкой или среднетяжелой форме
- не дает осложнений
- вызвана кандидой альбиканс
- легко излечивается
Только 15% случаев заболевания протекают тяжело. В основном – у лиц с иммунодефицитом или сахарным диабетом.
Лишь в 10% случаев молочница вызвана не кандидой альбиканс, что делает лечение менее эффективным. Только у 5% женщин кандидоз становится хроническим рецидивирующим. То есть, обострения случаются раз в 3 месяца или чаще.
Во всех остальных случаях для лечения назначаются вагинальные, таблетки, свечи или крем, содержащие один из препаратов:
При подозрении на процесс, вызванный атипичными кандидами, предпочтение отдают нистатину.
Местное лечение молочницы у женщин длится 1-2 недели.
Системное лечение назначают, если:
- присутствуют тяжелые симптомы (эрозии, пустулы, трещины)
- есть больше 1 очага поражения (например, влагалище и уретра)
- рецидив произошел спустя менее чем 3 месяца после предыдущего лечения
- за год случилось 4 и больше рецидива.
Тогда внутрь назначают флуконазол. Его применяют однократно в дозе 150 мг. При рецидиве кандидоза – по 150 мг, через каждые 3 дня, общим курсом 2 таблетки.
Другие препараты, которые могут быть использованы:
- кетоконазол – по 200 мг в день, курсом до 5 дней
- итраконазол – по 100 мг, 1 раз в день, курсом 2 дня
Если лечение эффективно, симптомы кандидоза влагалища у женщин проходят через 2-3 суток. Возбудитель перестает определяться в урогенитальном тракте спустя 4-7 дней.
В случае хронического рецидивирующего кандидоза флуконазол применяют курсом полгода. Его назначают по 150 мг в неделю.
Лечение сопутствующих патологий при молочнице
Более чем в половине случаев молочница сочетается с другой инфекцией. Она тоже требует лечения.
Проводится обследование пациентки на половые инфекции. Для этого используются ПЦР.
В ходе этой реакции выявляется ДНК возбудителей инфекционных заболеваний влагалища.
Необходимо также лечение патологических процессов, являющихся предрасполагающими факторами для кандидоза. В случае сахарного диабета необходима компенсация углеводного обмена. Уровень сахара натощак должен быть не более 5,5 ммоль на л в крови.
Для коррекции метаболизма глюкозы применяются препараты инсулина или сахароснижающие средства.
Назначают диету и физические тренировки. При выявлении ВИЧ-инфекции требуется антиретровирусная терапия. Проводится иммунокоррекция.
Пока уровень клеточного иммунитета остается низким, флуконазол принимают постоянно. Потому что у женщины высоким остается риск инвазивного кандидоза.
В случае сильного потоотделения выясняется его причина. Она может заключаться как в образе жизни, так и заболеваниях.
Среди патологических причин потливость может вызывать туберкулез, тиреотоксикоз, ожирение. Дополнительно назначаются антигистаминные средства. Потому что при молочнице влагалища часто возникают аллергические реакции.
Пациентам желательно оценить состояние иммунитета. Потому что рецидивы молочницы происходят обычно на фоне его снижения.
От рецидивирующей формы патологии можно избавиться, если восстановить нормальную функцию иммунной системы.
Контрольные анализы после лечения молочницы влагалища
После курса терапии назначается клинико-лабораторный контроль.
Врач осматривает пациентку. Он берет у неё мазок на флору. Если симптомов нет, псевдомицелий и почкующиеся клетки отсутствуют, лечение считается успешным. Полная элиминация кандид не требуется.
Допускается присутствие грибка на половых органах в небольших количествах. Иногда после лечения молочница выявляется повторно.
Основные причины:
- болезнь вызвана атипичными кандидами
- есть устойчивость грибков к применяемым препаратам
- женщина не полностью соблюдала врачебные назначения
При исключении человеческого фактора (отказ от назначенных врачом препаратов) следует думать о резистентности кандиды к антимикотикам. Тогда требуется повторный курс другими препаратами.
Но перед этим необходимы дополнительные диагностические процедуры. Назначается ПЦР или посев. ПЦР позволяет определить вид грибка. Это особенно важно при атипичных кандидозах.
Ведь разные виды кандид чувствительны к разным лекарственным средствам. К традиционно применяемому флуконазолу они часто резистентны.
Ещё больше информации врачу дает посев. Выращивание кандид на питательных средах позволяет не только провести видовую идентификацию. Но также оценить чувствительность грибковой флоры к антимикотикам.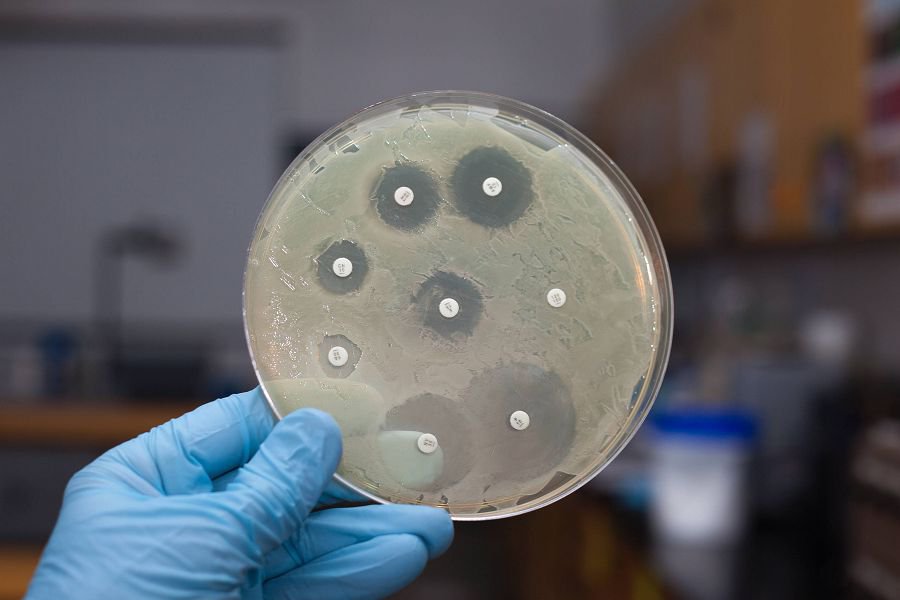
По результатам исследования будет подобрано эффективное лечение. Врач назначит именно те препараты, к которым кандида гарантированно имеет чувствительность. Поэтому с высокой вероятностью болезнь будет излечена при следующем курсе.
В случае рецидивирующего кандидоза терапию желательно проводить дольше – она может продолжаться до 2 недель. Затем ещё через 2 недели проводится контрольное исследование.
Народные средства при молочнице влагалища
Не все пациентки обращаются за помощью к врачу. Многие лечатся в домашних условиях, с использованием народных средств. В интернете есть сотни, если не тысячи рецептов, якобы позволяющих избавиться от молочницы.
Применяются для этой цели:
- сок голубики
- морковный сок
- настой из корня лопуха
- различные травяные сборы
- спринцевания с маслом чайного дерева
- сидячие ванночки с облепиховым маслом
- настой квасцов
- хозяйственное мыло
- биокефир
- тампоны с мёдом
На самом же деле секрет эффективности всех перечисленных средств заключается в том, что кандидоз обычно проходит сам по себе.
- симптомы будут сохраняться дольше
- присутствует риск присоединения неспецифической бактериальной инфекции
- может развиться бактериальный вагиноз, от которого лечиться придется месяцами или годами
- инфекция может прогрессировать с переходом в тяжелую форму
- повышается риск заражения других людей
- возможно развитие инвазивного кандидоза, если имеет место иммунодефицит
Поэтому при появлении признаков кандидоза влагалища лучше обратиться к доктору.
Молочница влагалища: куда обратиться
При появлении признаков молочницы, обращайтесь в нашу клинику. Здесь работают высококвалифицированные венерологи и гинекологи.
Врач проведет осмотр, оценит симптомы.
Он возьмет мазки для микроскопического исследования.
При необходимости могут быть проведены диагностические тесты, направленные на:
- установление вида кандиды
- выявление сопутствующих ЗППП
- установление чувствительности грибка к антимикотикам
В нашей клинике успешно излечиваются даже тяжелые и рецидивирующие формы молочницы влагалища.
После курса терапии её эффективность подтверждается лабораторными методами.
При появлении молочницы влагалища обращайтесь к опытным гинекологам нашего медицинского центра.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Читайте также:


