Молочница у женщин клиника симптомы лечение



Какие возбудители провоцируют молочницу
Молочница возникает патологических сдвигов в вагинальном микроценозе, вызванных активизацией дрожжеподобных диплоидных грибков рода кандида. В 80% случаев определяется кандида альбиканс (Candida albicans). Кандида относится к одноклеточным организмам, мизерная часть которых входит в состав микробиологической флоры человека.
95% микроценоза женского влагалища составляют полезные резидентные бифидобактерии и лактобактерии, которые синтезируют молочную кислоту. Потенциальные возбудители урогенитальных заболеваний — условные патогены. Они составляют оставшиеся 5%. Соотношение микроорганизмов 95: 5 обеспечивает постоянный уровень pH (кислотности), защищающий женскую половую систему. Грибковая инфекция возникает при повышении референсного количества кандида альбиканс.
В период активности вагинальные грибки проявляют высокую вирулентность (способность заражать организм женщины) и контагиозность (передача партнеру). Кандидоз не принято относить к венерическим инфекциям, но при незащищенной интимной близости и контакте активные грибки распространяются на мужские слизистые (гениталий, ротовой полости). Мужчины относятся к кандидоносителям. Выраженные симптомы молочницы у мужчин с последующим развитием кандидозного уретрита и кандидозного баланопостита диагностируют при низком уровне иммунитета.
Не устраненный вульвовагинальный кандидоз у беременных женщин передается новорожденному во время родоразрешения (при прохождении младенца через родовые пути).
Какие причины вызывают нарушение вагинального микроценоза
Ключевой триггер нарушения равновесия влагалищной микросреды — угнетение функций иммунной системы. Причины снижения иммунитета и активизации кандиды носят эндогенный или экзогенный характер. Эндогенный источник — внутренние нарушения работы органов и систем, экзогенный фактор связан с привычками, образом жизни.
Эндогенные причины дисбаланса микроценоза:
- локальный (влагалищный) иммунодефицит;
- изменение гормонального статуса (перинатальный и климактерический периоды);
- гормональный сбой, обусловленный эндокринными заболеваниями (гипер- и гипотиреоз, сахарный диабет и др.);
- вирус иммунодефицита человека (ВИЧ);
- анорексия, кахексия (крайнее истощение организма);
- рецидивирующие хронические патологии мочеполовой системы (гломерулонефрит, пиелонефрит, эндометрит, сальпингоофорит);
- длительные психоэмоциональные перегрузки (дистресс);
- тяжелая алкогольная, лекарственная, промышленная интоксикация.
Вагинальный кандидоз развивается на фоне кишечного дисбактериоза, острых и хронических ИППП (инфекции, передающиеся половым путем).
К экзогенным причинам относятся:
- самолечение препаратами фармакологической группы антибиотиков;
- длительная терапия гормоносодержащими медикаментами, цитостатиками (противоопухолевыми лекарствами);
- злоупотребление интравагинальными суппозиториями с выраженным сперматоцидным действием;
- бесконтрольное применение антисептиков при спринцевании;
- частое использование антибактериального мыла при гигиене половых органов;
- некорректные средства контрацепции;
- гастрономические пристрастия к сладостям;
- увлечение диетами, ограничивающими употребление кисломолочных продуктов;
- постоянный контакт наружных половых органов с синтетическим бельем;
- пренебрежение интимной гигиеной.
Нарушение микробиологической флоры влагалища вызывает индивидуальная гиперчувствительность к некоторым видам гигиенических прокладок, тампонов, интимного парфюма.
Какие симптомы возникают при молочнице у женщин
Кандидоз протекает в бессимптомной, острой или хронической форме. На интенсивность симптомов молочницы влияют исходное состояние слизистой половых органов, уровень болевого порога, работоспособность иммунной системы, эндокринные патологии, ИППП.
В исходной фазе кандидоза женщину беспокоят неприятные ощущения в зоне влагалища. Генитальный дискомфорт усиливается в предменструальный период. По мере активизации кандида альбиканс появляются неспецифические вагинальные выделения — лейкоррея. Грибковый мицелий изменяет количество и консистенцию белей. Они становятся обильными, густыми. Имеют характерный цвет. В ходе жизнедеятельности грибки выделяют органические соединения с кисломолочным запахом, поэтому бели неприятно пахнут. Подсохший на прокладке или белье влагалищный секрет вызывает раздражение слизистой малых половых губ. Наблюдается гиперемия (покраснение) наружных половых органов. Женщина испытывает дискомфорт во время половой близости.
Острый вульвовагинальный кандидоз характеризует усиление первичных проявлений. При масштабном распространении грибков возникают симптомы урогенитальных заболеваний.
Влагалищный секрет приобретает пастообразную творожную плотность, оттенок. Очаги творожистого налета появляются на слизистой (в складках половых губ, под кожной складкой клитора, на вульве). Налет плотно прилегает к гениталиям, с трудом поддается механическому очищению. После его удаления на поверхности слизистой остаются мокнущие эрозии и мацерации (разъеденные ткани). Объем выделений увеличивается до 15 мл (1 ст. л.).
воспаления наружные половые органы гиперемированы, отечны, покрыты густым белесым налетом. Перманентное раздражение провоцирует нарушение целостности слизистой, появление кровоточащих микротрещин.
Постоянное раздражение вульвы и слизистой влагалища грибковым мицелием вызывает зуд половых органов и промежности. особенностей анатомического строения женских половых органов (широкий и короткий мочеиспускательный канал), микроорганизмы кандида быстро проникают в уретру. Развивается поллакиурия (частое мочеиспускание), сопровождаемая жжением и резью. Зудящие ощущения усиливаются после гигиенических процедур, интенсивных физических нагрузок, в период менструальных выделений.
С дальнейшим развитием молочницы возникает диспареуния — боли в области гениталий во время и после интимной близости. Болезненность вызывают микротрещины и мацерации на слизистой. При распространении воспаления на внутренние половые органы появляются ноющие боли внизу живота, иррадиирующие в поясничную область.
Прогрессирование молочницы сопровождает усиление неприятного запаха. Грибковый мицелий смешивается с выделениями сальных желез, цервикального канала и уриной. Отсутствие местного иммунитета, смещение pH влагалища провоцируют активность бактерий, населяющих микрофлору. Появление запаха гнилой рыбы свидетельствует о присоединении бактериального вагиноза.
Вследствие перманентного зуда появляются раздражительность, обидчивость, нервозность, нарушается сон. Психоэмоциональная нестабильность провоцирует цефалгию (головные боли), рассеянность. Ослабленный организм теряет способность переносить привычные нагрузки.
Хронический вульвовагинальный кандидоз
При хроническом течении молочницы объем влагалищных выделений сокращается. На поверхности гениталий образуются белые пленки, сухие эрозии, белесые чешуйки (лихенификации). Слизистая вульвы становится дряблой, отечной, приобретает бурый оттенок. Сужается вход во влагалище. Распространение воспалительного процесса на внутренние половые органы вызывает кандидозный цервицит, уретрит, нарушение цикличности менструальных выделений, паховые боли. Рецидивный период характеризуется усилением острых симптомов.
Какие осложнения провоцирует молочница
Ключевой причиной осложнений является игнорирование симптомов и самолечение домашними средствами.
Хроническая молочница характеризуется развитием воспалений мочеиспускательного и цервикального каналов, эрозивными поражениями шейки матки, эндометритом, сальпингоофоритом. Запущенный кандидоз отражается на репродуктивной функции женского организма. В фаллопиевых трубах прогрессирует спаечный процесс. Спайки препятствуют нормальному зачатию, становятся причиной внематочной беременности или бесплодия.
При несвоевременном обращении в клинику молочница переходит в висцеральный кандидоз, при котором грибки поражают внутренние органы:
- кандидозный цистит и пиелоцистит;
- кандидоз тракта и ротовой полости;
- бронхолегочный кандидоз.
Проникновение кандиды в системный кровоток вызывает кандидозный сепсис.
- самопроизвольное прерывание беременности (выкидыш характерен для первого триместра);
- недостаточность (как следствие — преждевременное родоразрешение).
Инфицирование младенца при родоразрешении увеличивает опасность кандидозного стоматита новорожденных. В редких случаях грибки проникают через плацентарный барьер, вызывая внутриутробное заражение плода.
Диагностика молочницы
Диагностика молочницы начинается с консультационного приема гинеколога, в который входят:
- сбор информации об имеющихся или перенесенных заболеваниях, характере сексуальной жизни, используемых способах контрацепции, сроках последней менструации;
- выявление характеристик беспокоящих симптомов (давность, интенсивность, особенности );
- осмотр женщины на гинекологическом кресле;
- рекомендации и назначения.
Наши врачи внимательно относятся к симптоматическим жалобам женщин, сбору анамнеза. Определяют тактику лечения с учетом гормонального статуса, возраста, особенностей организма.
Осмотр на гинекологическом кресле включает:
- Визуальную оценку внешнего состояния слизистой гениталий (неспецифические выделения, гиперемия, высыпания на половых органах).
- Бимануальный (двуручный) осмотр. Манипуляция позволяет обнаружить уплотнения, кисты, опухоли, отклонения в размерах матки и яичников.
- Инструментальное обследование посредством гинекологического зеркала. Информирует об эрозивных изменениях шейки матки, состоянии половых органов.
- Забор биологического материала (мазка) для лабораторного исследования. Мазок из уретры, из заднего свода влагалища берут одноразовыми урогенитальными зондами.
По индивидуальным показаниям возможен забор венозной крови для иммуноферментного анализа.
Для лабораторного определения кандидоза в клинике используют четыре современных метода диагностики. Выбор конкретного способа зависит от клинической картины болезни.
Перечень диагностических методов:
Комплексный курс лечения молочницы у женщин направлен на снижение грибковой активности, восстановление баланса микросреды влагалища, повышение иммунитета. Женщина получает медикаментозную пероральную и местную терапию. В комплекс лечебных мероприятий входят:
- таблетированные препараты группы азолов — для подавления системной активности кандиды;
- противогрибковые вагинальные суппозитории, мази, кремы с противовоспалительным действием — для местного уничтожения грибков;
- пероральные, интравагинальные эубиотики и пробиотики — для реабилитации влагалищного микроценоза;
- иммуномодуляторы — для восстановления, укрепления, поддержания иммунитета.
Вспомогательная терапия включает:
- коррекцию рациона;
- вагинальную санацию (процедуры проводят в нашей клинике).
Отдельные программы лечения молочницы в нашей клинике предусмотрены для беременных женщин. Заботясь о безопасности будущего ребенка, гинеколог подбирает противогрибковые лекарства, не проникающие через плацентарный барьер, не всасывающиеся в системный кровоток. Дозу иммуномодуляторов и пробиотиков назначают индивидуально.
На заметку! В нашей клинике оказываются услуги по лечению орального и кишечного кандидоза.
Вагинальная санация направлена на очищение гениталий, влагалищных стенок от скопившихся белей, снятие симптоматики зуда и жжения, повышение местного иммунитета. Для этого мы применяем:
- орошение антисептическими и противовоспалительными растворами;
- обработку вагинальными пробиотиками, состоящими преимущественно из лактобактерий;
- влагалищную озонотерапию — спринцевание озонированным раствором, проводимое под давлением с помощью стерильных инструментов;
- протирание половых органов, тампоны с озонированным маслом;
- лечебные влагалищные ванночки.
Гинекологи нашей клиники проводят терапевтические сеансы, не причиняя пациенткам дискомфорта и болезненных ощущений.
По окончании лечения берут мазок для контрольного анализа.
Ускорить лечение поможет изменение пищевых привычек. Меню при молочнице содержит продукты, препятствующие размножению грибков, и исключает пищу, провоцирующую активность кандиды.
| Устранить из рациона | Ввести в рацион |
|---|---|
|
|
Врачи нашей клиники помогут разработать ежедневный рацион с учетом физической активности, возраста, хронических заболеваний.
Превентивные меры состоят из общих рекомендаций, мероприятий по предотвращению рецидивов.
Общие условия профилактики молочницы:
- Соблюдать правила личной гигиены. Ежедневно менять нижнее белье, проводить туалет половых органов. Использовать индивидуальное полотенце. В период менструации не допускать полного заполнения прокладок кровяными выделениями, гигиенические тампоны менять каждые 3–4 часа.
- Не злоупотреблять антибактериальными и антисептическими гелями и мылом, чтобы не нарушить микроценоз влагалища.
- Отказаться от интимной близости с сомнительным партнером.
- Выбирать для ежедневного ношения белье из хлопка.
- Не носить ежедневно (даже в летний сезон).
- Ограничить употребление простых углеводов (сладостей). Обогатить рацион продуктами, содержащими витамины, А, В, С и кисломолочной продукцией. Разработать сбалансированное меню без перекосов в сторону белков или углеводов.
- Укреплять иммунитет регулярными занятиями физкультурой, сезонным приемом витаминных комплексов для женщин.
- Сочетать антибактериальную терапию с пребиотиками.
- Посещать гинеколога каждые 6 месяцев и при первых проявлениях неприятных симптомов.
Для предупреждения рецидивов наши гинекологи назначают однократный ежемесячный прием фунгицидных препаратов, а также лекарства для укрепления иммунитета.
Заботясь о здоровье и комфорте пациентов, мы гарантируем:
- стерильность забора биоматериала;
- оперативность, пунктуальность диагностики;
- образцовое качество терапии;
- профессионализм врачей и лаборантов;
- персональный подбор диагностических методов и терапевтической схемы лечения;
- индивидуальный план лечения при беременности;
- внимание и доброжелательность персонала;
- анонимность анализов, консультаций, лечения;
- соблюдение норм медицинского законодательства;
- актуальность лицензий и сертификатов.
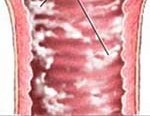
Молочница (вагинальный кандидоз) – грибковое поражение слизистой оболочки влагалища. Проявлениями молочницы служат зуд и жжение в области вульвы, обильные творожистые выделения, боль при мочеиспускании и половом акте. Возможно распространение грибковой инфекции в организме и переход в генерализованную форму, нарушения нормального течения беременности и родов, инфицирование плода. Молочница диагностируется по данным гинекологического осмотра, кольпоскопии, микроскопического и бактериологического исследования мазка. Лечение молочницы проводится местными и системными противогрибковыми препаратами.
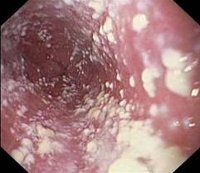
Общие сведения
Молочница — воспалительное поражение слизистой оболочки влагалища, обусловленное грибами рода Candida. Характеризуется жжением и зудом во влагалище, белыми творожистыми выделениями. Молочницей также называется кандидоз новорожденных, чаще всего проявляющийся как кандидоз полости рта. Диагностика молочницы проводится путем обнаружения гриба при микроскопии и культуральном исследовании мазков из влагалища. Для исключения сопутствующих ИППП проводятся ИФА, РИФ и ПЦР исследования. Хроническая рецидивирующая молочница является показанием для полного обследования пациентки с целью выявления тех нарушений в организме, которые могли послужить причиной такого течения молочницы. Лечение осуществляется местным и общим применением антимикотических препаратов.
Дрожжеподобные грибы Candida, провоцирующие развитие молочницы, являются условно-патогенной флорой влагалища большинства женщин и при этом не вызывают никаких патологических симптомов. Поэтому, в отличие от классических ИППП, молочницу нельзя на 100% отнести к заболеваниям с половым путем передачи, хотя грибы Candida и могут передаваться от половых партнеров. Клиническая гинекология занимается диагностикой и лечением кандидоза в виду сходства его клинической картины с половыми инфекциями и частых случаев сочетания этих заболеваний.

Причины молочницы
К развитию молочницы приводят различные факторы, нарушающие здоровую микрофлору влагалища. В результате наблюдается снижение числа полезных бактерий, в норме сдерживающих рост грибковой флоры, и интенсивное размножение грибков. Активный рост грибков приводит к проявлению их патогенных свойств с появлением воспалительных изменений слизистой влагалища по типу кольпита или вагинита.
Нарушение нормального соотношения микроорганизмов во влагалище с развитием молочницы может быть вызвано лечением цитостатиками и другими иммуносупрессорами, применением гормональной контрацепции, понижением иммунитета в связи с соматическими заболеваниями (ВИЧ, хронический бронхит, тонзиллит, хронический пиелонефрит, цирроз печени и пр.), гормональными отклонениями (сахарный диабет, дисфункция яичников, климакс, гипотиреоз, ожирение), анорексией, беременностью, стрессовыми ситуациями, резкой переменой климата.
Длительная или частая антибиотикотерапия, применение антибактериальных препаратов без дополнительного назначения пробиотиков в первую очередь вызывают дисбактериоз кишечника. Поскольку кишечник является резервуаром грибов Candida, то его заболевания (дисбактериоз, колит и др.) приводят к распространению Candida в другие органы и прежде всего во влагалище с развитием молочницы.
Неблагоприятное влияние на биоценоз влагалища с появлением молочницы могут оказать различные местные факторы: несоблюдение личной гигиены, нерегулярная смена прокладок и влагалищных тампонов, применение местных контрацептивов, использование дезодорированных прокладок и ароматизированной цветной туалетной бумаги, ношение синтетического нижнего белья. Частое использование в гигиенических целях средств с антибактериальным действием (антибактериальное мыло, интимный гель, вагинальный спрей) зачастую приводит к снижению местного естественного иммунитета и может провоцировать возникновение молочницы.
У некоторых женщин появление молочницы наблюдается после ношения мокрого белья, посещения бассейна или плаванья в открытых водоемах. Это связано с благотворным влиянием влажной среды на жизнедеятельность грибов Candida. Неправильное питание с избыточным употреблением сладостей также может способствовать развитию молочницы.
Новорожденные, рожденные от больных молочницей матерей, могут заболеть молочницей в результате инфицирования во время внутриутробного периода или прохождения через родовые пути. Развитию молочницы в таких случаях способствует ослабленное состояние организма ребенка в связи с полученной родовой травмой, преждевременными родами, гемолитической болезнью, внутриутробной гипоксией, перенесенной асфиксией новорожденного.
Симптомы молочницы
Молочница проявляется выраженным жжением и зудом в области наружных половых органов и влагалища. Эти симптомы сопровождаются появлением выделений, имеющих характерный для кандидоза белый цвет. Для молочницы типична неоднородная консистенция выделений с мелкими комочками, напоминающими крупицы творога. Выделения могут иметь кисловатый запах. Многие страдающие молочницей женщины отмечают увеличение количества выделений после полового сношения, водных процедур, в ночное время. Часто наблюдается покраснение малых половых губ, иногда — отечность малых и больших половых губ, которая может доходить до ануса. Отечность и воспалительные изменения слизистой влагалища при молочнице приводят к тому, что во время полового акта у женщины возникают боли. Может отмечаться болезненность мочеиспусканий.
Довольно часто встречается стертое течение молочницы, когда ее клинические проявления слабо выражены или присутствует только один из указанных симптомов. Симптомы молочницы могут самопроизвольно проходить с появлением менструальных выделений, поскольку в этот период влагалищная среда смещается в щелочную сторону, менее благоприятную для грибков. Однако молочница может приобретать и хроническое течение. Ее рецидивы, как правило, происходят не реже 4-х раз в год и возникают обычно за неделю до начала менструации. Хроническая молочница намного хуже поддается лечению и может приводить к появлению осложнений. Возможно сочетание молочницы с другими инфекционными поражениями влагалища (уреаплазмозом, хламидиозом, генитальным герпесом и др.).
Наиболее частым проявлением молочницы у новорожденных является кандидозное поражение десен (гингивит), мягкого неба, слизистой щек (стоматит) и языка (глоссит). Оно проявляется появлением на слизистой оболочке покрытых белым налетом участков или пятен. При снятии налета под ним обнажается красная и воспаленная слизистая. Страдающий молочницей новорожденный беспокоен, часто кричит, плохо сосет и может отказываться от груди. Реже молочница новорожденных проявляется в виде кандидозного конъюнктивита. Последствием внутриутробного инфицирования может стать вызванная грибками пневмония.
Осложнения молочницы
Хронически протекающая молочница может стать причиной целого ряда осложнений. В первую очередь они обусловлены распространением грибковой инфекции на расположенные рядом с влагалищем структуры: шейку матки с развитием цервицита, мочеиспускательный канал с развитием уретрита и мочевой пузырь с развитием цистита. Сочетание молочницы с другими ИППП при длительном рецидивирующем течении может привести к развитию бесплодия у женщин.
Диагностика молочницы
Как правило, пациентки с симптомами молочницы обращаются к гинекологу. Врач проводит осмотр на кресле и кольпоскопию, берет мазки со слизистой шейки матки и влагалища. Микроскопическое исследование мазков при молочнице выявляет наличие грибкового мицелия в препарате. Это быстрый метод исследования, но он не дает точных сведений о том, какой именно вид грибов стал причиной заболевания. Для ответа на этот вопрос проводят бакпосев мазка на специальные питательные среды с последующим изучением выросших колоний и определением восприимчивости выделенных грибов Candida к антимикотическим препаратам. При этом учитывают количественную характеристику выявленных колоний Candida, поскольку их небольшое количество является нормальным для здоровой микрофлоры влагалища.
Поскольку развитие молочницы обычно связано с теми или иными нарушениями, происходящими в организме, то при ее выявлении необходимо полное обследование женщины. Это особенно актуально в тех случаях, когда молочница плохо поддается проводимому лечению или принимает хроническое течение. Часто молочница является первым симптомом сахарного диабета. Поэтому женщине необходимо сдать анализ крови на сахар и при выявлении его повышения обратиться к эндокринологу. Рекомендовано также обследование у гастроэнтеролога: анализ на дисбактериоз, копрограмма, гастроскопия, рентгенография желудка, УЗИ брюшной полости, ирригоскопия, рентгенологическое исследование тонкого кишечника.
При развитии осложнений молочницы со стороны мочевыводящих путей необходима консультация уролога, исследование мочи и мазка из уретры, проба Зимницкого, УЗИ мочевого пузыря. Дифференциальный диагноз молочницы следует проводить с бактериальным вагинозом, гонореей, генитальным герпесом, трихомониазом.
Лечение молочницы
Местное лечение молочницы может проводиться в случае ее первичного возникновения и неосложненного течения. Оно осуществляется вагинальными свечами или таблетками, содержащими противогрибковые препараты: миконазол, клотримазол, изоконазол, натамицин. Лечение острой молочницы проводится от 1 дня до недели в зависимости от назначаемого препарата. Его эффективность достигает 80-90%. В ходе лечения необходимо тщательно соблюдать интимную гигиену и воздержаться от половых контактов.
Не следует применять в местном лечении молочницы вагинальные препараты широкого спектра, в состав которых входит нистатин. Они подавляют полезную микрофлору влагалища и зачастую приводят к развитию гарднереллеза. При легком течении молочницы местное лечение может быть заменено однократным приемом флюконазола. Исчезновение симптомов молочницы не всегда является признаком излеченности. После лечения необходимо повторное исследование влагалищного мазка.
При недостаточной эффективности местной терапии, хроническом течении молочницы показан системный прием антимикотических препаратов внутрь. Наиболее часто с этой целью применяется флюконазол. После противогрибковой терапии необходимо восстановление здоровой влагалищной микрофлоры. С этой целью назначают эубиотики. Однако их применение целесообразно только после лабораторно подтвержденного устранения кандидоза.
Лечение хронической молочницы может продолжаться несколько месяцев. Оно должно включать терапию сопутствующих заболеваний, коррекцию кишечного дисбактериоза, общеукрепляющие средства, исключение провоцирующих факторов (прием антибиотиков, оральных контрацептивов и т. п.). В лечении рецидивирующей молочницы широко применяются физиотерапевтические методы: СМТ, магнитотерапия, электрофорез, лазеротерапия, дарсонвализация.
Лечение молочницы новорожденных в большинстве случаев проводится местной обработкой полости рта раствором хлоргексидина или гидрокарбоната натрия. Общая противогрибковая терапия применяется только в осложненных случаях.
Лечение молочницы у беременных
Возникновение молочницы наблюдается более чем у половины беременных женщин. Ее лечение требует комплексного подхода с учетом существующих во время беременности противопоказаний. Важное значение имеет выявление заболеваний и патологических состояний, которые могут провоцировать молочницу. У беременных лечение молочницы проводится в основном местными средствами. Чаще всего это свечи с миконазолом или клотримазолом. При необходимости системной противогрибковой терапии молочницы у беременных возможно применение натамицина, поскольку он не оказывает эмбриотоксического действия.
Во время беременности возможно использование народных методов лечения молочницы. К ним относятся подмывания отваром коры дуба, календулы или содовым раствором, содово-йодные ванночки и пр. Эти методы слабо эффективны в плане полного излечения молочницы, но могут помочь снять ее симптомы в период беременности.
Профилактика молочницы
Предупреждение молочницы включает адекватную антибиотикотерапию на фоне обязательного назначения пробиотиков; своевременное и корректное лечение хронических заболеваний, ИППП, гормональных нарушений; соблюдение интимной гигиены; ношение хлопчатобумажного белья. Следует избегать использования гигиенических и внутривлагалищных средств, которые могут изменить рН влагалища с кислую сторону или вызвать дисбаланс в его микрофлоре. Чтобы молочница не появилась от неправильного использования тампонов и прокладок, женщинам следует помнить о том, что их надо менять каждые 3-4 часа. Женщинам, у которых появление молочницы провоцирует влажная среда, необходимо тщательно вытираться после купания, избегать ношения мокрого купальника, при отдыхе на водоеме использовать запасной сухой купальный комплект.
Профилактике молочницы у новорожденных способствует полное обследование женщин при планировании беременности, ранее выявление и лечение молочницы у беременных.
О кандидозе
Кандидозом или молочницей называют воспалительные грибковые процессы, которые поражают кожные покровы и слизистую оболочку, а также мочеполовую систему. Нередко заболевание затрагивает также дыхательную, нервную и пищеварительную системы.
Выделяют несколько видов заболевания в зависимости от локализации воспалительных процессов:
- Кожный;
- Изолированный кандидоз внутренних органов;
- Кандидоз пищеварительной системы;
- Легочный;
- Мочеполовой;
- Влагалищный;
- Кандидозный сепсис.
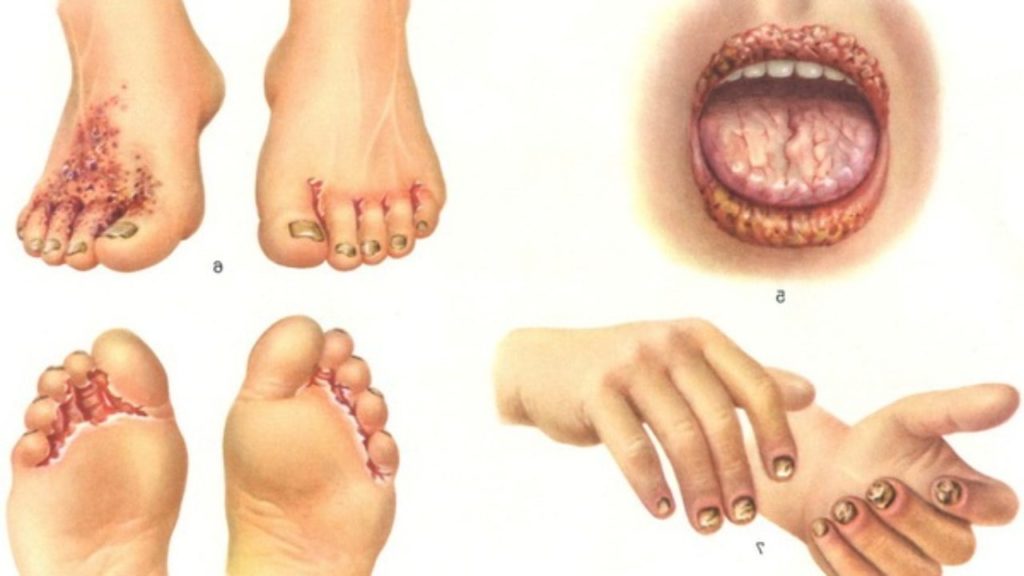
д
Симптомы кандидоза
У женщин и мужчин признаки заболевания имеют некоторые отличия. Общими симптомами являются:
- Болевые ощущения в области половых органов (в очень редких случаях);
- Зуд и жжение;
- Выделения из головки пениса или влагалища, которые имеют характерную белую окраску и в некоторых случаях — кисло-молочных запах.
О вульвовагинальном кандидозе
Вульвовагинальный кандидоз (в просторечии — молочница) — крайне распространенное заболевание, которое обусловлено инфекционным поражением вульвы и влагалища дрожжевыми грибами рода Кандида, их избыточным ростом.
В 70 — 80 % случаев вульвовагинальный кандидоз вызывает грибок Candida albicans, один из нормальных компонентов микрофлоры здорового влагалища, в остальных — его сочетание с другими грибами того же рода. Поскольку дрожжевые грибы — представители условно патогенной микрофлоры, симптомы заболевания проявляются при дисбалансе влагалищной среды, в условиях снижения местного или общего иммунитета организма. Свойства грибов при этом не меняются, но возникает ниша для их усиленного роста, и они вытесняют полезные микроорганизмы, сохраняющие влагалищный микробиоценоз.
Специалисты выделяют три основных формы вульвовагинального кандидоза:
- Носительство грибковой инфекции;
- Острый кандидозный вульвовагинит (воспаление слизистых оболочек вульвы и влагалища);
- Хронический кандидозный вульвовагинит.

Вульвовагинальный кандидоз встречается у женщин любого возраста; его повсеместное распространение и необходимость эффективного лечения представляют собой настоящую медико-социальную проблему.
Симптомы вульвовагинального кандидоза
В случае носительства женщины не наблюдают у себя никаких заметных симптомов; присутствие грибов обнаруживается в мазках из влагалища, их количество не превышает границ нормы.
Острый вульвовагинит, вызванный кандидозной инфекцией, выражается в обильных выделениях из влагалища, имеющих серовато-белый цвет, творожистую консистенцию и кисловатый запах, ощущениях зуда и жжения в области наружных половых органов и в самом влагалище, порой переходящих в мучительные. При гинекологическом осмотре видны отечность и покраснение вульвы и стенок влагалища. Общего ухудшения состояния пациентки не отмечают. Симптомы сохраняются на протяжении 1,5 — 2 месяцев.
Для хронического грибкового вульвовагинита характерно более длительное течение и последующие рецидивы.
Слизистая влагалища и вульвы претерпевает воспалительные изменения. Иногда инфекция поражает мочеиспускательный канал и поднимается в мочевой пузырь, развивается кандидозный уретрит и цистит.
Причины вульвовагинального кандидоза
Передача возбудителей вульвовагинального кандидоза половым путем вызывает определенные сомнения. Грибы могут быть обнаружены и у мужчин, но не доказано, что женщина получает инфекцию в результате полового акта, потому что заболевание встречается и у девственниц. Дрожжевые грибы могут быть занесены во влагалище из кишечника (особенно, если есть явления дисбактериоза), из ротовой полости.
Грибковая инфекция активизируется во время приема гормональных препаратов, в том числе оральных контрацептивов, при лечении антибиотиками, при местном использовании спермицидных средств. Во второй фазе менструального цикла, а также при наступлении беременности, в постменопаузе, одним словом, при естественных изменениях женского гормонального фона часто наблюдается обострение кандидоза.
Наличие воспалительных заболеваний женской половой сферы тоже предрасполагает к его проявлениям. При нормальном состоянии иммунитета лактобактерии влагалища подавляют рост грибов, и кандидоз никак себя не проявляет.
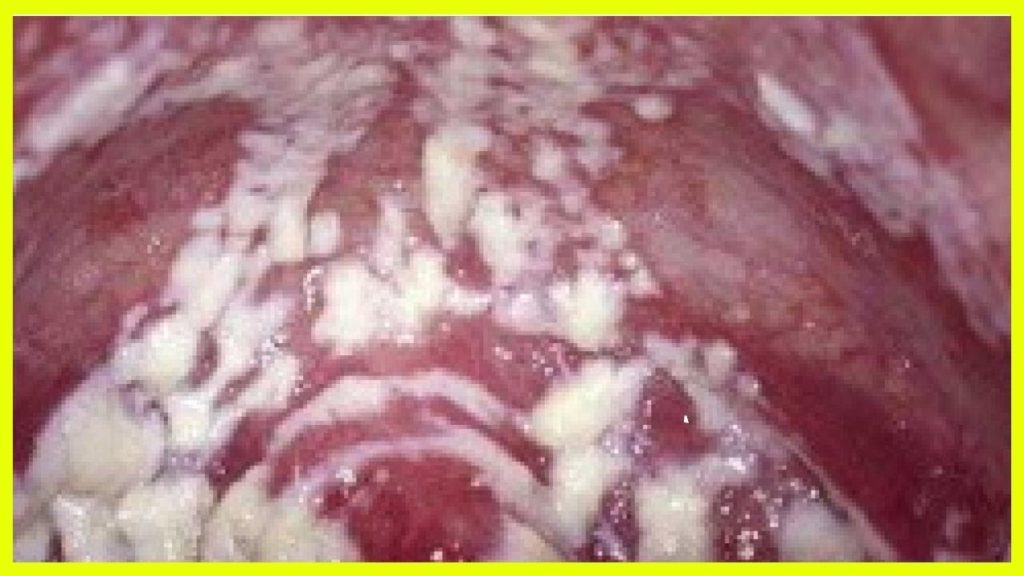
Диагностика вульвовагинального кандидоза
Вульвовагинальный кандидоз в любой его форме несложно для диагностики — достаточно гинекологического осмотра и результатов микроскопического исследования мазка из влагалища и уретры. Врач может назначить дополнительные исследования, чтобы увериться в отсутствии другой специфической инфекции и точно установить видовую принадлежность грибов.
О молочнице у мужчин
Молочница у мужчин — это распространенное заболевание, во время которого поражаются половые органы грибами рода Кандида. Молочница у мужчин встречается намного реже, чем у женщин. Очень часто молочница у мужчин протекает совершенно без симптомов. Но стоит знать, что игнорировать данное заболевание ни в коем случае нельзя.

Симптомы молочницы у мужчин
Молочница у мужчин проявляется в виде других распространенных заболеваний. Рассмотрим основные из них:
- Баланопостит — распространение воспалительного процесса на головку полового члена и на крайнюю плоть. Во время данного заболевания происходит фимоз (сужение) крайней плоти.
- Баланит — кандидозное воспаление наружной оболочки полового члена. Данное воспалительное заболевание начинается после полового незащищенного акта с женщиной, болеющей кандидозом. Кожа на головке члена становится красного цвета, так же появляются маленькие высыпания, мацерации, эрозии. Головка полового члена слегка отекает и покрывается серым или белым налетом. При длительном течении болезни такие симптомы развиваются в паховых складках.
- Уретрит — воспалительное заболевания рода грибов Кандида, которое поражает мочеиспускательный канал. При этом присутствуют выделения беловатой жидкости, которое сопровождается зудом. Данное заболевание очень легко спутать с гонореей или другими венерическими половыми инфекциями.
- Цистит — заболевание мочевого пузыря, вызванное грибами рода Кандида. Симптомы данного цистита не отличаются от цистита, который был вызван другим возбудителем. При цистите присутствует учащенное мочеиспускание, жжение при мочеиспускании, чувство тяжести в области лобка, помутнение мочи. В тяжелых степенях цистита в моче присутствуют примеси крови.
Очень часто молочница у мужчин протекает совершенно бессимптомно.
Чаще всего у мужчин молочница появляется в результате незащищенного полового акта с инфицированной женщиной. В связи с этим лечить молочницу необходимо сразу у двоих половых партнеров.
Причины молочницы у мужчин
Причины молочницы у мужчин схожи с причинами возникновения молочницы у женщин. Рассмотрим основные причины молочницы:
- Прием антибактериальных препаратов, глюкокортикостероидов и цитостатиков в течение длительного периода времени;
- Снижение иммунитета;
- ВИЧ;
- Эндокринные заболевание;
- Сахарный диабет;
- Травмы половых органов;
- Дисбактериоз мочеточника, головки полового члена или других органов малого таза;
- Незащищенный половой контакт с инфицированным партнером.

Лечение молочницы у мужчин
После подтверждения диагноза назначают лечение молочницы у мужчин. Лечение молочницы будет зависеть от степени пораженности и состояния пациента. Лечение может быть местным и системным. Местное лечение молочницы у мужчин — это применение мазей и гелей. Системное лечение молочницы у мужчин — применение таблеток и капсул, которые обладают противогрибковым действием. Мужчинам будет назначена мазь или гель, который необходимо наносить на пораженные участки головки полового члена и на крайнюю плоть тонким слоем, не втирая.
Врач, по необходимости, может назначить медикаментозные препараты, которые необходимо принимать однократно или в течение нескольких дней, в зависимости от течения молочницы. Существуют некие меры профилактики молочницы. Чтобы молочница не появилась снова через определенный период времени, во время лечения необходимо принимать противогрибковые препараты.
Запрещается носить нижнее белье из ненатуральных тканей. Для профилактики молочницы необходимо полностью исключить случайные незащищенные половые акты. Лечением молочницы у мужчин может заниматься только высококвалифицированный врач. Самолечение может привести к серьезным осложнениям и ухудшению общего состояния организма.
Если у вас диагностировали молочницу, к лечению необходимо подойти очень серьезно, всегда нужно думать обо всех возможных последствиях. Важно пройти полный курс лечения молочницы у мужчин. Чем раньше Вы обратитесь к врачу и начнете лечение молочницы, тем эффективнее оно будет, и будет иметься больше шансов на скорейшее выздоровление. Помните Ваше здоровье в Ваших руках. При первых симптомах молочницы у мужчин, немедленно обратитесь в нашу клинику ” ДеВита” для своевременного и качественного лечения.
Симптомы молочницы у женщин
Основные симптомы молочницы у женщин:
- Зуд и жжение в области наружных половых органов;
- Обильные творожистые выделения белого цвета из влагалища;
- Неприятный запах выделений;
- Покраснение и воспаление наружных половых органов;
- Боль при половом акте и мочеиспускании.
Чаще всего у женщин молочница возникает в предменструальный синдром или в момент менструации. Симптомы проявления молочницы обычно усугубляются во время физической нагрузки или после приема душа.
Причины молочницы у женщин
Основные причины молочницы у женщин:
- Ослабление иммунитета;
- Несоблюдение правил личной гигиены;
- Наличие в организме хронических инфекционных заболеваний;
- Долговременный прием антибиотиков;
- Бесконтрольный прием противозачаточных средств;
- Сахарный диабет;
- Наличие венерических заболеваний;
- Гормональные сбои в организме;
- Беременность;
- ВИЧ;
- Склонность к аллергическим реакциям.

Лечение молочницы у женщин
Неправильно подобранные лекарственные препараты при самолечении молочницы могут усугубить состояние вашего организма или устранить только симптомы, а само заболевание перейдет в хроническую форму.
- Противогрибковые препараты (таблетки, мази, гели, кремы);
- Противомикробные препараты;
- Комбинированные препараты.
Рецидивирующая молочница — хроническая молочница, которая появляется у женщин более четырех раз в год. Для лечения хронической молочницы применяют специальное комплексное лечение, которое направлено на устранение основной причины молочницы, повышение иммунитета и нормализации микрофлоры влагалища. Стоит знать, что намного легче предупредить возникновения такого распространенного заболевания, как молочница, чем долговременно и тяжело заниматься его лечением. Для того чтобы предупредить возникновения молочницы у женщин, необходимо соблюдать некие меры профилактики.

Чтобы молочница не появилась снова через определенный период времени во время лечения необходимо принимать противогрибковые препараты. Запрещается носить нижнее белье из ненатуральных тканей. Для профилактики молочницы необходимо полностью исключить случайные незащищенные половые акты.
- Качественная диагностика на современном оборудовании;
- Многолетний опыт работы врачей в данной сфере медицинской деятельности;
- Оценка общего состояния организма пациенток;
- Изучение психологических и анатомических особенностей организма;
- Индивидуальный план лечения;
- Эффективное лечение молочницы;
- Изменение режима дня;
- Составление специальной диеты.
Лечением молочницы у женщин может заниматься только высококвалифицированный врач-гинеколог. Самолечение молочницы может привести к серьезным осложнениям и ухудшению общего состояния организма женщины. Если у вас диагностировали молочницу, к лечению необходимо подойти очень серьезно, всегда нужно думать обо всех возможных последствиях. Важно пройти полный курс лечения молочницы.
Читайте также:


