Микозы и молочница
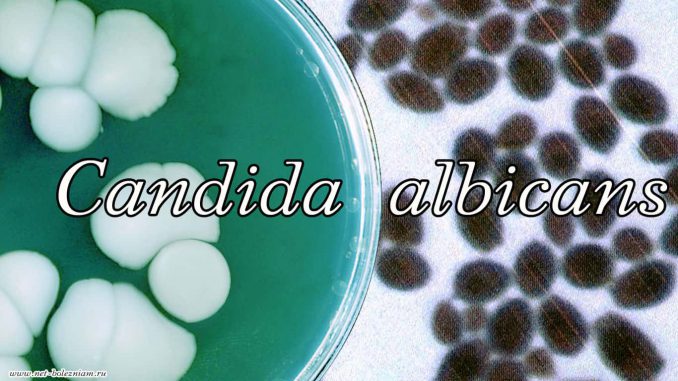
Микоз (или грибковая инфекция) в медицине встречается чаще под названием кандидоза.
Обычно, кандидоз появляется во влажных частях тела, там, где для микроскопических грибов существуют благоприятные условия:
- между пальцев ног и рук;
- в зоне ногтей;
- в области генитальных органов;
- в складках кожи.
Кандидоз рта является безболезненной инфекцией, во многих случаях с рецидивами, появляющейся во рту или в глотке. Часто появляется у новорожденных, у маленьких детей и у пожилых людей, но в некоторых условиях может появляться у любого человека в независимости от возраста.
Молочница (генитальный кандидоз) является безболезненным грибковым заболеванием, встречающейся у многих женщин, особенно в таких случаях:
- при беременности;
- во время курса лечения антибиотиками (антибиотикотерапии).
Баланит является более редкой инфекцией пениса, но с очень раздражающими последствиями.
Системные грибковые инфекции могут появляться в таких ситуациях:
- при сахарном диабете;
- при СПИДе;
- во время лечения различными препаратами с подавляющими свойствами на иммунную систему.
Симптомы микоза
- шелушение кожи на руках, особенно между пальцев;
- опухание ногтевых складок в области кутикулы;
- боль;
- покраснение;
- нагноение.
- белые безболезненные образования во рту или в глотке, которые могут отделяться во время приёма пищи или при очистке зубов.
- Это заболевание чаще всего встречается у новорожденных, у пожилых людей и у больных СПИДом.
- белые образования во рту и в глотке, которые в некоторых случаях сопровождаются болью во время проглатывания.
- кандидоз пищевода может появиться как осложнение СПИДа.
- сыпь розового цвета с чешуйчатыми краями или с появлением волдырей;
- зуд;
- жжение в складках кожи.
- зуд и воспаление в генитальной зоне;
- покраснение и нагноение влагалища;
- густое белое выделение и боли во время полового акта.
- красные пятна и волдыри на пенисе;
- зуд;
- острая боль.
Когда обратиться к врачу при кандидозе?
- если с вышеупомянутыми симптомами вы встречаетесь в первый раз;
- если инфекция не подаётся лечению или вы сталкиваетесь с рецидивом. В таком случае возможно у больного сахарный диабет или СПИД.
Причины микоза (кандидоза)
Candida albicans является грибковым микроорганизмом который прекрасно может существовать в таких частях тела при этом не причиняя неудобства организму:
- во рту;
- в пищеварительной системе;
- на коже.
Дело в том, что у организма есть хорошая бактериальная флора, которая и держит этот гриб под контроль. Если у организма данная бактериальная флора повреждается или скорость развития Candida albicans является очень бурной, могут появляться грибковые заболевания.
Причинами появления грибковых инфекции (микозов) являются:
- болезни, которые ослабляют организм;
- стресс;
- антибиотики, во время лечения которыми умирает большая часть и полезных бактерий.
Диабетики чаще всего рискуют заболеть микозами, потому что у них высокий уровень сахара в крови и моче, а также низкая устойчивость к инфекциям.
Чаще всего микозы встречаются у людей, которые постоянно контактируют с водой:
- мойщики посуды;
- дети, которые постоянно кладут пальцы в рот;
- люди, одежда которых задерживает влажность тела.
Опрелость у новорожденных, известная также как кандидозный дерматит, появляется из-за бурного размножения микроскопических грибков в складках кожи новорожденного.
В медицинской практике известны также случаи заражения грибом Candida через внутривенный катетер или при катетеризации (зондировании) мочевого пузыря.
Если грибковая инфекция мигрирует к почкам, легким, мозгу или другим органам, то она может привести к системным осложнениям. Но, как правило, такие осложнения могут появиться только у серьёзно больных людей или у больных с очень серьёзными проблемами иммунной системой (при диабете, при наркомании).
Диагностика микоза
Для диагностики таких видов микоза как кандидоз рта, врач проанализирует белые образования пациента и возьмёт образец для анализов.
При подозрении на молочницу (генитальный кандидоз), доктор проанализирует свежий образец влагалищного мазка.
Для того чтобы выявить системный кандидоз, врач проанализирует пробы крови, кала или больной ткани.
Лечение микоза
Лечение микоза зависит от ситуации больного, но в любом случае её цель является остановка размножения микроскопического грибка ответственного за инфекцию.
Для лечения кандидоза рта могут использоваться такие противогрибковые лекарственные препараты:
Для новорожденных при кандидозе рта используется нистатин, который вводится пипеткой.
Кандидоз кожи и ногтей лечится локальным применением клотримазола.
При молочнице используется внутривагинальной крем содержащий клотримазол или миконазол.
Все вышеперечисленные лекарственные препараты, во многих странах, освобождаются без рецепта.
Если эти препараты вам не помогают, вы можете обратиться к врачу, а он может назначить крем, содержащий терконазол, или пероральный противогрибковый препарат на базе флуконазола
Если врач выявил у пациента системный кандидоз, тогда он может назначить инъекции амфотерицина или флуцитозина.
Альтернативная медицина при микозе справляется с тремя задачами:
- укрепить иммунитет, чтобы организму было легче противостоять микозам;
- вылечить различные виды кандидоза;
- предотвратить появление рецидивов.
Для лечения кандидоза кожи можно локально использовать неразбавленное масло чайного дерева по 2-3 раза в день. При использовании данного народного средства слабое чувство жжения является нормальной, но если лечение становится болезненной, рекомендуется её приостановить.
Бальзам с календулой применяется при кандидозах кожи у детей старше 2-ух лет.
Для лечения микозов могут использоваться различные гомеопатические препараты. Для этого попросите у авторизованного гомеопата назначить вам подходящие препараты в зависимости от симптомов болезни.
Профилактика микоза
- Если вы обязаны много работать руками в воде, носите резиновые перчатки. После завершения работы в воде, мойте руки и используйте слабый противогрибковый крем, который выдаётся без рецепта;
- Носите только нижнее белье из хлопка или из шелка, которые по сравнению с нейлоном или с другими синтетическими материалами, позволяют влажности тела испаряться. Хорошо мойте и сушите белье. Как можно чаще меняйте её.
Хронический кандидоз
Хотя этот термин не имеет масштабного признания, некоторые врачи признают существование хронического кандидоза, который может затрагивать такие системы:
- иммунную систему;
- эндокринную систему;
- нервную систему;
- пищеварительную систему.
Лечение состоит в устранении предрасполагающих факторов, таких как:
- предрасполагающие лекарственные препараты;
- продукты питания, богатые дрожжами или рафинированными сахарами;
- овощи, богатые углеводами;
- молочные продукты.
Врач также может назначить анализы для того чтобы исключить различные заболевания:
- сахарный диабет;
- заболевания щитовидной железы.
Хорошим средством для борьбы с хроническим кандидозом является чай из 1 — 2 грамма сушёного корня барбариса обыкновенного (Berberis vulgaris) или гидрастиса (Hydrastis canadesis). Принимать такой чай следует по 3 раза в день.
С разрешением врача следует принимать ежедневные добавки железа (45 мг), цинка (45 мг) и селена (200 мкг). Избегайте больших доз селена!


Кандидоз — это заболевание, вызываемое дрожжеподобными грибками из рода Candida.
Хотя оно и относится к венерическим (так как может передаваться половым путем), но по сути, таковым не является, поскольку, может возникать и по другим причинам. Споры грибка могут передаваться человеку как контактным способом (с овощами, фруктами и предметами обихода), так и воздушно-капельно – т.е. переноситься по воздуху. Через желудок, кишечник, легкие или кожу эти грибы могут проникать во внутренние органы человека и развиваться в придаточных пазухах носа, миндалинах, желудке, кишечнике, суставах и легких.
Кандидоз половых органов
Кандидоз половых органов не сугубо женское заболевание, им могут болеть и мужчины, заразившись молочницей от своей партнерши. Мужской вариант этого недуга носит название кандидозного баланопостита.
Эту болезнь практически невозможно ни с чем перепутать.
Симптомы у женщины:
- ощущение сильного зуда и боль в наружных половых органах и во влагалище;
- обильные белые творожистые выделения;
- боль при половом акте и мочеиспускании.
Признаки кандидоза у мужчин не такие явные, хотя иногда их тоже беспокоит зуд и болезненность наружных половых органов, а на головке полового члена появляется налет в виде белесоватой сыпи.
Почему возникает молочница?
Для того чтобы стать причиной болезни, дрожжеподобному грибку из рода Candida необходимы особые условия: не слишком кислая среда обитания и снижение активности защитных сил организма.
Причины, приводящие к размножению грибка:
- последствия приема антибиотиков;
- снижение иммунитета (СПИД и хронические воспалительные заболевания);
- нарушение обмена веществ сахарный диабет);
- неправильное питание (преобладание в рационе углеводов – конфет, пирожных, сладостей и мало витаминов);
- гормональные сдвиги (прием противозачаточных средств и беременность);
- ношение тесных синтетических трусов (они не пропускают воздух и, соответственно, создается благоприятная ситуация для развития грибковых заболеваний) и т.д.
Как диагностировать и лечить молочницу?
Как только колония грибка разрастается, начинает разрушаться поверхностный слой клеток, выстилающих половые органы (влагалище или головку полового члена).
Особого вреда здоровью кандидоз половых органов не наносит, тем не менее, это заболевание способно доставить массу неприятных ощущений и помешать нормальной половой жизни. В редких случаях кандидоз переходит в хроническую форму и тогда возможно вовлечение в патологический процесс близлежащих органов - мочевого пузыря и кишечника.
Чтобы поставить точный диагноз, достаточно показаться врачу-гинекологу и выявить возбудителя болезни — грибок рода Candida. Для этого берется влагалищный мазок, который потом изучается под микроскопом. Если диагноз молочницы подтверждается, то, скорее всего, более сложных методов исследования не потребуется.
Лечение кандидоза должно быть длительным и поэтапным. Чтобы не тыкать пальцем в небо, рекомендуется сделать посев на флору с определением чувствительности к противогрибковым препаратам. С учетом результатов проводится целенаправленное противогрибковое лечение.
Помимо этого нужно устранить причины, которые привели к усиленному размножению грибков Candida:
- отменяют антибиотики;
- советуют прекратить пользоваться противозачаточными таблетками;
- пытаются нормализовать обмен веществ;
- поднимают иммунитет;
- назначают витамины;
- иногда назначаются так называемые пробиотики (бактериальные препараты, содержащие живые культуры полезных бактерий, которые препятствуют росту патогенной микрофлоры и грибов);
- в дальнейшем назначаются препараты, способствующие восстановлению нормальной кислотности влагалища;
- обязательно лечится дисбактериоз кишечника.
Кстати, не всегда исчезновение беспокоивших вас симптомов молочницы свидетельствует о ее полном излечении, поэтому после окончания курса лечения стоит прийти на повторный осмотр к гинекологу.
Кроме этого, от кандидоза желательно пролечиться обоим половым партнерам. Иначе заболевание будет возрождаться все снова и снова.

Кандидоз кожи – это часто встречающаяся патология, вызываемая грибками рода Кандида. Эти грибки относятся к условно-патогенным микроорганизмам, то есть они в ограниченном количестве могут присутствовать в составе нормальной микрофлоры.
Однако, при наличии дополнительных факторов риска под воздействием грибков рода Кандида развивается кандидоз кожи и слизистых оболочек. В разговорной речи эту патологию еще называют молочница на коже.
Чаще всего кандидоз поражает слизистые оболочки ротовой полости , влагалища и кишечника. Однако, в последние годы на фоне частого применения антибактериальных и цитостатических лекарственных средств увеличилась частота встречаемости именно кожных проблем.
Что такое кандидоз кожи
Кандидоз кожи – это инфекционное заболевание кожных покровов, вызываемое условно-патогенными грибками рода Кандида. Чаще всего возбудителем является Candida albicans.
Внимание. Молочница на коже может поражать любой участок кожных покровов.
Обычно грибок поражает:
- кожные складки и межпальцевые промежутки;
- кожу промежности и перианальной области (часто сочетаясь с генитальным кандидозом);
- лицо (кандидоз кожи лица располагается преимущественно на коже вокруг ротовой полости и сочетается с молочницей во рту);
- кожу рук (кандидоз кожи рук часто сочетается с кандидозным поражением ногтей);
- волосистую кожи головы (кандидоз кожи головы встречается редко, преимущественно у больных сахарным диабетом или у лиц с различными иммунодефицитами).
Причины возникновения
Возбудителем кожного кандидоза является грибок Кандида. В норме этот грибок входит в состав естественной микрофлоры и не вызывает воспалительных заболеваний. Однако, при наличии дополнительных факторов риска этот грибок может начать активно размножаться и привести к развитию кандидоза кожи и слизистых.
Факторами риска, способствующими развитию грибкового поражения кожи, являются:
- наличие у пациента сахарного диабета (особенно декомпенсированных тяжелых форм заболевания, сопровождающихся резкими скачками или стойким повышением уровня сахара в крови);
- длительный прием цитостатических препаратов, антибактериальных лекарственных средств, иммунодепрессантов);
- наличие у пациента иммунодепрессивных состояний (включая связанные с ВИЧ и СПИДом), истощения, анорексии, выраженных авитаминозов, белкового дефицита;
- тяжелые заболевания щитовидной железы, любые злокачественные новообразования, заболевания кроветворной системы;
- выраженное ожирение и метаболический синдром;
- злоупотребление спиртными напитками.
Справочно. Развитию кандидоза кожи тела также способствует ношение тесной одежды из синтетических материалов, несоблюдение правил личной гигиены, работа в душных влажных помещениях, контакты с химикатами.
Кандидоз кожи рук и ногтей обычно развивается у женщин, часто контактирующих с водой, землей и моющими средствами. Чаще всего этот вид кандидоза встречается у мойщиц посуды, домохозяек, сотрудниц бань, работников производственных цехов, садовников, дачников.
Также кандидоз кожи часто регистрируют у сотрудников кондитерских цехов. Это связано с тем, что в сходном сырье, используемом в производстве, изначально содержится грибок Кандида. Также развитию кандидозных проблем с кожей способствует постоянная работа во влажном и душном помещении, контакт с сахаристыми компонентами, яблочной, лимонной, молочной кислотой.
Кандидоз кожи у детей может развиваться из-за недостатка витаминов, плохой гигиены, нарушения микрофлоры кожи, из-за использования агрессивных порошков при стирке детской одежды, наличии сахарного диабета (кандидоз кожи и слизистых может быть первым симптомом заболевания).
Кандидоз кожи у новорожденных развивается преимущественно у недоношенных ослабленных детей, при неправильном уходе за кожей грудничка,
Как передается
Внимание. Кандидоз кожи заразен только для новорожденных, которые не инфицировались внутриутробно или во время прохождения через родовые пути матери.
Заразиться кандидозом ребенок может во время грудного вскармливания, при контакте с игрушками, употреблении смесей для искусственного вскармливания, контакте с родственниками и медперсоналом. 
Дело в том, что грибки рода Кандида широко распространены в окружающей среде, а уровень носительства грибков у взрослых людей 100%.

Общие сведения
Микоз слизистых оболочек полости рта (стоматит или молочница) обычно является дисбиозом, его провоцируют дрожжевые грибки и чаще всего – рода Candida. Грибковая инфекция может поражать как взрослых, так и детей вне зависимости от пола, главное условие – наличие тяжелых заболеваний или длительная антибиотикотерапия, но чаще всего она поражает особ грудного или пожилого возраста, у которых хронически ослабленный иммунитет, не приспособлена или нарушена работа других систем и органов.
Может возникать как самостоятельная патология, быть вторично присоединенной инфекцией или проявлением других хронических болезней.
Патогенез
Дрожжевые грибки в человеческом организме принято считать условно-патогенной микрофлорой. Они могут присутствовать в микрофлоре и если иммунитет крепкий, то грибковая инфекция не вызывает заболеваний, к примеру, урогенитальных, дыхательных, кожных или как в данном случае — слизистых оболочек ротовой полости. В норме почти у 70% населения дрожжевые грибы присутствуют в резидентной микрофлоре, они неактивны и не вызывают кандидозных или других грибковых заболеваний. Размножение обычно происходит почкованием и спорами. Разрастание происходит не благодаря отхождению дочерних клеток от материнских, а вытягиванию и формированию псевдомицелярного дерева. В результате жизнедеятельности выделяются токсические вещества, ослабляющие иммунитет человека.
Модель клетки грибка рода Candida
Способствуют нарушению баланса микрофлоры рта и чрезмерному размножению условно-патогенных грибков лучевые воздействия, злоупотребление алкоголем и наркотиками, онкология, пользование оральными контрацептивами. Грибок во рту – это чаще всего поверхностное заболевание поражающее слизистую поверхность щек, уголки и кайму губ, спинку языка, небо и т.д., но при значительном распространении и проникновении в кровоток может вызывать системные хронические и генерализованные нарушения.
При нейтропении или в тяжелом состоянии пациентов, кандидозная грибковая инфекция может попадать в кровоток, где вызывает распространенную висцеральную диссеминацию. Генерализованный микоз может привести к кандида-сепсису и даже к летальному исходу.
Классификация
Микозы разделяют в зависимости от формы течения – на легкие и тяжелые, острые и хронические, по типу изменений может быть острым псевдомембранозным кандидозом (молочницей), острым атрофическим кандидозом, хроническим гиперпластическим кандидозом, кандида-ассоциированным пародонтитом, язвенно-эрозивным стоматитом.
Место локализации грибков бывает на языке, на щеках, на губах, в кариозных полостях и корневых каналах, на миндалинах, в уголках рта либо поражая всю площадь поверхности полости рта.
Патологическое воздействие различных инфекционных агентов на ткани языка вызывает глоссит. Одним из проявлений глоссита может стать утрата способности определять вкусы. Значительная обсемененность также ведет к образованию язв, возникновению ощущения крови во рту, распространению на миндалины и глотку.
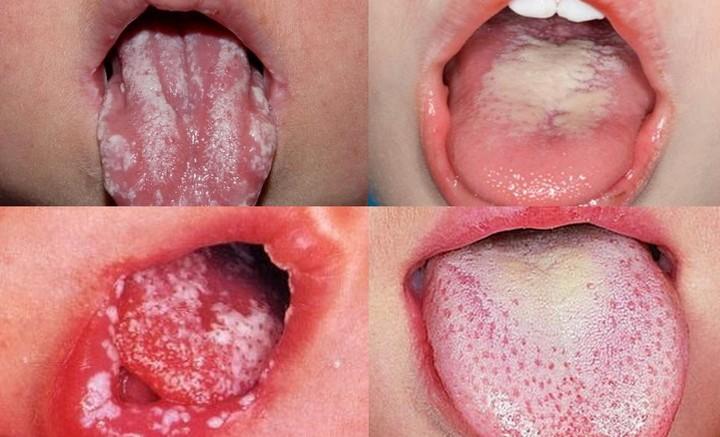
Различные типы кандидоза на языке
Грибок на языке, фото различных типов поражения эпителиального слоя (атрофического, гиперпластического, всевдомембранозного и молочницы), ярко демонстрирует какими разнообразными могут быть симптомы глоссита. При первых же признаках следует обратиться к стоматологу для консультации.
Течение микозов на губах обычно имеет хронический характер и чаще всего выражается в покраснении. Неприятные симптомы могут возникать даже у людей с достаточно крепким иммунитетом, но чаще — у больных сахарным диабетом, туберкулезом или СПИДом.
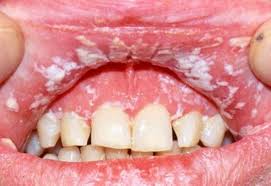
Грибок на губах
Другими симптомами может быть небольшая отечность губ, жжение, их шелушение, белый налет как на фото грибка на губах. Имеющиеся корочки бывают сероватого оттенка, имеют приподнятые края и плотно прикрепленный центр, отличаются по размеру. Если попытаться сорвать корку, то откроется кровоточащая рана. В целом, патология доставляет дискомфортные и болевые ощущения.
Слизистая поверхность внутренней части и красной борозды губ может истончаться, покрываться трещинами и становится напряженной. Это достаточно редкое отдельное заболевание, также называемое хейлитом.
Причины
Причина грибка во рту – нарушение баланса микрофлоры и патогенное воздействие превалирующих условно патогенных дрожжевых грибков. Наиболее часто встречаемые возбудители рода Candida – Albicans, krusei С, parapsilosis, tropicalis, pseudotropicalis, lusitaniae, dubliniensis и glabrata.
Заражение может произойти извне — при прохождении родовых путей, при половых телесных контактах, поцелуях и бытовых взаимодействиях с больным человеком. Хронические микротравмы краями зубов, плохими протезами, тяжелые заболевания, сниженный иммунитет (в том числе вызванный СПИДом), хаотичный прием антибиотиков, чрезмерное применение антисептиков, вирулентность возбудителя также способствуют проникновению и разрастанию дрожжевых грибков во рту.
Симптомы
Грибок полости рта имеет патологическое воздействие, которое заключается в поражении слизистых оболочек ротовой полости, на красной губной кайме (по-другому называемый хейлитом) и в уголках рта. Поражение слизистых во рту при ослабленном состоянии больного или после длительной антибиотикотерапии может привести к острому катаральному стоматиту.
Патология обычно проявляется в виде гиперемированной или даже синюшной поверхности слизистых оболочек и образования одиночных белых налетов. Они выглядят так, будто наклеены. Грибок во рту, фото которого представлено ниже, инициирует хронические атрофические изменения структуры эпителия.
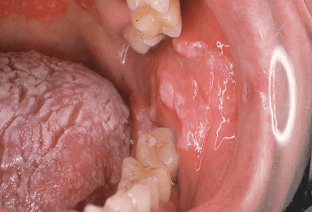
Кроме того, помимо белого налета, корок и покраснений, белых папул, могут возникать неприятные местные симптомы в виде зуда, изменения вкуса, боли и жжения.
Анализы и диагностика
Для подтверждения диагноза проводят микроскопическое исследование корочек и других биологических тканей, жидкостей или соскобов в зависимости от места локализации патологии. В результате обнаруживаются мицелий грибов. Идентифицировать причинный микроорганизм достаточно важно (для этого может использоваться ПЦР-диагностика, ИФА, культуральный посев с количественным мониторингом), так как различные виды грибов могут проявлять резистентность к антифунгальным препаратам.
Дополнительными исследованиями является проверка на желудочно-кишечные патологии, сахарный диабет и лейкоз.
Проводят дифференциальную диагностику:
- с экземой — отличается образованием мокнущих поверхностей после вскрытия пузырей, более выражена краснота и отечность;
- с лейкоплакией, проявляющейся развитием бляшек и помутнений участков эпителия;
- с аллергическим, стрептококковым стоматитом, хейлитом и другими похожими поражениями другой природы.
Лечение грибка во рту
Лечение обычно проводят с использованием местных препаратов. Основу терапии составляют противогрибковые препараты. Наиболее популярными и эффективными считаются Люголь, 1-2% настойка йода, салициловая кислота, Леворин, Нафталан-салициловая мазь и препараты на основе анилиновых красителей.
Лечение грибка во рту может быть длительным, так как высока вероятность рецидивов. Для предупреждения распространения инфекции во рту и по всему организму, при устойчивом тяжелом течении, больным назначают Нистатин, иммуностимуляторы и прием витаминов из группы В, аскорбиновой кислоты, филлохинона и других.
Борьба с грибком на языке имеет свои особенности, так как язык — уникальный орган, принимающий участие в распознавании и потреблении пищи, в речи и оральных ласках. Если существует такая проблема, то до полного излечения лучше всего исключить близкие контакты и поцелуи, пользоваться индивидуальной посудой и средствами гигиены, чтобы не заразить близких.
В среднем для лечения грибка на языке достаточно 2-3 недель. Для обработки ротовой полости в таком случае подходит Йодинол, раствор соды (2%), капли Клотримазол, раствор Кандид и т.д. При этом важно помнить, что необходимо:
- санация должна проводится всей поверхности рта и губ;
- соблюдать строгий режим чистки зубов – 2 раза в сутки;
- правильный уход за протезами, брекетами специализированными средствами — залог успеха;
- дполнительное использование средств, способствующих регенерации тканей – Люголя, Левариновой мази, Лизоцима (до 6 раз в день);
- системный прием противогрибковых препаратов – Нистатина, Флуконазола или других.
Большинство представительниц прекрасного пола знает о симптомах молочницы не понаслышке. Надо сказать, что мужчин это заболевание тоже не обходит стороной. А между тем, возбудитель молочницы — житель нашей нормальной микрофлоры. Почему он начинает вести себя агрессивно, и что с этим делать — расскажет гинеколог Альбина Романова.
Как правильно лечить молочницу?
Молочница (вульвовагинальный кандидоз)— грибковая инфекция, которая вызывается микроскопическими дрожжеподобными грибами рода Candida (чаще всего встречается Candida albicans), и характеризуется воспалением слизистой оболочки вульварного кольца, влагалища, уретры, промежности в целом. Эти грибы относят к условно-патогенным микроорганизмам (то есть они входят в состав нормальной микрофлоры рта, влагалища и толстой кишки практически всех здоровых людей), поэтому для развития данного заболевания важно не просто наличие грибов этого рода, а их размножение в очень большом количестве, а это, чаще всего, возникает при снижении иммунитета.
Врачи называют молочницу и кандидозным кольпитом, и вульвовагинальным микозом, и урогенитальным кандидозом, и генитальным грибком, но суть от этого не изменяется, это один и тот же патологический процесс.
К сожалению, молочница — это очень распространенное заболевание среди женского населения. Более 75% женщин всей планеты хоть раз в жизни перенесли эту болезнь, а треть из них, получивших достаточную терапию, заболевают вновь (возникает рецидив заболевания).
Факторы, способствующие распространению молочницы
Вульвовагинальный кандидоз (молочница) не является инфекцией передающейся половым путем, несмотря на то, что у половых партнеров выявляются одинаковые штаммы грибов. Скорее всего, эту патологию можно связать с дефектом иммунной системы на разном уровне (снижение общего или местного иммунитета). Кандидозоносительство не является болезнью, так как у здорового человека присутствуют эти условно-патогенные микроорганизмы.
Молочницу классифицируют на:
- Острый кандидоз.
- Рецидивирующий (хронический) кандидоз.
Проявления молочницы:
- Зуд и жжение во влагалище и в области наружных половых органов, усиливаются во время сна, после водных процедур, после полового акта, во время менструации.
- Бели – обильные или умеренные творожистые выделения из половых путей от белого до серо-желтого цвета, без запаха.
- Болезненный половой акт.
- Болезненное (с резью) и учащенное мочеиспускание.
- Отек и покраснение слизистых оболочек наружных половых органов, следы расчесов (мацерации кожи и слизистых оболочек).
Могут быть как все вышеперечисленные признаки молочницы, так и их часть (заболевание протекает стерто, без выраженных жалоб со стороны пациентки).
Что требуется для диагностики молочницы (кандидоза)?
Лечение молочницы
Проводится только под контролем специалиста, самолечение молочницы чревато переходом острой формы кандидозного кольпита, в хроническую, с частыми обострениями и трудным излечением.
Этапы лечения молочницы:
- Борьба с предрасполагающими факторами (рациональная антибиотикотерапия, поддержание и защита иммунной системы, личная гигиена)
- Диета (ограничение углеводов)
- Отказ от вредных привычек.
- Медикаментозное местное лечение молочницы (выбирают один препарат):
- Бутоконазол, 2% крем 5 г однократно- местно.
- Кетоконазол, свечи 400 мг, по 1 свече х 1 раз в день 3 либо 5 дней.
- Флуконазол, внутрь 150 мг однократно (Флюкостат).
- Итраконазол, внутрь по 200 мг х 2 раза в сутки 3 дня или 200мг (Ирунин) х 10 дней таблетки, которые вставляют глубоко во влагалище.
- Сертаконазол, 300 мг (1 свеча) однократно.
- Клотримазол, по 100 мг (1 таблетка во влагалище) в течение 7 дней.
- Миконазол: влагалищные свечи по 100 мг (1 свеча) на ночь 7 дней.
- Нистатин: влагалищные таблетки 100000 ЕД (1 свеча) ежедневно х 1 раз, перед сном, в течение 14 дней.
- Медикаментозное лечение хронической молочницы:
— системный антимикотик (итраконазол по 200 мг внутрь 2 раза в сутки 3 дня или флуконазол по 150 мг 1 раз в сутки в течение 3 дней) и
— местная терапия препаратами азолового ряда (чаще всего в течение 14 дней):
- кетоконазол (низорал) — Применяют по 400 мг/сут, в течение 5 дней;
- клотримазол (канестен) —Применяют в виде вагинальных таблеток, по 200—500мг в течение 6 дней;
- миконазол — по 250мг, 4 раза в сутки, 10—14 дней.
- бифоназол — 1 % крем, 1 раз в сутки на ночь, 2—4 недели;
- флуконазол — по 50-150мг 1 раз в сутки, от 7 до 14 дней;
- итраконазол (орунгал) — по 200 мг 1 раз/сут., 7 дней.
Несмотря на высокую эффективность местного лечения молочницы у многих пациенток через 1-3 месяца возникает рецидив (обострение). Это связано с приемом антибиотиков, которые изменяют нормальную микрофлору влагалища, сопутствующим сахарным диабетом, приемом оральных контрацептивов, беременностью (повышен уровнь гликогена в эпителии влагалища- хорошая среда для размножения грибов), увеличением числа инфицированных пациенток более патогенными (и более устойчивыми к традиционным способам лечения) видами грибов — C.pseudotropicalis, C.glabrata, C. parapsilosis.
Нужно ли лечить супруга пациентки от молочницы
Молочница — это не венерическое заболевание, и лечить супруга чаще всего не надо. Но бывают ситуации, когда у мужчины есть клинические проявления (симптомы зуда, раздражения и расчесы на половом члене, белые выделения, усиливающиеся после полового контакта) при подтвержденном диагнозе кандидоза у женщины. В этом случае схема лечения молочницы такая же, как для женщины. Только лечение проводится не местными препаратами, а для приема внутрь (Пимафуцин, по 100мг х1 таблетках 4 раза в день 10 дней).
Обычно мужчина не имеет симптомов данного заболевания, даже если женщина больна и проходит курс лечения. Если симптомы молочницы у мужчины возникнут, то следует обязательно обследовать его организм в целом для исключения инфекций, значимо снижающих иммунный надзор (таких как ВИЧ(СПИД), гепатиты В и С, острые лейкозы).
Что делать, чтобы предотвратить рецидив молочницы
Для того, чтобы предотвратить рецидив (обострение) заболевания, необходимо использовать:
— системный антимикотик (итраконазол по 200 мг внутрь или флуконазол по 150мг в первый день менструации в течение 6 месяцев, то есть 6 курсов);
— терапию местными препаратами 1 раз в неделю в течение 6 месяцев (препараты, которые используются в свечах для вагинального применения).
Контроль лечения молочницы
— При острой форме молочницы контроль лечения проводят через 7 дней после окончания лечения (сдают мазки и посевы на чувствительность микрофлоры к антибиотикам).
— При хроническом кандидозном кольпите оценку эффективности лечения выполняют в течение 3 менструальных циклов на 5-7 день цикла (как прекратились кровянистые выделения из половых путей после менструации- сдают мазки и посевы на чувствительность) .
В особенных случаях, например, лечение молочницы у беременных женщин — применяют местные противогрибковые препараты, такие как: Натамицин 100мг (пимафуцин) по 1 свече на ночь в течение 3-6 дней (препарат разрешен к применению у беременных женщин даже в первом триместре беременности, то есть до 12 недель), либо клотримазол по 1 вагинальной таблетке (100мг)х1раз в сутки на ночь, в течение 7 дней (препарат разрешен к применению у беременных дам только с 13 недель беременности).
Если больным пациентом является ребенок, то лечат молочницу по следующей схеме: флуконазол 2 мг на 1 килограмм массы тела ребенка- всю дозу однократно принимают внутрь запивая небольшим количеством воды.
Тем не менее, подробно описывая препараты для лечения кандидоза влагалища (молочницы), режимы их дозирования и курсы лечения- необходимо понимать, что все лечение должен контролировать врач. Ведь клиническая картина (симптомы заболевания) типичные для молочницы, характерны еще для очень многих патологических процессов во влагалище, например: бактериальный вагиноз, атрофичный (синильный) кольпит, бактериальный вагинит, хронический цервицит, лейкоплакия или краузов вульвы (влагалища), хламидийный цервицит, аднексит, гонорея, поэтому вопрос о лечении должен стоять только в кабинете врача, под тщательным лабораторным и клиническим контролем излеченности пациентки.
Читайте также:


