Лабораторная диагностика микозов приказ
Клиническая картина грибковых заболеваний кожи весьма полиморфна, поэтому во всех случаях диагноз должен быть подтвержден лабораторными методами исследования. Для лабораторной диагностики микозов используют микроскопический, люминесцентный, культуральный, иммунологический (аллергологический и серологический) методы исследования, а также эксперименты на животных.
Лабораторная диагностика микозов складывается из нескольких этапов. В обычной клинической практике обычно ограничиваются микроскопическим и культуральным исследованием зараженного материала. При необходимости эти методы дополняются иммунологическими, гистологическими исследованиями, заражением экспериментальных животных. При некоторых микозах кожи важную вспомогательную роль в диагностике играет люминесцентный метод.
Взятие патологического материала.
Успех лабораторного исследования микозов во многом зависит от правильного взятия патологического материала. Поскольку грибы способны поражать различные органы человека, при подозрении на микоз необходимо исследовать различный патологический материл. В дерматологической практике чаще всего приходится иметь дело с микозами, при которых исследованию на грибы подлежат кожные чешуйки, волосы, ногти. При подозрении на глубокие и системные микозы может возникнуть необходимость лабораторной диагностики на грибы мокроты, промывных вод, мочи, фекалий, гноя, отделяемого слизистых оболочек, крови, кусочков органов и биопсированной ткани.
В очагах поражения на коже, из которых предполагается брать патологический материал, за несколько дней или недель необходимо прекратить всякое лечение. Следует иметь в виду, что использование слабых дезинфицирующих растворов или даже индифферентных средств может помешать исследованию. Непосредственно перед забором патологического материала очаг поражения необходимо обработать 96% спиртом или раствором ксилола. Материал лучше всего брать со свежих, но уже полностью развившихся очагов поражения. Кожные чешуйки необходимо соскабливать с периферии очагов, грибы здесь встречаются чаще всего как в виде мицелия, так и спор. Кожные чешуйки снимаются скальпелем, корочки - эпиляционным пинцетом.
У больных микозами волосистой части головы пораженные волосы извлекают эпиляционным пинцетом. Для исследования необходимо брать короткие, перекрученные, изогнутые в виде дуги или запятой, а также длинные, но покрытые чехлом в основании, волосы. При подозрении на фавус необходимо помнить о том, что волосы не обламываются, но становятся тусклыми, безжизненными, седоватыми.
Соскобы с поверхностных очагов пораженных ногтевых пластинок делают скальпелем, утолщенные ногтевые пластинки срезают скальпелем или маникюрными кусачками.
Жидкий патологический материал собирают асептично в стерильную посуду, чешуйки кожи, ногтя и волосы – на листочки простой или мягкой пергаментной бумаги.
Отделяемое со слизистых оболочек для посева берут тампоном из гигроскопической ваты, который затем помещают в сухую стерильную пробирку или пробирку с 2 мл питательной среды (сусло Сабуро). Материал из влагалища получают из заднего свода; с головки полового члена – из области венечной борозды.
Материал из наружного слухового прохода берут петлей или тампоном, который помещают в пробирку.
Поступивший в лабораторию материал исследуют в течение 1 ч после взятия при хранении в условиях комнатной температуры или не более чем через 3 ч при хранении в холодильнике при температуре 4 °С.
Кровь для исследования на грибы берут из локтевой вены в количестве 5 – 10 мл и вносят сразу с колбочку с жидкой питательной средой или равным количеством цитрата натрия.
При необходимости исследования на грибы биопсийного материала его помещают в стерильную чашечку Петри и используют для микроскопии, посевов на питательные среды и приготовления гистологических препаратов.
Микроскопическое исследование.
Микроскопическое исследование патологического материала на грибы производят в нативных и окрашенных препаратах. Для приготовления неокрашенных препаратов полученный материал размельчают при помощи скальпеля или препаровальной иглы и помещают на середину предметного стекла. Для более четкого выявления элементов гриба производят просветление (мацерацию) материала. С этой целью прибегают к помощи различных веществ, чаще всего едкой щелочи (КОН, NaOH), которые растворяют эпидермальные чешуйки, слизь, гной, просветляют пигмент волоса и тем самым делают грибы доступными для исследования.
В некоторых лабораториях просветление препаратов для микроскопического исследования проводят 15 - 30% раствором КОН, в который добавляют 5 - 10% коммерческих темно-синих чернил фирмы Паркер (Parker"sSuperchromeBlue-BlackInk). При этой окраске гифы и споры окрашиваются в голубой цвет.
27 апреля 2017, 11:38 Эксперт статьи: Блинова Дарья Дмитриевна 0 5,260
При поражении организма грибками крайне сложно вовремя обнаружить заболевание и выявить возбудителя. Довольно проблематична диагностика микозов, по той причине, что заболевание не проявляется никакими признаками либо имеет очень разнообразную симптоматику. В зависимости от того какой участок заражен паразитами для диагностики берут волосы, зараженные ногти, часть кожи, мокроту, кровь, небольшую часть внутреннего органа или лимфоузлов. Микоз — довольно серьезное поражение паразитами кожных покровов и внутренних органов, которое способно значительно навредить здоровью человека. Крайне важно своевременно провести качественную диагностику, которая заключается в лабораторных исследованиях.
Важность своевременной диагностики микоза
Микоз — достаточно серьезное поражение паразитами кожных покровов и внутренних органов. Заболевание способно нанести непоправимый вред здоровью, а порой и привести к летальному исходу. Поэтому крайне важно своевременно выявить патологию и предупредить развитие осложнений. В противном случае на коже возникают пятна, которые имеют свойство загнаиваться и лопаться с последующим вытеканием гноя. Возникает неприятный запах, который сложно устранить. С помощью ранних диагностических процедур у больных можно провести своевременное противогрибковое лечение с применением антифунгальных средств широкого спектра действия. Такая терапия позволит предотвратить распространение микоза по всему организму.
Первый прием
При подозрении на микоз кожи или внутренних органов следует незамедлительно обратиться к дерматологу, а если есть возможность, к микологу. Эти специалисты в первую очередь проводят опрос больного, чтобы выяснить возможные пути инфицирования. Врач уточняет, не работал ли больной последнее время с животными или птицами, которые переносят паразитов. Крайне важно выяснить, в каких жилищных условиях обитает человек, не был ли он в неблагоприятных регионах. Затем проводится осмотр, в результате которого выявляются поврежденные кожные покровы, и определяется масштабность поражения. В процессе осмотра врач обращается внимание на иммунодефицитные состояния больного. Для диагностики микозов производится забор материала, который затем отправляют на лабораторное исследование.
Лабораторная диагностика
Самыми эффективными методами диагностирования микозов кожи являются различные лабораторные исследования, которые способны выявить возбудителя и помочь в подборе схемы терапии. Для выявления возбудителя микоза назначают такие лабораторные исследования:
- гистологический анализ;
- бактериологический посев;
- иммунологическое исследование;
- ПЦР-диагностирование;
- культуральное обследование;
- микробиологические исследования.
Микробиологическая диагностика является наиболее распространенным и самым простым методом выявления микоза в крови и на коже. Для выявления точного диагноза, следует знать, как правильно собирать материал, который необходим при исследовании. Пораженные волосы следует собирать при помощи пинцета. Если инфицирована кожа, то для микроскопии следует соскоблить с поврежденного участка кожный покров. Весь забранный материал помещают в 30% раствор гидроксида калия, а затем на предметное стекло. Микробиологическая диагностика способна выявить, где именно расположен грибок (внутри или снаружи волоса, кожи) и его размеры.
Чтобы предотвратить ошибочный диагноз микоза, следует правильно и грамотно забирать материал для микробиологического обследования.
В медицине существуют такие методы микробиологической диагностики:
- Микроскопия с применением нативных или неокрашенных препаратов. Для этого материал осветляют с помощью 10—30% растворов гидроксида калия или натрия. Затем обработанный материал кладут на лабораторное стеклышко, куда предварительно накапали немного глицерины. Сверху прикрывают стеклянной пластинкой и проводят анализ.
- Микроскопию окрашенных препаратов проводят несколькими способами, которые идентифицируют бактерии, дифференцируют различные бактерии и выявляют разные грибы.
Сбор бактериологического посева на питательную среду является точным способом диагностики микоза. Учитывая внешний вид и характеристики выросшей колонии грибка, дерматолог устанавливает тип возбудителя, вызвавшего микоз. Единственный минус обследования в том, что требуется много времени, чтобы вырастить колонию. В среднем необходимо около 3-х недель, чтобы выяснить штамм возбудителя. В некоторых случаях метод не приносит ожидаемых результатов.
Метод ПЦР-диагностирования предполагает выявление возбудителя микоза с применением полимеразной цепной реакции. При обследовании увеличивается чувствительность гибридизации, что повышает содержимое вирусного ДНК в исследуемом материале. Этот метод обследования является новым и требует нескольких анализов от пациента. Считается, что такой вид диагностики достаточно затратный, но дает точные результаты.
Культуральные диагностические мероприятия рекомендуются на финальном этапе постановки диагноза. Метод заключается в получении культуры грибка, которая потом отправляется на обследование с помощью микроскопа. Полученный материал кладут на искусственно созданную питательную среду и выявляют род возбудителя, внешний вид, размеры. После чего показано специальное лечение, которое направлено на борьбу с конкретным видом возбудителя микоза.
Иммунологический анализ часто применяется при подозрении на микозы крови. Этот метод предполагает обследование крови, спинномозговой жидкости или урины на наличие возбудителя. При иммунологической диагностике используют коммерческие тест-системы, которые выявляют специфические антигены в биоматериале. С помощью этих методов можно выявить специфичные антитела в сыворотке крови.
Гистологический анализ способен выявить грибки в тканях, волосах, ногтях. При обследовании применяются гистологические окрасы. Чаще всего применяют периодическую кислотную реакцию, поскольку она является максимально информативной. При диагностике грибы проявляются в незначительном количестве и имеют вид спор или нитей мицелия.
Дифференциальный анализ
В связи с тем, что при разных видах микоза проявляются различные симптомы. Это затрудняет постановку точного диагноза. В таком случае медики прибегают к методу дифференциальной диагностики и сравнивают микоз с другими дерматологическими болезнями. Нередко симптомы псориаза путают с микозом, но важно знать, что при микозе соскабливаемые чешуйки не будут кровоточить, в отличие от псориатических бляшек.
Часто микоз путают с парапсориазом, который имеет похожую симптоматику, но не отмечается шелушением кожи.
Важно дифференцировать микоз от нуммулярной экземы. Такое заболевание является особым видом экземы, но выявить это можно лишь при лабораторной диагностике. Часто признаки микоза принимают за проявления полиморфного фотодерматоза, который свойствен только для взрослых. Он никогда не диагностируется у детей.
Проведение лабораторной и дифференциальной диагностики — важная мера при постановке точного диагноза и назначения необходимого лечения. Чтобы устранить до конца признаки микоза, требуется достоверно выявить возбудителя. При несвоевременном проведении диагностических процедур, патология прогрессирует и поражает все большую часть кожи и внутренних органов, вызывая осложнения.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
21 марта 2003 г.
О ВРАЧЕ - КЛИНИЧЕСКОМ МИКОЛОГЕ И
ВРАЧЕ - ЛАБОРАТОРНОМ МИКОЛОГЕ
В соответствии с решением Совета по кадровой политике при
Министре здравоохранения Российской Федерации от 22.01.2003 и
положением о Министерстве здравоохранения Российской Федерации,
утвержденным постановлением Правительства Российской Федерации от
29.04.2002 N 284 (Собрание законодательства Российской Федерации,
2002, N 18, ст. 1771)
1. Утвердить Положение об организации деятельности врача -
клинического миколога (приложение N 1) и Положение об организации
деятельности врача - лабораторного миколога (приложение N 2).
2. Контроль за исполнением настоящего приказа возложить на
заместителя Министра Т.И.Стуколову.
от 21.03.2003 г. N 116
ОБ ОРГАНИЗАЦИИ ДЕЯТЕЛЬНОСТИ
ВРАЧА - КЛИНИЧЕСКОГО МИКОЛОГА
1. Профессиональную деятельность в должности врача -
клинического миколога могут осуществлять специалисты с высшим
медицинским образованием по специальностям "лечебное дело" или
"педиатрия", окончившие интернатуру, клиническую ординатуру,
аспирантуру по специальности "клиническая микология" или врачи -
специалисты, прошедшие профессиональную переподготовку по
специальности "клиническая микология" и получившие сертификат
специалиста по этой специальности.
2. Врач - клинический миколог осуществляет профессиональную
деятельность в организациях здравоохранения независимо от
организационно - правовой формы.
3. Врач - клинический миколог в своей работе руководствуется
действующим законодательством Российской Федерации, нормативными
правовыми актами Минздрава России и настоящим положением.
4. Врач - клинический миколог:
- участвует в организации комплексного процесса диагностики,
лечения и профилактики микозов;
- проводит объективное обследование больных с предполагаемыми
- назначает необходимые лабораторные и инструментальные
мероприятия для диагностики микозов;
- организует правильный сбор диагностически значимых
материалов из очагов поражения на коже и ее придатках (волосах и
ногтях), на слизистых оболочках открытых полостей, естественных
выделений (мокроты, мочи, содержимого пищеварительного тракта),
крови, пунктатов и биоптатов;
- устанавливает диагноз на основании результатов объективного
обследования, лабораторных и инструментальных исследований;
- назначает адекватное специфическое лечение;
- участвует в выявлении и анализе причин расхождения диагноза,
при необходимости - в проведении клинико - лабораторной
- организует и контролирует профилактическую работу;
- контролирует правильность выполнения диагностических и
лечебных процедур, эксплуатации инструментария, аппаратуры и
оборудования, рационального использования лекарственных
препаратов, выполнение правил техники безопасности и охраны труда
средним и младшим медицинским персоналом;
- отвечает за соответствие рабочего места врача - клинического
миколога, оборудования и оснащения для микологического
обследования установленным требованиям;
соблюдает правила техники безопасности и санитарно -
эпидемиологического режима при проведении исследований и
осуществлении диагностических и лечебных процедур с патологическим
- оформляет учетную и отчетную документацию, планирует и
анализирует свою работу;
- популяризует современные методы диагностики, лечения и
профилактики микозов среди клинической общественности;
- принимает участие в совещаниях, научно - практических
конференциях, состоит членом различных общественных и
5. Врач - клинический миколог повышает свою квалификацию не
реже одного раза в пять лет в образовательных медицинских
учреждениях, учреждениях дополнительного профессионального
образования, проходит аттестацию на получение квалификационной
6. Врач - клинический миколог несет ответственность в
соответствии с действующим законодательством Российской Федерации.
от 21.03.2003 г. N 116
ОБ ОРГАНИЗАЦИИ ДЕЯТЕЛЬНОСТИ
ВРАЧА - ЛАБОРАТОРНОГО МИКОЛОГА
1. Профессиональную деятельность в должности врача -
лабораторного миколога могут осуществлять специалисты с высшим
медицинским образованием по специальностям "лечебное дело",
"педиатрия" или "медико - профилактическое дело", окончившие
интернатуру, клиническую ординатуру, аспирантуру по специальности
"лабораторная микология" или врачи клинической лабораторной
диагностики, прошедшие профессиональную переподготовку по
специальности "лабораторная микология" и получившие сертификат
специалиста по этой специальности.
2. Врач - лабораторный миколог осуществляет профессиональную
деятельность в организациях здравоохранения независимо от
организационно - правовой формы и в своей работе руководствуется
действующим законодательством Российской Федерации, нормативными
правовыми актами Минздрава России и настоящим положением.
3. Врач - лабораторный миколог:
- участвует в организации комплексного процесса диагностики,
составлении плана обследования пациентов, выборе объема и
рациональных методик исследования с целью получения в минимально
короткие сроки полной и достоверной диагностической информации о
- проводит анализ микропрепаратов и результатов посева
патологического материала из очагов поражения на коже и ее
придатках (волосах и ногтях), на слизистых оболочках открытых
полостей, естественных выделений (мокроты, мочи, содержимого
пищеварительного тракта), крови, пунктатов и биоптатов;
- контролирует забор проб из естественных сред на микобиоту
(из воздуха операционных, смывов с твердых поверхностей, из воды,
почвы, технологической одежды, с рук и т.п.);
- определяет до рода и вида изолированную микобиоту из
- организует профилактическую работу и контролирует
эффективность использования дезинфектантов в организациях
- оценивает фунгистатическое и фунгицидное действие
антимикотиков рекомендованными методами;
- осуществляет консультативную работу, участвует в выявлении и
анализе причин расхождения диагноза и данных, полученных
различными лабораторными методами. При необходимости участвует в
проведении клинико - лабораторной и патоморфологической
- контролирует правильность выполнения лабораторных процедур,
эксплуатации инструментария, аппаратуры и оборудования,
рационального использования реактивов, выполнение правил техники
безопасности и охраны труда средним и младшим медицинским
- отвечает за соответствие рабочего места врача -
лабораторного миколога, оборудования и оснащения установленным
- соблюдает правила техники безопасности и санитарно -
эпидемиологического режима при проведении исследований и
лабораторных процедур с патологическим материалом и патогенами;
- оформляет учетную и отчетную документацию, планирует и
анализирует свою работу;
- консультирует врачей - специалистов по вопросам применения
наиболее совершенных методов лабораторной диагностики микозов;
- принимает участие в совещаниях, научно - практических
конференциях, состоит членом различных общественных и
4. Врач - лабораторный миколог повышает свою квалификацию не
реже одного раза в пять лет в образовательных медицинских
учреждениях, учреждениях дополнительного профессионального
образования, проходит аттестацию на получение квалификационной
5. Врач - лабораторный миколог несет ответственность в
соответствии с действующим законодательством Российской Федерации.
При поверхностных микозах (кератомикозах) патологический процесс локализуется преимущественно в поверхностных слоях эпидермиса, не вызывая при этом видимой воспалительной реакции в дерме. В эту группу входят следующие микозы.
Разноцветный лишай (отрубевидный лишай). Возбудителем является дрожжеподобный гриб Pityrosporum orbicutare (Malasseria furfur). Заболевание чаще возникает у лиц молодого возраста при чрезмерной потливости, при сахарном диабете, ожирении, длительной лихорадке. Очаги поражения локализуются на коже груди, спины, живота, шеи, плечах, проявляясь в виде коричнево-красных пятен, сопровождающихся шелушением.
Диагностика проводится микроскопическим методом. В нативных препаратах соскоба кожи элементы гриба в чешуйках рогового слоя выглядят в виде коротких нитей мицелия, а также скоплений округлых почкующихся клеток с толстой стенкой, размером до 8мкм в диаметре. При посеве материала от больного на среду Сабуро при на 4-8-й день культивирования при температуре 37 0 С появляются белые или кремовые колонии с блестящей поверхностью, состоящие из почкующихся дрожжеподобных клеток.
Черный микоз (кладоспориоз). Возбудитель - Cladosporium werneckii вызывает появление на коже ладоней или подошв светло-коричневых или черных пятен, шелушение отсутствует. При микроскопии нативных препаратов элементы гриба обнаруживаются в роговом слое эпидермиса в виде коричневого ветвящегося септированного мицелия и почкующихся клеток.
Пьедра. Заболевание кутикулы волоса, характеризующееся образованием на волосе узелков белого или черного цвета.
Белая пьедра (трихоспороз), встречается в виде спорадических случаев в странах с умеренным климатом, возбудителем является Trichosporon beigelii (Trichosporon cutaneum). При микроскопии пораженных волос находят мицелий и артроспоры, прямоугольной, овальной или круглой формы, а также скопления спор. Узелки локализуются на волосах подмышечной и паховой областей, на бороде и волосистой части головы.
Черная пьедра, наоборот, встречается в странах с жарким климатом. Возбудитель — Piedraia hortai — имеет аски, в которых находятся от 2 до 8 аскоспор размером от 5 до 80мкм.
Лабораторная диагностика микозов, вызываемых условно-патогенными грибами (оппортунистические микозы)
Условно-патогенные грибы обычно являются сапрофитами, обитающими во внешней среде, а также на коже и слизистых оболочках человека. Оппортунистические микозы возникают при длительном контакте человека с возбудителем, на фоне иммунодефицита, нерациональной антибиотико- и химиотерапии, приводящей к дисбактериозу и т. д. Некоторые грибы в благоприятных для них условиях способны размножаться в пищевых продуктах (например, в злаках) и накапливать сильнодействующие микотоксины, вызывающие тяжелые пищевые отравления (алиментарные микотоксикозы).
Кандидоз (кандидамикоз)
Возбудителями кандидоза – повсеместно распространенного заболевания являются дрожжеподобные грибы рода Candida (наиболее часто встречается вид Candida albicans, реже - Candida tropicalis, Candida pseudotropicalis, Candida krusei, Candida glabrata и т.д.). Кандидоз относится к типичным аутоинфекциям, проявляясь избыточным ростом дрожжеподобных грибов, заселяющих кожу, ногти, слизистые оболочки, внутренние органы. Обычно это заболевание возникает при патологии, связанной с формированием иммунодефицита (сахарный диабет, другие эндокринные болезни, гипо- и авитаминозы, иммунодепрессивная и лучевая терапия, СПИД и т.д.), при дисбактериозе, обусловленном длительным приемом антибиотиков. Наиболее подвержены кандидозу дети и старики.
Выделяют поверхностный кандидоз слизистых оболочек, кожи, ногтевых валиков и ногтей. Кандидоз слизистых оболочек полости рта или влагалища (молочница) характеризуется появлением белого налета, напоминающего свернутое молоко
Хронический генерализованный кандидоз обычно развивается у детей с иммунодефицитными состояниями, имеет медленно прогрессирующее течение с возникновением пневмоний, гастритов, гепатитов и др.
При висцеральном кандидозе поражаются желудочно-кишечный тракт, органы дыхания, мочевыделительная система, ЦНС.
Аллергические формы кандидоза развиваются на фоне имеющегося первичного очага кандидомикоза в результате сенсибилизация организма, при этом могут возникать новые очаги воспаления, в которых возбудитель отсутствует.
Материалом для исследования при кандидозе являются чешуйки кожи и соскоб с ногтей, отделяемое и пленки со слизистой оболочки губ, полости рта, влагалища, мочеиспускательного канала, наружного слухового прохода, а также с конъюнктивы. При висцеральном кандидозе исследуют кровь, спинномозговую жидкость, мокроту, испражнения, мочу, желчь, мазки со слизистых оболочек, биоптаты тканей, пунктаты абсцессов, секционный материал.
Лабораторная диагностика кандидоза включает микроскопию нативных препаратов, выделение чистой культуры гриба, обнаружение в материалах антигенов или нуклеиновых кислот, постановку серологических реакций, аллергических проб.
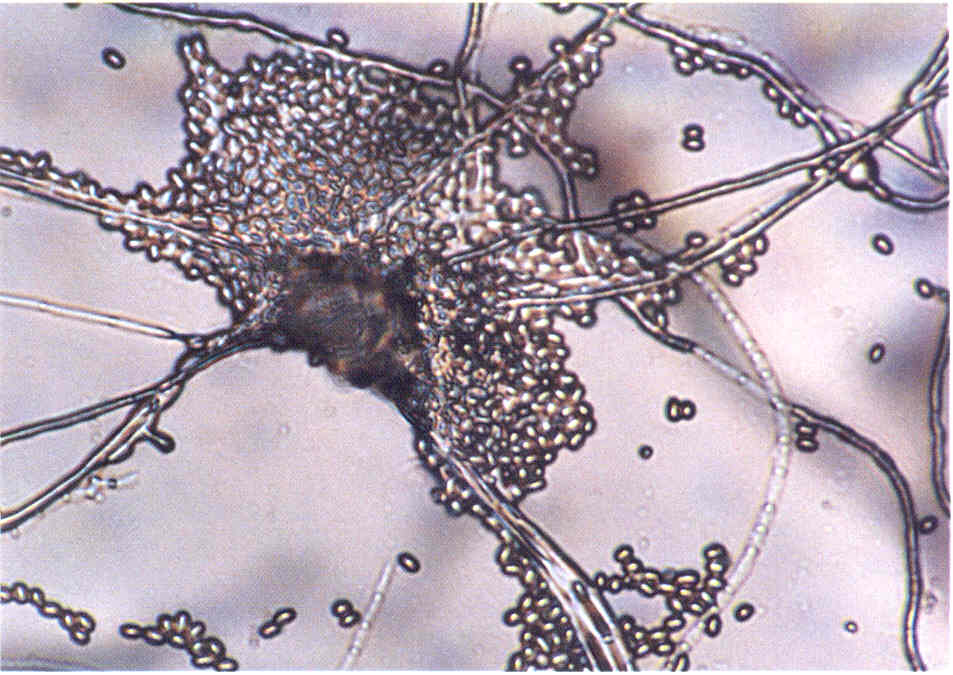
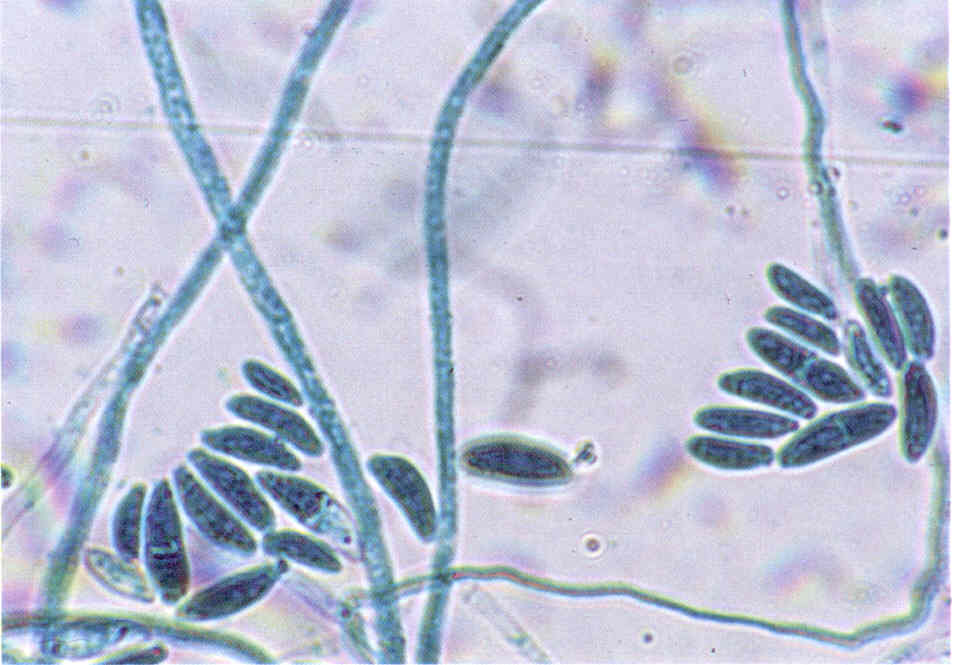
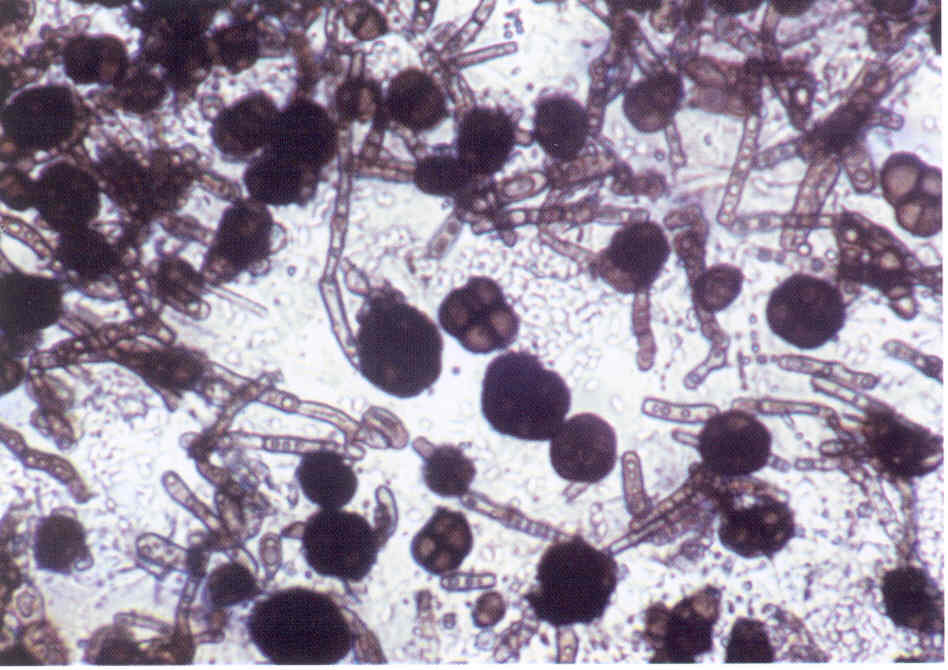
Микроскопический метод - изучение неокрашенных и окрашенных по Граму, Романовскому-Гимзе, Цилю-Нильсену препаратов из исследуемого материала, в которых обнаруживают круглые или овальные почкующиеся дрожжеподобные клетки, размером от 3-6 мкм, и псевдомицелий в виде цепочек удлиненных клеток (рис. 37). Некоторые виды дрожжеподобных грибов (C.albicans) образуют терминальные хламидоспоры.
По Граму грибы рода Candida окрашиваются в темно-фиолетовый цвет, по Цилю-Нильсену - в синий с розово-желтыми включениями липидов, по Романовскому-Гимзе — в розовато-желтый цвет с темно-фиолетовыми включениями волютина и красным хроматиновым веществом.
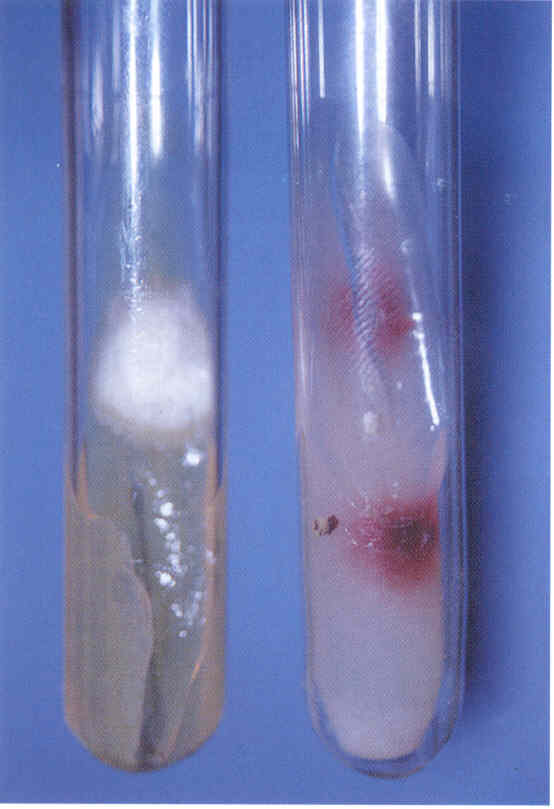
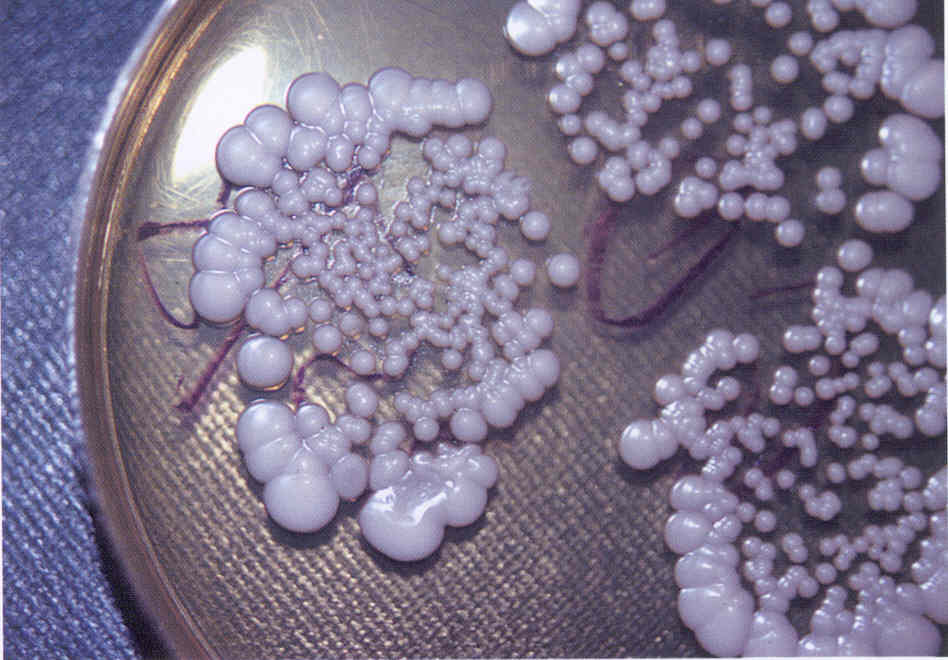
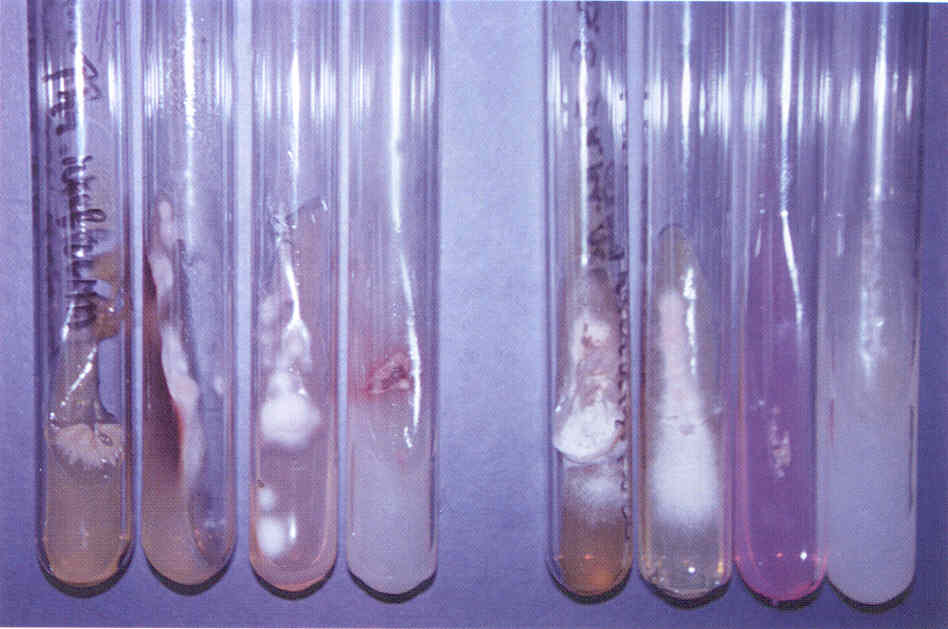
Микологическое исследование. Выделение чистой культуры дрожжеподобных грибов производят на плотных средах (обычно среде Сабуро, сусло-агаре, Кандида-агаре или др.) с добавлением антибиотиков (пенициллин, стрептомицин и т.д.) для подавления роста сопутствующих бактерий. Через 2-3 дня культивирования при 30-37 0 С образуются круглые, диаметром до 1 см, выпуклые сметанообразные гладкие колонии белого цвета с ровными краями и глубоким врастанием в среду ветвистого древовидного псевдомицелия.
Выделенную чистую культуру пересевают в жидкие среды ( картофельную, кукурузную среды, морковно-картофельный отвар и др.) для выявления псевдомицелия, появляющегося обычно на 3-5 день культивирования (реже на 10-15 день и позже) В жидких питательных средах Candida образуют равномерное помутнение, осадок или пленку на поверхности среды. Наряду с псевдомицелием, у этих грибов можно найти истинный мицелий и хламидоспоры (крупные двухконтурные споры с зернистым содержимым) при посеве на рисовый или Хламидоспор-агар с последующим культивированием гриба в условиях пониженной температуры и концентрации кислорода..
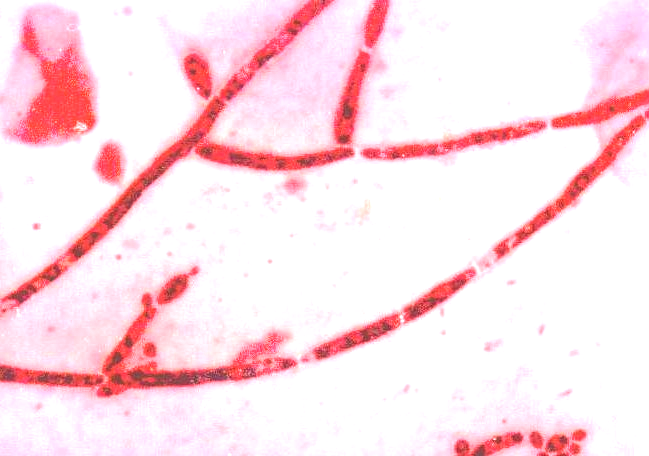
Рис. 37. Возбудитель кандидамикоза (Candida albicans) в исследуемом материале
Бластоспоры (почки) у дрожжеподобных грибов рода Candida располагаются нерегулярно по обеим сторонам мицелия, хламидоспоры круглые, крупные (10-20мкм), двухконтурные. C.albicans сбраживает глюкозу, мальтозу, левулезу и частично галактозу; молоко не изменяет.
Идентификация дрожжеподобных грибов рода Candida до уровня вида основывается на определении типа филаментации, наличия хламидоспор, ферментативной активности (табл. 24).
Таблица 24. Сахаролитические свойства дрожжеподобных грибов рода Candida.
Правильный сбор материала из пораженных ногтей - залог успешного микробиологического исследования. Забирая материал, не всегда захватывают участки ногтя, содержащие жизнеспособные грибы. Нежизнеспособные грибы в культуре, естественно, не вырастут, и их вид установить не удастся.
Участок ногтя, который надо взять, определяется формой онихомикоза.
Так, при поверхностной форме онихомикоза следует делать соскобы с поверхности ногтевой пластинки.
При самой распространенной дистальной подногтевой форме наиболее жизнеспособные грибы располагаются под ногтевой пластинкой. Материал, который направляют на исследование, должен включать не только обрезок ногтевой пластинки, но и соскоб с ногтевого ложа, из-под пластинки.
Кроме того, следует захватывать и области неизмененного ногтя, поскольку на границе между ними и пораженными участками ногтя располагаются самые активные грибы.
При проксимальной подногтевой форме брать материал трудно. В этих случаях иногда, особенно если собираются проводить гистологическое исследование или дифференциальную диагностику, предпринимают биопсию ногтя, изредка используют бормашину.
При паронихиях делают соскобы с проксимального валика и из-под него.
Во всех случаях, чтобы избежать бактериальной контаминации, перед взятием образца следует обработать ноготь этиловым спиртом.
МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Микроскопическое исследование патологического материала на грибы производят в нативных и окрашенных препаратах.
Для приготовления неокрашенных препаратов полученный материал размельчают при помощи скальпеля или препаровальной иглы и помещают на середину предметного стекла. Для более четкого выявления элементов гриба производят просветление (мацерацию) материала. С этой целью прибегают к помощи различных веществ, чаще всего едкой щелочи (КОН, NaOH), которые растворяют эпидермальные чешуйки, слизь, гной, просветляют пигмент волоса и тем самым делают грибы доступными для исследования.
На размягченные чешуйки кожи или ногтя, которые помещают на середину предметного стекла, наносят 1-3 капли 20 - 30% раствора КОН (NaOH). Исследуемый материал в каплях щелочи осторожно подогревают над пламенем спиртовки до появления нежного белого ободка из кристаллов щелочи по периферии капли. Подогревать до кипячения не следует. После подогревания каплю накрывают покровным стеклом, избегая попадания пузырьков воздуха.
Р. А. Аравийский и Г. И. Горшкова (1995) рекомендуют просветленные и накрытые покровным стеклом препараты кожных чешуек и волос оставлять на 5 - 10 мин, а ногтевых пластинок – на 30 - 40 мин до микроскопирования.
Просветление препаратов можно проводить без подогревания, для этого их оставляют в 20% растворе КОН на 30 - 60 мин или используют другие методы просветления патологического материала: хлораллактофенолом по Аману; лактофенолом; раствором, содержащим по 15% диметилсульфоксида и КОН в воде. Хорошие результаты получают после просветления ногтевых пластинок, помещенных в 5% раствор КОН на 24 ч, подогревания в этом случае не требуется.
Микроскопическое исследование производят на обычном лабораторном микроскопе без иммерсии.
Конденсор микроскопа должен быть опущен, диафрагма сужена. В начале препарат находят на стекле при малом увеличении (40х), последующее исследование производят при большем увеличении (100х);
детально препарат изучают при увеличении 400х. Необходимо исследовать несколько препаратов с тем, чтобы увеличить надежность анализа и избежать ложноположительных результатов.
Ошибки в микроскопической диагностике грибов могут возникнуть в связи как с дефектами приготовления препарата, так и с недостаточной опытностью лаборанта.
Дефекты изготовления прежде всего бывают связаны:
с перегреванием препарата, что может привести к выпадению кристаллов щелочи, разрушению волоса и появлению мелкозернистого распада в патологическом материале.
Линейное расположение удлиненных ровных кристаллов щелочи весьма напоминает нити септированного мицелия даже на чистом стекле без патологического материала.
Дифференциально-диагностическими признаками являются исключительное однообразие кристаллов, их стекловидная прозрачность, многогранность краев и отсутствие неразрывной связи одного элемента с другим. В сомнительных случаях рекомендуется добавить к препарату капельки слегка подогретой дистиллированной воды, которые быстро растворяют кристаллы щелочи.
За элементы гриба ошибочно могут быть приняты:
Липиды кожных покровов, жировой распад клеток и зерна кератогиалина, особенно имеющие правильную форму, могут напоминать отдельные споры гриба. Но разнообразие формы и, главное, размеров, отсутствие внутренней структуры образований (вакуоли, оболочки) говорят против грибковой природы данных элементов. Липиды также могут попасть в препарат при взятии патологического материала с недостаточно очищенного очага поражения.
Пузырьки воздуха могут напоминать споры дрожжеподобных клеток, но в отличие от последних они окружены плотной темной оболочкой, и даже самые маленькие пузырьки воздуха всегда больше клеток гриба.
Нити от ткани носков, одежды и т. п. обычно лежат отдельно от патологического материала, они всегда больше гифов, грубее и не септированы.
В некоторых лабораториях просветление препаратов для микроскопического исследования проводят 15 - 30% раствором КОН, в который добавляют 5 - 10% коммерческих темно-синих чернил фирмы Паркер (Parker's Superchrome Blue-Black Ink).
При этой окраске гифы и споры окрашиваются в голубой цвет.
При микроскопии обнаруживают нитевидные гифы грибов или почкующиеся клетки (рис.1).
Таким образом, микроскопия дает заключение только о грибковой природе инфекции, но не о виде гриба-возбудителя.
Конечно, результативность микроскопического исследования зависит от квалификации сотрудника лаборатории.
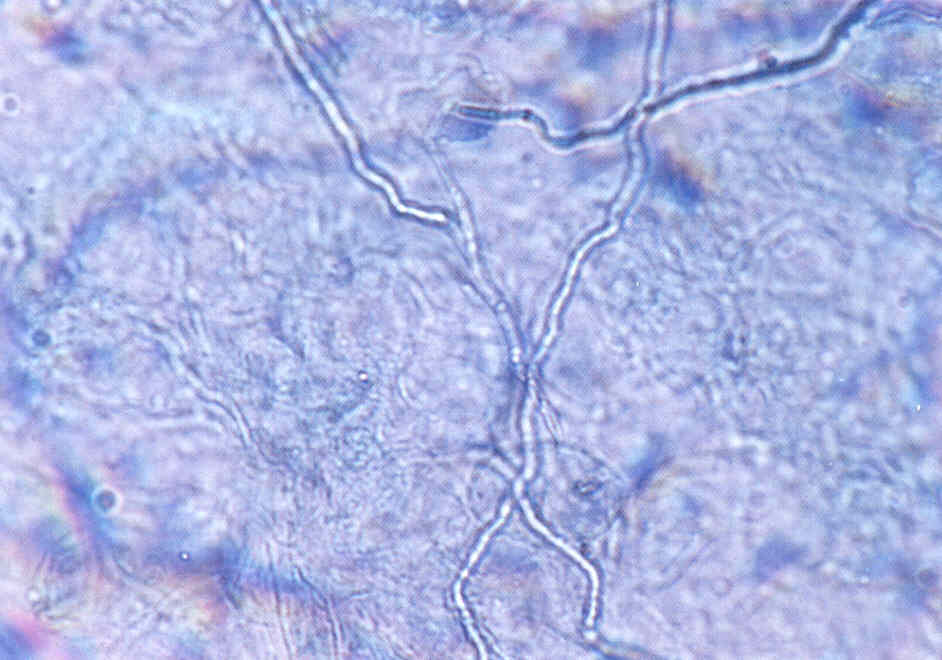


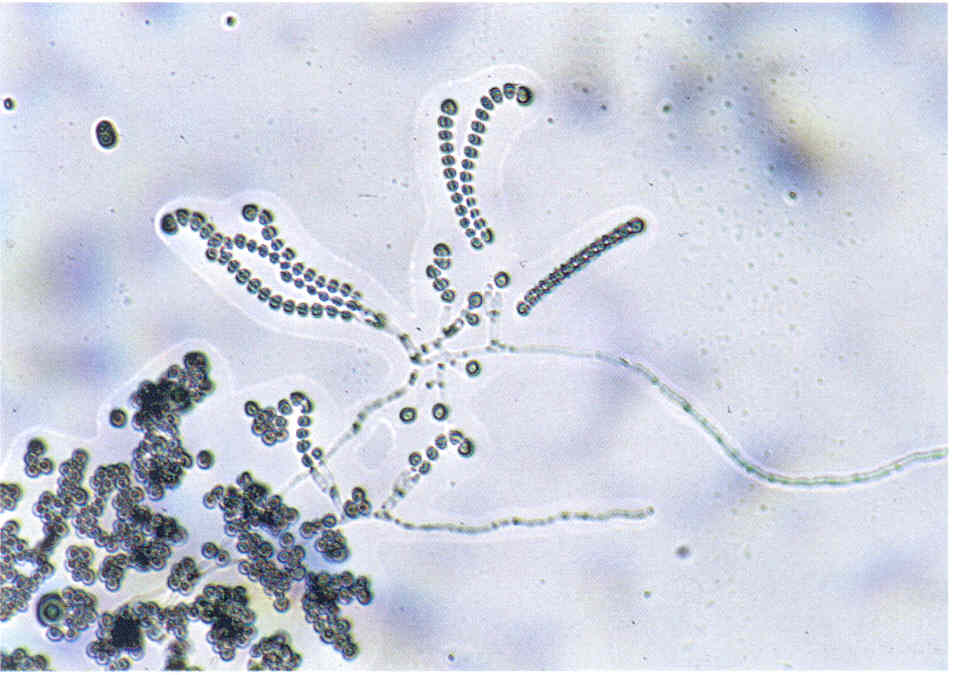
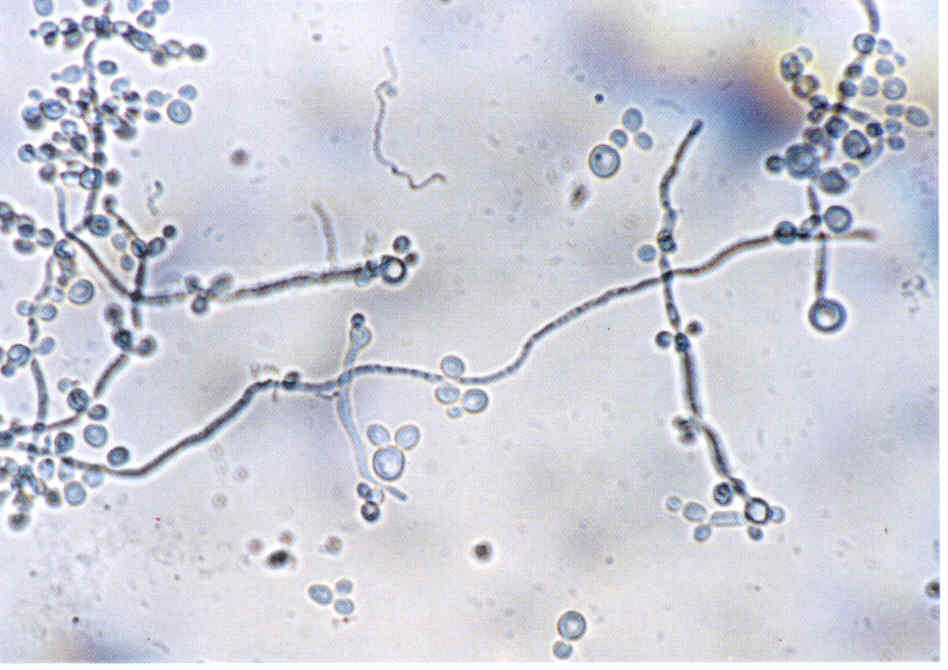
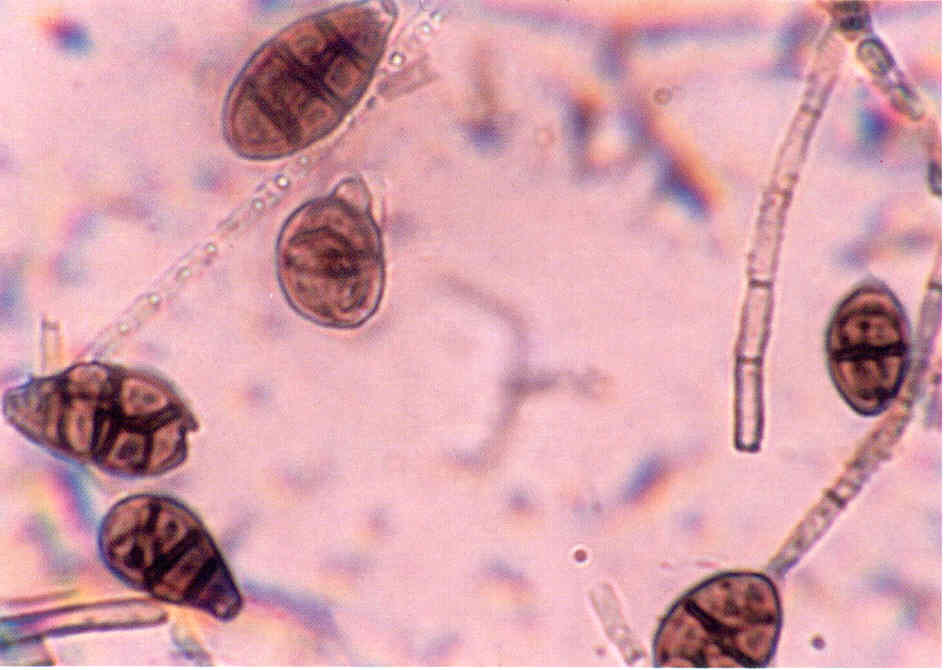
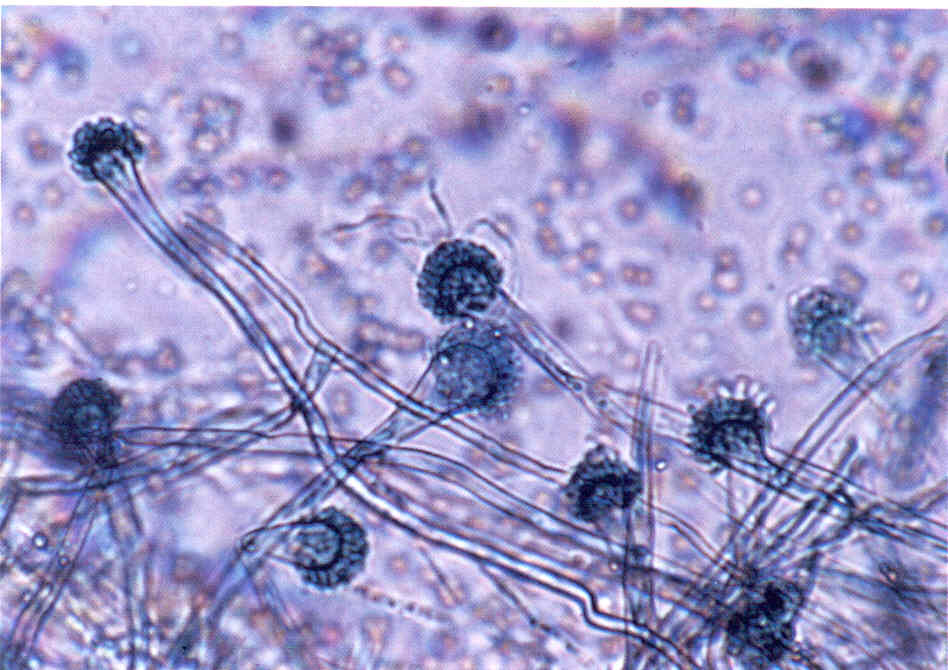
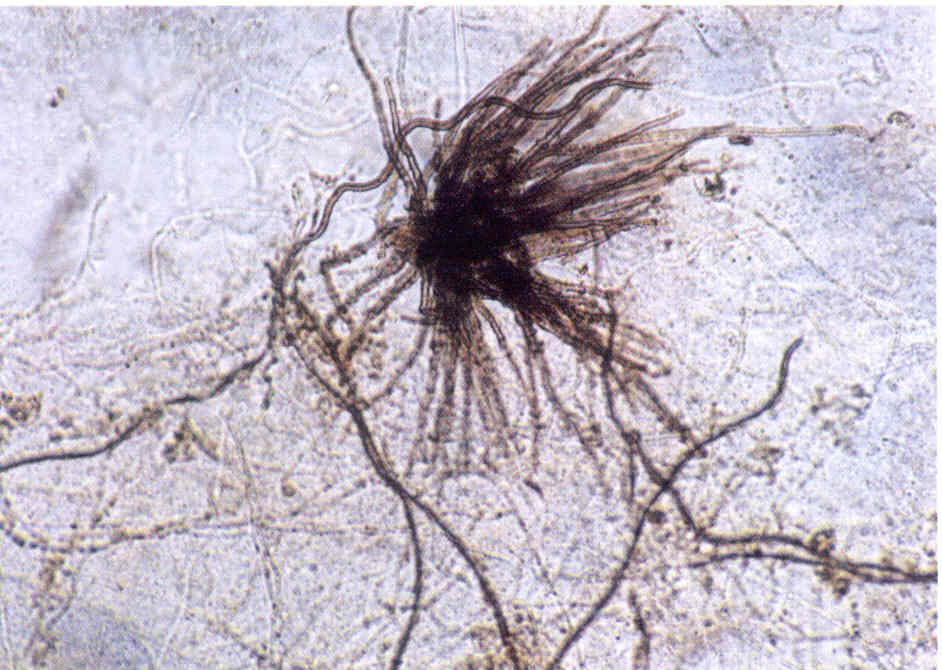
Следует учесть, что некоторые плесневые грибы, в том числе дерматофиты, в культуре вырастают медленно, за 2-3 нед.
Даже при соблюдении всех правил сбора материала, при хорошем оборудовании лаборатории и высокой квалификации ее персонала число положительных результатов культурального исследования очень невелико.
По данным зарубежной литературы, процент положительных исследований не превышает 50.
Процент положительных результатов в лучших отечественных лабораториях едва достигает 30.
Таким образом, в 2 из каждых 3 случаев онихомикоза его этиологию установить не удается.
ЛЮМИНЕСЦЕНТНОЕ ИССЛЕДОВАНИЕ
В 1925 г. Margaret и Deveze обнаружили, что волосы, пораженные некоторыми дерматофитами, дают характерное свечение в ультрафиолетовых лучах, пропущенных через фильтр Byда. Стекло Byда состоит из сульфата бария, содержит около 9% окиси никеля; оно пропускает лучи длиной 365 нм. В качестве источника ультрафиолетовых лучей можно использовать различные приборы. Природа свечения точно не установлена. Волос продолжает светиться после гибели гриба и после попыток экстрагировать флюоресцирующий материал горячей водой или холодным раствором бромида натрия. Интенсивность и характер свечения зависят от рН раствора. Полагают, что флюоресцирующая субстанция появляется в процессе взаимодействия гриба и растущего волоса.
Свечение в ультрафиолетовых лучах, пропущенных через фильтр Вуда, характерно только для волос, пораженных грибами рода Microsporum (M. canis, M. audouinii, M. ferrugineum, M. distortium, изредка M. gypseum и M. nanum), a также Trichophyton schonleinii. Волосы, пораженные микроспорумами, особенно M. canis и M. audouinii, дают наиболее яркое свечение; волосы, пораженные Т. schonleinii, имеют тусклую зеленоватую флюоресценцию.
Свечение наблюдается только в полностью пораженных грибом волосах. Его может не быть в свежих очагах поражения. В этих случаях следует эпилировать волосы из краевой, наиболее активной зоны, и свечение можно обнаружить в корневой части волос.
Люминесцентный метод можно использовать как для диагностики и контроля за эффективностью лечения у отдельных больных, так и в эпидемиологических очагах. Компактные передвижные установки удобны для обследования контактных людей в школах, детских садах и т. п.
Люминесцентное обследование необходимо производить в затемненной комнате, очаги поражения должны быть предварительно очищены от корок, остатков мази и т. п. Люминесцентный метод можно использовать для диагностики отрубевидного лишая, особенно при локализации очагов поражения на волосистой части головы. Очаги поражения при этом заболевании имеют красновато-желтое или бурое свечение. Это свечение, однако, не является строго специфичным, так как может наблюдаться при наличии перхоти на волосистой части головы и даже у здоровых людей в области устьев волосяных фолликулов на лице и верхней части туловища. Выявленные с помощью люминесцентного метода пораженные волосы должны обязательно подвергаться микроскопическому исследованию.
ИММУНОЛОГИЧЕСКОЕ И БИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЯ
Иммунологические методы исследования используют для выявления специфической перестройки организма и серологической диагностики грибковых заболеваний. Для обнаружения специфических антител в сыворотке пробы проводят следующие серологические реакции: агглютинации, преципитации, связывания комплемента, иммунофлюоресценции с соответствующими антигенами.
Аллергическое состояние организма больного выявляют с помощью аллергических кожных проб. Аллергены наносят на скарифицированную кожу по Пирке или втиранием в кожу по Моро, внутрикожно по Манту, а также уколом в кожу. С помощью этих проб выявляют аллергические реакции как немедленного, так и замедленного типа, что позволяет оценить состояние гуморального и клеточного иммунитета.
Для выявления специфической сенсибилизации лимфоцитов используют реакции дегрануляции базофилов, агломерации и альтерации, тест бластной трансформации, подавления миграции макрофагов и т. п.
Сопоставление результатов серологических и аллергических реакций оказывается полезным как для диагностики, так и для прогноза течения микозов.
Биологический метод. Используется для лабораторной диагностики глубоких и особо опасных микозов. Основан на заражении животных патологическим материалом от больного или культурой исследуемого гриба. Осуществляется в специальных лабораториях.
ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Гистология микозов кожи, обусловленных дерматофитами
Патоморфологические изменения в очагах поражения обусловлены внедрением грибов в роговой слой эпидермиса, волосы и ногти и ответной воспалительной реакцией кожи, которая может быть острой, подострой или хронической. Диагноз можно считать установленным только в том случае, если в гистологических препаратах обнаруживают элементы грибов. Для этого используют различные гистологические окраски, наиболее информативной является периодическая кислотная реакция (PAS), позволяющая выявить полисахариды, имеющиеся в целлюлозе и хитине клеточной стенки большинства дерматофитов (окраска по Шифу и ее модификации). Можно также использовать реакции сульфатирования и импрегнацию гистологических срезов серебром [Хмельницкий О. К., 1973; Lewer W. F. и Schaumburg-Lewerl.,1983].
Грибы в роговом слое эпидермиса, даже при использовании специальных окрасок, выявляются в небольшом количестве в виде нитей мицелия и спор. В редких случаях, когда грибов в очагах поражения много, их можно обнаружить в срезах, окрашенных гемотоксилин-эозином, в виде нежных базофильных структур в роговом слое.
Воспалительные изменения в эпидермисе могут быть различными: от незначительного внутри- и внеклеточного отека шиповатых клеток до выраженного спонгиоза. Спонгиоз обычно развивается при дисгидротических вариантах микозов стоп и кистей, клинически в этих случаях отмечаются пузырьки. Причиной этой реакции обычно является Т. mentagrophytes var. interdigitale. Иногда в эпидермисе отмечается выраженный гиперкератоз, что чаще всего наблюдается при микозе, обусловленном Т. rubrum.
Гистологические изменения в дерме неспецифичны и соответствуют острому, подострому и хроническому воспалению.
При микозе гладкой кожи, вызванном Т. rubrum, грибы иногда выявляются в пушковых волосах и волосяных фолликулах. Вокруг фолликулов развивается воспалительная реакция, которая за счет попадания в дерму грибов может приобретать гранулематозный характер. Центральная часть инфильтрата в этих случаях может подвергаться нагноению и некрозу, а периферическая состоять из лимфоцитов, гистоцитов, эпителиоидных и многоядерных гигантских клеток, внутри которых иногда обнаруживаются споры гриба. Размеры спор здесь достигают 6 мкм в диаметре, в волосе обычно не превышают 2 мкм.
При инфильтративно-нагноительной форме микозов волосистой части головы и области роста бороды и усов элементы грибов обнаруживаются в волосяном фолликуле, внутри и вокруг волоса. В волосе они определяются чуть выше зоны начала кератинизации (примерно на уровне 30 мкм). В дерме отмечают воспалительную реакцию различной интенсивности, наиболее выраженную при kerion Celsii. При острой гнойной реакции в составе инфильтрата отмечают большое количество нейтрофильных лейкоцитов, элементы грибов в этом случае могут полностью исчезать. При хроническом течении процесса инфильтрат может приобретать гранулематозный характер, в нем появляются многоядерные гигантские клетки. Для подтверждения диагноза при отсутствии в инфильтрате грибов можно использовать иммунофлюоресцентные методы окраски. Для этих целей применяют меченную флюоресцином антисыворотку к Т. mentagrophytes, которая позволяет обнаружить антигены гриба в волосе и в перифолликулярном инфильтрате.
Формирование инфильтративно-нагноительной реакции кожи при микозе волосистой части головы (kerion Celsii) и области роста бороды и усов, обусловленных грибами М. саnis, Т. tonsurans и Т. verrucosum, представляет собой проявление иммунологической реакции. Об этом свидетельствуют:
1. Склонность очагов поражения к спонтанному разрешению.
2. Отсутствие элементов гриба при очень выраженной воспалительной реакции со стороны кожи при микозе, вызванном Т. verrucosum (faviforme) и Т. tonsurans.
3. Постоянная положительная реакция в ответ на внутрикожное введение трихофитина при инфильтративно-нагноительных формах микоза, вызванного зоофильными трихофитинами (например, Т. tonsurans), и отрицательная — при поверхностных микозах, обусловленных тем же Т. tonsurans.
При фавусе в роговом слое эпидермиса обнаруживается большое количество нитей мицелия и единичные споры гриба. Скутула представлена экссудатом, паракератотическими клетками эпидермиса, клетками воспалительного инфильтрата, а также нитями мицелия и спорами гриба, которые расположены преимущественно в периферической зоне скутулы. В активной стадии болезни в дерме вокруг дегенеративных волосяных фолликулов отмечается выраженный воспалительный инфильтрат, содержащий многоядерные гигантские и плазматические клетки. В старых очагах поражения волосы и сальные железы отсутствуют, имеются явления фиброза.
Гистология микозов кожи и слизистых оболочек, обусловленных дрожжеподобными грибами
При кандидозе кожи и слизистых оболочек грибы рода Candida обнаруживаются в роговом слое эпидермиса или в поверхностных слоях эпителия слизистой оболочки. Элементов гриба обычно мало, они хорошо окрашиваются PAS-peакцией или по Граму; представлены в виде нитей септированного ветвящегося мицелия, размером 2-4 мкм в диаметре, или овоидными спорами, размером 3 - 5мкм в диаметре. Диагностическое значение имеет обнаружение мицелиальной формы гриба.
При гистологическом исследовании хронического гранулематозного кандидоза кожи и слизистых оболочек элементы гриба также преимущественно обнаруживают в роговом слое эпидермиса или в самых верхних отделах эпителия слизистой оболочки, но иногда в шиповатом слое, внутри волоса и в дерме. Отмечается также выраженный гиперкератоз и папилломатоз; в дерме – густой воспалительный инфильтрат, состоящий из лимфоидных клеток, нейтрофилов, плазматических и многоядерных гигантских клеток. Инфильтрат может распространяться в подкожную жировую клетчатку.
При отрубевидном лишае в роговом слое эпидермиса обнаруживают большое количество элементов гриба в виде нежных базофильных структур, которые хорошо видны даже при окраске препаратов гемотоксилин-эозином. Грибы представлены как нитями, так и спорами.
При фолликулярной форме отрубевидного лишая отмечается скопление роговых масс и клеток воспалительного инфильтрата в расширенных устьях волосяных фолликулов. Вокруг фолликулов также отмечают воспалительный инфильтрат. При PAS-реакции сферические или овальные споры гриба, размером 2—4 мкм в диаметре, обнаруживают внутри устья волосяных фолликулов, а иногда в перифолликулярном инфильтрате. Мицелий никогда не выявляется.
Нарушение пигментации кожи у больных отрубевидным лишаем обусловлено способностью гриба Pityrosporum вырабатывать субстанцию, которая угнетает процесс пигментообразования в эпидермисе. Электронно-микроскопическое изучение биоптатов кожи с гипопигментированных участков показало, что в меланоцитах образуются очень маленькие меланосомы, которые не способны проникать в кератиноциты. В гиперпигментированных участках кожи, наоборот, меланосомы крупные и содержат большое количество меланина.
Читайте также:


