Кокцидиоидомикоз что это такое
- Что такое Кокцидиоидомикоз
- Что провоцирует Кокцидиоидомикоз
- Патогенез (что происходит?) во время Кокцидиоидомикоза
- Симптомы Кокцидиоидомикоза
- Диагностика Кокцидиоидомикоза
- Лечение Кокцидиоидомикоза
- Профилактика Кокцидиоидомикоза
- К каким докторам следует обращаться если у Вас Кокцидиоидомикоз
Что такое Кокцидиоидомикоз
Возбудитель кокцидиоидомикоза - диморфный гриб Coccidioides immitis, который встречается в двух формах: тканевой и культуральной.
С. immitis - самый вирулентный инфекционный агент среди возбудителей микозов. Ингалирование одной артроконидии у мышей приводит к развитию летальной инфекции.
Тканевые формы - сферулы - считаются незаразными, хотя и могут перевиваться от человека к лабораторным животным в условиях эксперимента. Культуральная форма - патогенная, с ней связано заражение и распространение кокцидиоидного микоза в эндемических очагах. Во внешней среде гриб образует колонии, состоящие из длинных сегментированных нитей мицелия, который в молодых культурах распадается на прямоугольные и бочкообразные артроспоры (диаметром 2,5-4 мкм). Старая культура состоит из обрывков мицелия, артроспор и хламидоспор. Споры С. immitis при высушивании могут сохраняться в течение ряда лет. Культуры хорошо растут на среде Сабуро, мартеновском бульоне и др. Работа с культурами гриба проводится при строгом соблюдении правил, предусмотренных для работы с возбудителями особо опасных инфекций. Тканевая форма является весьма характерной, широко используется в диагностике микоза. Морфологически она довольно разнообразна, особенно на разных этапах созревания гриба в тканях. Здесь встречаются преимущественно сферулы диаметром 15-75 мкм. Сферулы, содержащие внутри эндоспоры, имеют плотную оболочку, при разрыве которой споры попадают в окружающие ткани, где из каждой эндоспоры развивается новая сферула.
Резервуаром инфекции является почва, в которой происходит развитие гриба с образованием спор. В засушливое время года споры с пылью разносятся воздухом. Заражение происходит при вдыхании инфицированной спорами пыли. Нельзя исключить возможность внедрения спор через поврежденную кожу, а также через слизистые оболочки пищеварительного тракта. Заражения человека от больных людей и животных не наблюдалось. Кокцидиоидомикоз относится к эндемическим заболеваниям, распространенным в полупустынных и степных местностях. В отдельных эндемических районах США до 60% населения заражены кокцидиоидомикозом, у многих из них были те или иные проявления инфекции. По данным внутрикожной аллергической пробы и результатам серологических реакций, в США инфицировано кокцидиоидомикозом около 10 млн человек. Вероятно, многие из них перенесли инфекцию в прошлом и сохранилась лишь аллергическая перестройка организма к антигенам гриба. Единичные случаи кокцидиоидомикоза описаны в Европе. В нашей стране наблюдалось около 50 случаев заболевания (Ленинград, Москва, Владимирская область, Амурская область).
Воротами инфекции чаще являются органы дыхания. В большинстве случаев заражение не ведет к выраженным клиническим формам кокцидиоидомикоза. Первичная инфекция может протекать бессимптомно в виде аллергической перестройки организма и появления в сыворотке крови специфических антител. В эндемичных очагах аллергические пробы с кокцидиоидином дают положительный результат у 70% населения. У части инфицированных развивается своеобразная пневмония с образованием специфических гранулем, сходных по клеточному составу с туберкулезными. Гранулемы проявляются в многочисленных мелких воспалительных очагах, которые, сливаясь, могут образовать крупные очаги или же захватить целую долю легкого. Участки воспаления часто некротизируются, образуя каверны и абсцессы. При долевых поражениях могут наблюдаться участки казеозной пневмонии с обширными полостями. Гранулемы в результате развития иногда приводят к фиброзу и кальцинации. Сформировавшиеся абсцессы могут соединяться длинными свищевыми ходами с поверхностью кожи, поражая по пути плевру, кости, подкожную клетчатку. В тяжелых случаях может наступить гематогенная диссеминация, при которой эндоспоры из разрушившихся сферул проникают в кровь и разносятся по всему организму, обусловливая появление вторичных очагов в различных тканях и органах. Гематогенное диссеминирование гриба может происходить в любой орган, формируются инфекционные гранулемы, сходные по морфологии с первичными очагами воспаления. Наиболее частый исход гранулем - некроз и гнойное расплавление. Наиболее тяжело проявляются вторичные очаги в центральной нервной системе. Абсцессы чаще всего образуются на основании головного мозга и сопровождаются развитием гнойного менингита. Часто поражаются кости (ребра, позвонки, мелкие кости конечностей, эпифизы трубчатых костей и др.). Почти всегда в процесс вовлекается кожа. Образуются узелково-язвенные изменения, инфильтраты, абсцессы. Чаще они локализуются на голове, шее, конечностях.
Иммунитет при кокцидиоидомикозе гуморальный и клеточный, однако после первичного перенесенного заболевания гриб длительно сохраняется в виде латентной инфекции и при ослаблении защитных сил организма может возникнуть рецидив болезни.
Инкубационный период колеблется при ингаляционном заражении от 7 до 18 дней. При заражении через кожу он может удлиниться до 30-40 дней.
По клиническому течению выделяют следующие формы кокцидиоидомикоза:
1) первичный кокцидиоидомикоз, который делится на легочную, генерализованную (септическую) и внелегочные формы;
2) вторичный прогрессирующий хронический кокцидиоидомикоз.
Первичная инфекция у 60% инфицированных протекает бессимптомно и выявляется при постановке кожных аллергических проб и серологически. Клинически выраженные формы с поражением органов дыхания наблюдаются у 25% инфицированных. При легочных формах больные жалуются на кашель, боли в груди, общую слабость, осиплость голоса. Объективно отмечают повышение температуры тела, ларингит, бронхит, очаговые изменения в легких, значительное увеличение лимфатических узлов корня легких, у некоторых больных - симптомы плеврита. В дальнейшем нередко формируются полости, чаще в верхних отделах легких. Полость характеризуется очень слабо выраженной реакцией окружающей ткани (тонкостенная полость). Эти полости (обычно единичные) могут сохраняться в течение многих лет, периодически открываясь и исчезая. У 20-40% больных наблюдаются высыпания на коже типа узловатой эритемы на 1-2-й (реже на 3-й) неделе от начала болезни. Иногда сыпь имеет уртикарный характер и сопровождается артралгией, припуханием суставов и эозинофилией.
Генерализованная (диссеминированная, септическая) форма острого кокцидиоидомикоза характеризуется гематогенной диссеминацией с вовлечением в процесс ряда органов, образованием инфильтратов и абсцессов, особенно часто в головном мозге. Заболевание протекает тяжело, резко усиливается интоксикация, повышается температура тела, температурная кривая приобретает неправильный (септический) характер с большими суточными размахами, ознобами и потоотделением. В легких при рентгенографии можно выявить диссеминированные мелкие милиарные очаги. Часто развивается менингит, менингоэнцефалит. Генерализация чаще наступает в острый период болезни, но иногда это происходит спустя 3-4 мес от начала болезни.
Внелегочные формы кокцидиоидомикоза встречаются очень редко при заражении через кожу (возможно и через пищеварительный тракт). Течение благоприятное. Дифференцировать нужно от вторичных поражений кожи при легочных формах микоза.
Вторичный прогрессирующий хронический кокцидиоидомикоз встречается у 0,5-1% больных. Это наиболее тяжелая форма с высокой летальностью. Возникает спустя несколько месяцев или лет (до 5 лет) после перенесенной первичной инфекции. Заболевание длится несколько месяцев (до года, редко больше). Характеризуется неправильной лихорадкой с большими суточными размахами, ознобами, отсутствием аппетита, нарастающей слабостью, похуданием. В легких выявляются большие инфильтраты с некротизацией, образованием свищевых ходов, поражением ребер, позвонков, образуются инфильтраты в брюшной полости. В подкожной клетчатке развиваются натечники. Иногда наступают кратковременные ремиссии, которые сменяются новыми обострениями и заканчиваются обычно летально.
Осложнения кокцидиоидомикоза. Может наслоиться вторичная бактериальная гнойная инфекция, туберкулез.
Одной из причин диссеминации гриба может быть ВИЧ-инфекция. Однако по сравнению с другими микозами кокцидиоидомикоз встречается относительно редко.
При распознавании кокцидиоидомикоза учитываются эпидемиологические предпосылки (пребывание в эндемичной местности, работа с культурами гриба) и клинические данные.
В острый период болезни при легочной форме диагностическое значение имеютследующие признаки: флуктенуллезный конъюнктивит, эрозивно-геморрагические изменения слизистой оболочки зева, артралгия, периартриты, экзантема в виде узловатой и полиморфной экссудативной эритемы, явления трахео-бронхита, одышка, кашель с кровянистой мокротой, физикальные признаки пневмонии. При клинической диагностике необходимо дифференцировать от других глубоких микозов (гистоплазмоза, актиномикоза, нокардиоза), а также от туберкулеза, сифилиса, легочных форм туляремии, остеомиелита.
Из лабораторных методов исследования используют выделение гриба, а также обнаружение его в патологическом материале (мокрота, гной из свищей, язв, плевральной полости, суставной жидкости, инфильтратов, абсцессов, спинномозговой жидкости). Обнаружить гриб путем микроскопии можно, применяя специальные методы окраски (по Аравийскому). Для выделения гриба из патологических материалов используют посевы их на среду Сабуро и др.
Из серологических реакций применяют РСК со специфическим антигеном. Диагностическими титрами являются 1 :4-1 :32. Можно использовать и реакцию преципитации, при которой несколько быстрее нарастают титры антител. При менингеальных формах кокцидиоидомикоза имеет значение определение наличия антител в спинномозговой жидкости. Ставят кожные пробы с различными разведениями кокцидиоидина. Обычно ставят реакцию с разведением 1 : 100, больным с резко выраженными аллергическими проявлениями препарат разводят 1:10 000. Учитывают результаты через 24 и 48 ч. Положительной реакция считается при появлении эритемы диаметром 10 мм и более. Следует учитывать, что у перенесших кокцидиоидомикоз внутрикожная проба долго (в течение многих лет) остается положительной. Возможны перекрестные реакции у больных американскими бластомикозами.
Больных первичным легочным кокцидиоидомикозом можно лечить симптоматически или назначать сульфадимезин (по 1 г 4 раза в день) в сочетании со стрептомицином внутримышечно по 0,5 г 2 раза в сутки. Длительность курса зависит от течения болезни. Показаны также витамины, общеукрепляющие средства. Наиболее сложно лечение генерализованных и особенно хронических прогрессирующих форм. В этом случае лучшие результаты дает противомикозный препарат амфотерицин В. Антибиотик применяют внутримышечно в 5% растворе глюкозы. Первое введение делают в дозе 250 ЕД/кг массы тела. В дальнейшем при хорошей переносимости препарата дозу повышают до 1000 ЕД/кг массы тела. Препарат вводят через день. Продолжительность курса лечения 4-8 нед.
Прогноз. При первичном легочном кокцидиоидомикозе прогноз благоприятный. При диссеминированных и хронических прогрессирующих формах прогноз серьезный. Летальность остается высокой.
При пребывании в эндемичной местности необходима защита дыхательных путей от проникновения пыли и строгое соблюдение мер предосторожности при работе с культурами гриба в лабораторных условиях. Специфическая профилактика не разработана. Мероприятий в очаге не проводят.
Кокцидиомикоз — это хроническая инфекция, поражающая в большинстве случаев органы дыхания человека. Также в патологический процесс могут быть вовлечены кости и кожа пациента. Возбудителем заболевания являются грибы рода Coccidioides imitis, обитающие в почве, однако не повсеместно. Для данных грибов характерен определенный ареал обитания: засушливые регионы США, центральной Америки, Африки и Мексики. Зафиксированы случаи, когда заболевание было зарегистрировано в других районах, что связывают с экспортом льна из тех стран, где распространены Coccidioides imitis. В Европейских странах случаи заболевания кокцидиомикозом единичны.
- Причины возникновения кокцидиомикоза
- Симптомы кокцидиомикоза
- Диагностика кокцидиомикоза
- Лечение кокцидиомикоза
Причины возникновения кокцидиомикоза
Грибы Coccidioides imitis размножаются в почве при помощи спор. Споры гриба с пылью и ветром могут переноситься по воздуху. Заражение происходит при вдыхании спор грибов, а также через кожу, если в силу разных причин повреждена ее целостность. Современной медицине известен ряд случаев, когда кокцидиомикоз попадал в организм человека путем всасывания из желудочно-кишечного тракта. Перед этим пациент употреблял в пищу те или иные продукты питания, предположительно зараженные Coccidioides imitis. Данное заболевание не передается от больного человека здоровому.
Симптомы кокцидиомикоза
Кокцидиомикоз имеет достаточно продолжительный инкубационный период (от 7 до 18 дней), более того, дебют заболевания часто протекает бессимптомно. Первые признаки данного заболевания могут напоминать по характеру течения острые респираторные вирусные инфекции, другие воспалительные заболевания бронхов или легких. У пациента наблюдается нарушение общего соматического состояния: лихорадка, субфебрильная температура или гипертермический синдром, общая слабость и быстрая утомляемость, головная боль и т.д. На более поздней стадии у больного начинается сухой кашель, одышка и боли за грудиной. На рентгенографических снимках в дебюте заболевания могут быть обнаружены единичные гранулемы (очаговые воспаления), которые в динамике имеют свойство сливаться и образовывать обширные очаги воспаления. Кокцидиомикоз может спровоцировать плеврит — воспаление плевры с образованием экссудата (жидкости) в плевральной полости.
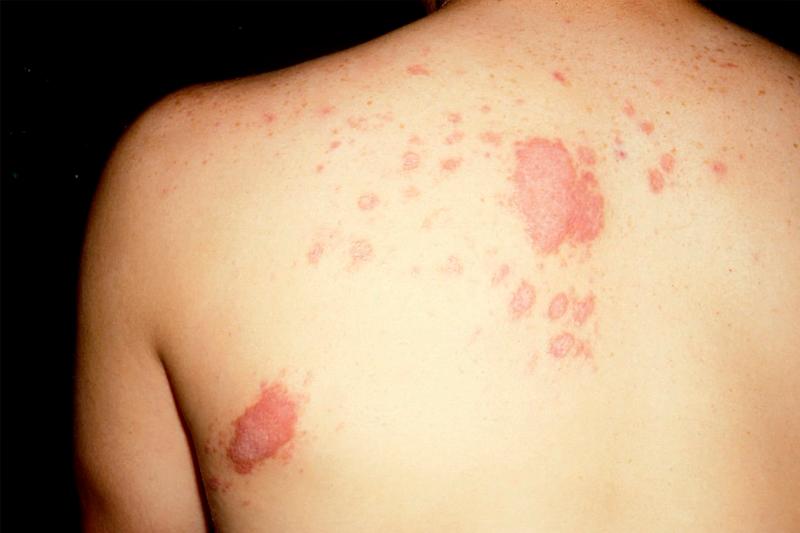
Кожные проявления кокцидиомикоза присоединяются через 1-2 недели после первых легочных симптомов. В тех случаях, когда заражение произошло через кожу пациента, кожные реакции могут возникнуть сразу, без предшествующих изменений со стороны органов дыхания.
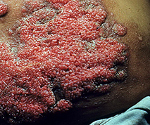
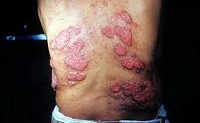
Проявления на коже в процессе заболевания носят весьма изменчивый характер. Самые распространенные — папулы, бляшки или узелки, похожие на бородавки. Реже на коже больного могут возникать единичные или множественные абсцессы или целлюлиты. Абсцессы имеют свойство самопроизвольно вскрываться, после чего остаются язвы. При соответствующем лечении язвы заживляются с образованием рубцов. Кожные проявления заболевания могут сопровождаться болями в области ближайших суставов и их отечностью.
Подобные симптомы — это повод немедленно обратиться к врачу!
Диагностика кокцидиомикоза
Возбудитель кокцидиомикоза грибы Coccidioides imitis могут быть выявлены при проведении микроскопических исследований. Материалом для исследований может быть мокрота больного, плевральная или суставная жидкость, а также отделяемое с поверхности пораженной кожи.
В некоторых случаях делают пробы с использованием препарата кокцидиодина. Следует учитывать, что подобные процедуры часто показывают ложноположительный результат у пациентов, ранее переболевших кокцидиомикозом, и такие реакции сохраняются несколько лет после перенесенного заболевания.
Актуальны рентгенологические исследования, позволяющие обнаружить легочные абсцессы и очаги воспаления. При подозрении на менингит проводят исследование спинномозговой жидкости. В некоторых случаях проводят пункцию сустава или плевры легкого с последующим микроскопическим исследованием полученных материалов.
Лечение кокцидиомикоза
Лечение заболевания заключается в системном приеме противогрибковых препаратов и антибиотиков определенных групп (чаще амфотерицина В). Эффективно используются различные препараты флюконазола. Первичное лечение достаточно длительное — от четырех до шести недель. Для того чтобы полностью избавиться от недуга, может понадобиться более продолжительная терапия в течение нескольких лет, а в некоторых случаях — пожизненно.
Иногда назначается симптоматическая терапия, имеющая зависимость от формы и тяжести течения заболевания. Применяются препараты для местного лечения кожных проявлений, препараты йода, антигистаминные (противоаллергические) и т.д.
При своевременном обращении пациента за медицинской помощью прогноз заболевания — условно благоприятный. С неблагоприятным прогнозом связаны состояния, возникающие при диссеминации возбудителя за пределы легких. Они считаются угрожающими жизни пациента, так как в патологический процесс вовлечены центральная нервная система, мышцы скелета и кожные покровы. Такие состояния чаще встречаются у людей с иммунодефицитом различного генеза.

Кокцидиоидомикоз - диссеминированное заболевание, распространяющееся в легких или через кровоток, вызывается грибом Coccidioides immitis; обычно проявляется как острая доброкачественная бессимптомная или самоограниченная респираторная инфекция.
Грибы иногда распространяются так, что вызывают очаговые поражения в других тканях. Симптомы, если таковые имеются, такие же, как и при инфекции нижних дыхательных путей или неспецифичной диссеминированной инфекции с небольшой лихорадкой. Диагноз устанавливается на основании клинических и эпидемиологических данных и подтверждается рентгенографией грудной клетки, тест-культурой и серологическим анализом. Лечение, если нужно, проводится флуконазолом, итраконазолом, более новыми триазолами или амфотерицином В.
В Северной Америке эндемичными районами для кокцидиоидомикоза являются:
Зоны поражения юго-западных штатов включают Аризону, Центральные равнины Калифорнии, части Нью-Мексико и Техаса западнее Эль-Пасо. Область простирается в северную Мексику, очаги имеются в частях Центральной Америки и Аргентины.
Патогенез кокцидиоидомикоза
Инфекции передаются при попадании зараженных спор с пылью в дыхательные пути. Из-за путешествия и отсроченного начала клинических проявлений инфекции могут проявиться уже после возвращения из эндемичных районов.
Как только споры С. immitis попадают в дыхательные пути, они преобразуются в большие микросферы внутри пораженной ткани. Поскольку сферические тела увеличиваются и затем прорываются, каждое выпускает тысячи маленьких эндоспор, которые могут сформировать новые микросферы. Болезнь легких характеризуется острой, подострой или хронической гранулематозной реакцией с различными степенями фиброза. Поражения могут приводить к образованию полостей или формированию узелковых поражений в форме монеты.
Иногда при прогрессировании болезни с обширным поражением легких и диссеминацией очаговые поражения могут сформироваться в любой другой ткани, обычно в коже, в подкожных тканях, костях (остеомиелит) и мягких мозговых оболочках (менингит). Прогрессирование болезни более характерно для мужчин и весьма вероятно в следующих ситуациях:
- ВИЧ-инфекция.
- Использование иммуносупрессоров.
- Преклонный возраст.
- 2-я половина беременности или неонатальный период.
- Определенные этнические особенности (филиппинцы, афроамериканцы, коренные американцы, латиноамериканцы и азиаты, в порядке убывания относительного риска).
Симптомы и признаки кокцидиоидомикоза
Первичный кокцидиоидомикоз. У большинства пациентов инфекция протекает бессимптомно, но иногда появляются неспецифические респираторные симптомы, напоминающие признаки гриппа, острого бронхита или, реже, острую пневмонию или плевральный выпот. Симптомы в порядке убывания частоты включают лихорадку, кашель, боль в груди, озноб, слюноотделение, тонзиллит и кровохарканье.
Физические признаки могут отсутствовать или ограничиваться рассеянными хрипами в легких с притуплением перкуторного звука. У некоторых пациентов развиваются аллергические симптомы, проявляющиеся артритом, конъюнктивитом, нодозной эритемой или экссудативной многоформной эритемой.
Первичные легочные поражения иногда оставляют узловатые поражения в форме монеты, которые нужно отличать от опухолей, туберкулеза и других гранулематозных инфекций. Иногда развиваются остаточные полостные поражения; они могут изменяться в размере в течение долгого времени и часто кажутся тонкостенными. Небольшой процент этих каверн не может закрываться спонтанно. Кровохарканье или угроза разрыва в плевральное пространство иногда требуют хирургического вмешательства.
Прогрессирующий кокцидиоидомикоз. Неспецифические симптомы включают небольшую лихорадку, анорексию, потерю веса и слабость.
Обширное поражение легких может вызвать прогрессирующий цианоз, одышку и слизистогнойную или кровянистую мокроту. Признаки внелегочных поражений зависят от локализации инфекции. Дренирующие проходы носовых пазух иногда соединяют более глубокие поражения с кожей. Ограниченные внелегочные поражения часто становятся хроническими и рецидивируют, иногда в течение долгого периода времени после завершения на вид успешно проведенной противогрибковой терапии.
Непролеченный диссеминированный кокцидиоидомикоз является обычно смертельным заболеванием, а если развивается менингит, то однозначно смертельным. Смертность у пациентов с прогрессирующей ВИЧ-инфекцией превышает 70% в пределах 1 мес после установления диагноза; может ли лечение повлиять на частоту летальных исходов, не вполне ясно.
Диагноз кокцидиоидомикоза
- Тест-культура (обычная или грибковая).
- Микроскопическое исследование образцов, чтобы проверить на наличие микроспор С. immitis.
- Серологический анализ.
Эозинофилия может быть важной подсказкой в идентификации кокцидиоидомикоза. Диагноз можно заподозрить на основании анамнеза и типичных клинических проявлений, если они очевидны; важными являются результаты рентгенографии грудной клетки. Подтвердить диагноз можно по грибковой культуре или путем визуализации микросфер С. immitis в мокроте, плевральной жидкости, ЦСЖ, эксудате из дренажей или в материалах биопсии. Неповрежденные микросферы обычно 20-80 мм в диаметре, толстостенные и наполнены маленькими (2-4 мм) β-эндоспорами. Эндоспоры, продуцируемые в ткани из прорвавшихся микросфер, можно ошибочно принять за нецветущие дрожжевые грибки.
Серологический анализ на антитела кокцидиоидомикоза с использованием комплекта для иммунодиффузии (для антител IgG и IgM) и связывания комплемента (для антител IgG) является самым полезным тестом. Титры >1:4 в сыворотке совместимы с текущей или недавней инфекцией, а более высокие титры (>1:32) указывают на высокую вероятность экстралегочного процесса. Однако у пациентов с ослабленным иммунитетом могут быть низкие титры. Титры должны уменьшаться также при успешной терапии. Присутствие антител связывания комплемента в ЦСЖ является важным диагностическим показателем при кокцидиоидозном менингите, и т.к. культуры ЦСЖ при других микозах редко бывают положительны.
Отсроченная кожная аллергия к кокцидиоидину или сферулину обычно развивается в течение 10-21 дня после острых инфекций у иммунокомпетентных пациентов, но характерное отсутствие при прогрессирующей болезни. Поскольку этот тест положителен у большинства людей в эндемичных областях, его основная ценность заключается в возможности использования в интересах эпидемиологических исследований, а не для диагноза.
Лечение кокцидиоидомикоза
- Обычные противогрибковые препараты.
Необходимость лечения первичного кокцидиоидомикоза у пациентов группы небольшого риска является дискуссионной. Некоторые эксперты назначают флуконазол, потому что его токсичность низка, и применение снижает риск распространения инфекции гематогенным путем, особенно к костям и головному мозгу. Кроме того, симптомы быстрее купируются у пациентов, проходящих лечение, чем у тех, кого не лечат противогрибковыми средствами. Другие эксперты считают, что флуконазол может ослабить иммунную реакцию, а риск распространения по крови при первичной инфекции слишком низок, чтобы гарантированно использовать флуконазол. Высокие титры реакции связывания комплемента указывают на распространение процесса и требуют лечения.
Неменингеальные внелегочные поражения легкой формы - умеренной тяжести нужно лечить флуконазолом или вориканазолом. При тяжелой форме болезни дают амфотерицин В. Затем пациенты могут переключаться на пероральный азол, как только они стабилизируются, обычно в течение нескольких недель.
Для пациентов с ВИЧ или связанным со СПИДом кокцидиоидомикозом требуется, чтобы поддерживающая терапия предотвратила рецидив; флуконазол или итраконазол - обычная и достаточная схема лечения. У пациентов с непереносимостью азола еженедельно назначается амфотерицин В внутривенно. Липид-ассоциированные составы амфотерицина В предпочтительны в сравнении с обычным амфотерицином В.
При менингеальном кокцидиоидомикозе используется флуконазол. Если применяется амфотерицин В, необходимы интратекальные инъекции, либо внутрижелудочковые через подкожный резервуар, либо интрацистернально. Лечение менингиального кокцидиоидомикоза должно быть продолжено в течение многих месяцев, вероятно, пожизненно. Хирургическое удаление пораженной кости может быть необходимым, чтобы вылечить остеомиелит.
Кокцидиомикоз — заболевание, вызываемое грибками Coccidioides immitis и сопровождающееся формированием воспалительных инфильтратов различной величины в легких, коже и костях. Заражение кокцидиомикозом происходит в основном через органы дыхания, реже через кожу. Диагностика основана на выявлении возбудителя при микроскопическом исследовании и посеве отделяемого. Лечение кокцидиомикоза заключается в применении современных противогрибковых препаратов.
Общие сведения
Кокцидиомикоз распространен в степных и пустынных местностях, он является эндемическим, то есть привязанным к определенным природным условиям, заболеванием. В Европе кокцидиомикоз встречается в единичных случаях, тогда как в некоторых районах США различные проявления этого заболевания отмечаются у 60% населения.

Причины возникновения кокцидиомикоза
Кокцидиомикоз является грибковым заболеванием. Его возбудитель - гриб Coccidioides immitis, развитие которого происходит в почве. С пылью споры гриба разносятся по воздуху и могут попасть в организм человека при вдыхании. Заражение кокцидиомикозом возможно через поврежденные покровы кожи или через слизистую желудочно-кишечного тракта при употреблении зараженных спорами продуктов. Случаи заражения человека от больных людей или животных не выявлены.
Симптомы кокцидиомикоза
Кокцидиомикоз развивается спустя 7-18 дней после заражения через дыхательные пути. При заражении через кожные покровы этот период увеличивается до месяца и более. У большинства зараженных (около 60%) первичная инфекция имеет бессимптомное течение. У четверти инфицированных кокцидиомикозом происходит поражение органов дыхания, которое вначале протекает по типу ОРВИ. Затем присоединяется кашель, одышка и боли в груди. В легких появляются мелкие очаги воспаления - гранулемы, которые могут сливаться, иногда поражая целую долю. Клиническая картина соответствует бронхиту или пневмонии, в некоторых случаях развивается плеврит.
Вовлечение кожи в инфекционный процесс происходит, как правило, спустя 1-2 недели после начала легочных проявлений. При заражении кокцидиомикозом через кожу кожные проявления возникают без предшествующих изменений со стороны органов дыхания. Чаще поражается кожа конечностей, головы и шеи. Сыпь носит характер узловатой эритемы и обусловлена появлением в коже мелких воспалительных инфильтратов. Возможно формирование в коже абсцессов и появление узелково-язвенных элементов. После вскрытия кожных инфильтратов остаются язвы, дно которых покрыто вегетациями. Эпителизируясь, язвы оставляют звездчатые рубцы. Сыпь при кокцидиомикозе может сопровождаться болезненностью и припухлостью суставов.
Кокцидиомикоз опасен развитием септической (генерализованной) формы заболевания, при которой инфекция по кровеносным сосудам может распространиться в любой орган с образованием в нем грибковых гранулем. Гранулемы склонны к гнойному расплавлению, поэтому генерализованная форма кокцидиомикоза протекает очень тяжело с выраженной интоксикацией и может привести к летальному исходу. Наиболее опасно распространение инфекции в оболочки и вещество головного мозга с развитием абсцессов и гнойного менингита.
Спустя несколько лет или месяцев после перенесенного острого кокцидиомикоза может возникнуть вторичный кокцидиомикоз, для которого характерно тяжелое прогрессирующее течение с обширными поражениями легочной ткани, ребер и позвонков, а также с образованием инфильтратов в брюшной полости.
Диагностика и лечение кокцидиомикоза
Возбудитель кокцидиомикоза может быть выявлен при микроскопии специально окрашенных мазков, полученных из мокроты, отделяемого кожных элементов, пунктата плевральной или суставной жидкости. Для подтверждения кокцидиомикоза и определения чувствительности возбудителя к противогрибковым препаратам проводят посев отделяемого или мокроты. Для серологической диагностики кокцидиомикоза используют реакцию связывания комплимента со специфическим антигеном (РСК). Проводят пробы с нанесением на кожу кокцидиоидина. Однако следует учитывать, что кожные пробы положительны в течение нескольких лет после перенесенного кокцидиомикоза.
Если кокцидиомикоз протекает с поражением органов дыхания, то на рентгенограммах легких определяются очаги пневмонии или абсцессы. При появлении симптомов менингита производят люмбальную пункцию с последующим исследованием спинномозговой жидкости. По показаниям проводят пункцию сустава или плевральную пункцию.
В зависимости от формы и тяжести кокцидиомикоза лечение проводят приемом внутрь, внутривенным или внутримышечным введением противогрибковых средств (амфотерицин В), позаконазола или различных препаратов флуконазола.
Читайте также:


