Кандидозная опрелость у грудничка лечение
Одним из клинических проявлений кандидоза является кандидозное интертриго. Болезнь поражает крупные кожные складки тела человека. Заболевание характеризуется воспалительным процессом с формированием мелких трещин, эрозий на участках кожи с повышенной влажностью. Своевременная и действенная лечебная терапия полностью ликвидирует все проявления недуга.
Возбудитель и причины заболевания
Возбудителем кандидозного интертриго является патогенный грибок рода Candida. При ослаблении защитных свойств человеческого организма происходит активация грибка в подходящей для его развития влажной среде. К основным местам локализации грибковой инфекции относятся:
- складки промежности или между ягодицами;
- паховые и подмышечные области;
- участки под молочными железами;
- область вульвы;
- жировые складки на шее или животе;
- кожа между пальцами;
- складки за ушными раковинами.
Главными причинами развития болезни являются:

Лишний вес в виде складок, хорошее место для развития грибка.
ослабление функций иммунной или эндокринной системы;
Заболевание существенно не ухудшает самочувствие человека. Единственным дискомфортом является сильный кожный зуд.
Симптомы развития кандидозного интертриго
Симптомы болезни зависят от причин заболевания и области локации грибка. Патологический процесс протекает поэтапно:
- В глубине складки воспаляются и отслаивается поверхностный слой эпидермиса.
- Начинается воспалительный процесс с неглубоким формированием мелких эрозий, трещин. Они имеют неровные края, но явные границы, вдоль них образуется белый ободок из отслоившегося эпидермиса.
- Вокруг очагов поражения возникают маленькие гнойнички, пузырьки. Лопаясь, они сливаются и образуют новые эрозивные участки.
- В поврежденных областях кожного покрова ощущается сильный зуд и жжение.
При поражении кожи между пальцами конечностей образуется дрожжевая эрозия. Ее поверхность покрывают пленки белесоватого цвета, которые способствуют нагноению кожного покрова и увеличению лимфатических узлов. Патологический процесс локализуется в одной или нескольких складках и сопровождается зудом, болью и жжением.
Особенности развития заболевания у грудных детей
Основными причинами развития кандидозного интертриго у грудных детей являются:
- несоблюдение гигиенических мер по уходу;
- использование пеленок, одежды из некачественных материалов, вызывающих опрелости;
- раздражение кожи калом или мочой;
- дерматологические заболевания;
- воспалительные процессы кожных покровов.
Развитие грибковой инфекции у грудничков характеризуется сильным воспалительным процессом в области ануса или межъягодичных, паховых складках. В большинстве случаев кандидозное интертриго у грудничков соединяется с молочницей слизистых или затяжными диспепсическими расстройствами. К особенностям развития болезни у грудных детей относятся:
- образование эритематозных пятен с характерными явными краями в области межъягодичных или паховых складок;
- формирование на поверхности пятен темно-красных лаковых эрозий с влажной поверхностью и фестончатым очертанием;
- возникновение вокруг очагов поражения поверхностных пустул, мелких пузырьков, доставляющих сильный зуд и раздражение кожи.
Диагностика и лечение
Диагностика кандидозного интертриго включает:
- Микроскопическое исследование. Под микроскопом изучается соскоб из очагов поражения и определяется вид и свойства патогенного микроорганизма.
- Бактериологический посев. Исследуется морфология грибка и выявляется его чувствительность к противогрибковым средствам.
Лечение кандидозного интертриго проводится с применением местных и системных противогрибковых средств. Лечебная терапия включает:
- обработку поврежденных участков антисептическими растворами, мазями, гелями;
- прием антимикотиков и пробиотиков;
- использование противовоспалительных и антибактериальных присыпок, паст;
- применение средств народной медицины.
Основные медикаменты для ликвидации кандидозного интертриго и их лечебное действие представлены в таблице:
Во время лечения кандидозного интертриго запрещается мочить пораженные участки кожного покрова.
Профилактические меры
Для предотвращения недуга необходимо устранить причины болезни и укрепить защитные функции организма. В профилактических целях рекомендуется следить за гигиеной кожи и применять дезинфицирующие средства, подсушивающие кожу в областях с повышенной влажностью. Для ускорения лечебной терапии широко используются протирки отварами из календулы, коры дуба, ромашки. Для предотвращения заболевания у грудничков необходимо тщательно следить за гигиеной, одевать ребенка в одежду из натуральных тканей. Своевременная и эффективная лечебная терапия полностью ликвидирует все проявления недуга и предотвратит рецидивы.

Дрожжевой грибок рода Candida поражает не только слизистые оболочки, но и саму кожу, и прилегающие к ней участки. Заболевание имеет несколько клинических форм, одна из которых – это кандидоз крупных кожных складок (кандидозное интертриго).
Содержание:
Этим заболеванием страдают преимущественно взрослые люди, но и детей оно не обходит. Процесс локализуется на участках кожи с повышенной влажностью, а именно:
- между ягодицами;
- в складках промежности;
- в подмышечных и паховых областях;
- у полных людей очаги случаются на животе и шее;
- у женщин в области вульвы и под молочными железами.
Процесс протекания кандидозного интертриго

Процесс протекания кандидозного интертриго
1. При кандидозном интертриго грибковое воспаление начинается в глубине складки. При этом размягчается и отторгается роговой слой кожи, и образуются неглубокие эрозии и трещинки. Эрозии с неровными краями, но четкими границами, вдоль которых отслаивается эпидермис в виде ободка белого цвета.
2. Через определенное время вокруг очага появляются мелкие гнойнички и пузырьки. Постепенно они лопаются и сливаются, образовывая новые эрозии. Таким образом, площадь поражения увеличивается.
Необходимо отметить, что кандидозное интертриго не влияет на самочувствие пациента, не приносит каких-либо жалоб, за исключением кожного зуда.

Раствор метиленовой синьки при лечении кандидоза кожных складок
1. Лечение данного вида кандидоза включает в себя как местные, так и системные противогрибковые препараты. Кожу, которая поражена, обрабатывают антисептиками (водными растворами метиленовой синьки, резорцина, риванола, краской Кастелляни). А так же пастами на основе 10% борной кислоты, одно- или двухпроцентными фунгицидными мазями, растворами или кремами.
2. Параллельно устраняют очаги грибка в области кишечника и половых органах. Используют полиеновые антибиотики, такие как: Пимафуцин, Натамицин, Нистатин, а так же влагалищные таблетки и свечи.
3. Если терапия оказалась неэффективной, подключают антимикотики широкого спектра действия, а именно: Кетоконазол, Флуконазол и Итраконазол.
4. Складки кожи с повышенной влажностью обрабатывают пастами, присыпками и лосьонами.
Местное лечение проводят до тех пор, пока исчезнут проявления и плюс 7 дней, а системное длится в течение 1-2 недель.
Местное лечение кандидоза кожи проводят до исчезновения проявлений и еще в течение 7 дней. Системные препараты принимают не менее 1-2 недель.
Хочется отметить, что в кандидозных очагах на коже выделяют Candida albicans, реже – Candida stellatoidea. На коже пальцев рук поселяются Candida parapsilosis.

Дрожжевая эрозия на пальцах ноги
Между пальцами проявляется дрожжевая эрозия — кандидозное интертриго на кисти. Поражения охватывают:
- Область между III и IV пальцем, иногда поражается одна рука, а иногда две руки и пальцы на ногах.
- Зачастую поражается правая кисть, но бывает и обе.
- Бывает локализация много лет в одной из складок, а затем распространяется на участки между остальными пальцами.
- Нередко процесс сопровождается поражением ногтей.
- Появляются единичные маленькие пузырьки, там, где соприкасаются складки, на боковых участках между пальцами. Участок поражения имеет четкие ограничения.
- Через некоторое время появляется отек кожи, и участки мацерации приобретают белесый цвет. Поверхность эрозии гладкая, влажная и блестящая. От остальной кожи отличается ободком перламутрово-белого цвета.
- Через время в глубине поверхности складки образовывается трещина, неглубокая и поверхностная. Кандидозная эрозия расположена на складках между пальцами.
- Если пальцы свести вместе, то они закроют эрозию. Со временем инфекция может распространиться на близ лежащие участки.
Особенности кандидоза складок стоп.
- Поражается зачастую несколько складок, захватывая все участки между пальцами ног.
- Поражаются боковые поверхности пальцев. В глубине складки-эрозии появляется глубокая трещинка, которая имеет покрытие-пленку белесоватого цвета и болезненная на ощупь.
Кандидозное интертриго на ногах между пальцами сочетается зачастую с поражением на руках. Кандидоз стоп отличается осложненной формой. Это вторичная инфекция – пиогенная. Отличается нагноением между пальцами и увеличением лимфатических узлов.
Весь процесс кандидозных изменений на коже между пальцами сопровождается жжением и зудом, а также болезненными ощущениями. Зачастую поражается вся кисть и стопа (тыльная поверхность). Нередко заболевание протекает параллельно с кандидозом ногтей.

Стрептококковая опрелость у грудничков
У детей грибки Candida вызывают поражение складок кожи в области заднего прохода, межъягодичной и паховых складок, с распространением воспалительного процесса на весь кожный покров. Особенно страдают недоношенные дети, и те, у которых недостаточная гигиена по уходу.
Причины воспалительного процесса у ребенка:
- Раздражение кожи мочой, калом, одеждой.
- Гнойничковая инфекция (стрептококковая опрелость).
- Заболевания кожи (энтеропатический акродерматит, себорейный дерматит).
Есть ряд клинических признаков, на основании которых можно говорить о природе интертриго. Заболевание начинается в паховых складках с появления мелких пятен, на которых четко видны края. На их фоне появляются пузырьки с гнойным содержимым, которые лопаются, и образовывается эрозия. Эрозии увеличивается в размере, и сливаются между собой.
Кандидозная эрозия – лаковая, красного цвета, а так же влажная, с отчетливыми границами, с воротничком влажного белого рогового слоя эпидермиса. Заболевание сопровождается зудом, а эрозии, которые лопнули – шелушатся. В некоторых случаях заболевания отмечается шелушение и мелкие пузырьки, которые можно не заметить.
Схема лечения включает:
- Ограничить контакт с водой.
- Часто менять памперсы, использовать пеленки из хлопка.
- Если кандидоз подтвердился, используют такие кремы: Канестен, Дактарин, Батрафен, Дигнотримазол, Кандид, Микоспор, Певприл и др. Эти лекарственные вещества наносятся тонким слоем, не втираются, а поглаживающими движениями растираются до полного впитывания только в места, где есть высыпания, не завязывать, не прокладывать марлей. Предыдущий слой не смывать и постараться не одевать памперс.
Все советы, по поводу лечения носят ознакомительный характер. Лечение интертриго, особенно у детей должно осуществляться по рекомендации врача и под его наблюдением. Откладывать визит к врачу не следует, поскольку запущенная форма кандидозного интертриго приведет к длительному и дорогостоящему лечению с осложнениями различного характера.
Кандидозный дерматит – это заболевание, при котором поражаются участки кожи. Болезнь развивается из-за прогрессирующего размножения грибков Candida. Представляет собой ярко красную сыпь (может быть мокрой или сухой), при отсутствии лечения она проникает в глубокие слои дермы.
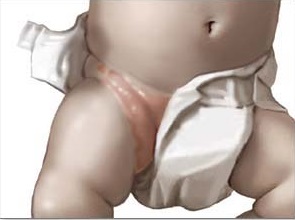
Чаще всего развивается у грудных детей, но им могут заболеть и взрослые люди, особенно лежачие больные. В группе повышенного риска новорожденные девочки и дети, находящиеся на искусственном вскармливании. В повседневном обиходе болезнь называют пеленочный дерматит.
Причины возникновения
Кандидозный дерматит развивается из-за недостаточной гигиены. Например: родители не придали должного значения уходу за ребенком или лежачим больным (редко подмывали малыша, несвоевременно меняли подгузники и тп).
К другим причинам могут относиться следующие:
- повышенная влажность кожи;
- наследственная предрасположенность (не только к дерматитам, но и к аллергическим реакциям);
- лечение антибиотиками, особенно в случаях, когда взрослый человек или ребенок не получает дополнительно препараты, восстанавливающие естественную микрофлору кишечника;
- высокая температура;
- долгое соприкосновение кожи с каловыми массами или мочой;
- неправильное питание.
Как выглядит дерматит кожи
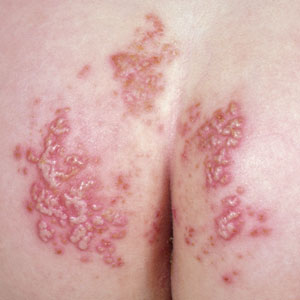
Обычно заболевание возникает в местах соприкосновения памперса или пеленки с кожей. Если сыпь заметна на щеках, ушках, то болезнь прогрессирует, и уже возникли патологии. В этом случае врач должен провести узкую диагностику.
Общие симптомы кандидозного дерматита выражены следующим образом:
- сильное воспаление кожных покровов наблюдается в области ягодиц, ануса, половых органов;
- пораженные участки кожи могут быть сухими или влажными (в тяжелых случаях);
- верхний эпидермис покрыт мелкими прыщиками, иногда появляются ранки и язвочки;
- воспаленная кожа – ярко красного цвета, может шелушиться;
- во время прикосновения к пораженным участкам пациент чувствует боль, маленькие дети начинают капризничать и плакать;
- если опрелость возникла в области промежности, то ребенок плачет во время и после мочеиспускания.
Если нет никакого лечения, то на коже образуются волдыри и потертости. Может появляться и налет творожистой консистенции.
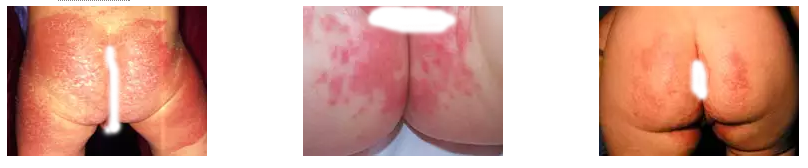
Согласно статистике кандидозный пеленочный дерматит развивается у малышей во второй половине первого года жизни (6 – 8 месяцев). Но иногда им заболевают сразу после рождения. Ребенок может заразиться даже в утробе матери, если женщина больна кандидозом. Болезнь также передается через предметы обихода и домашних животных.
В медицине выделяют три степени пеленочного дерматита. На начальной стадии видны небольшие воспаления на коже, похожие на потертости. При должном и своевременном уходе они быстро исчезают.
Вторая стадия – краевой дерматит. Возникает из-за трения кожи малыша о края подгузника. На коже видна сыпь, она постоянно зудит. Малыш становится капризным и часто плачет. На третьей степени поражается перианальная область. Воспаление наблюдается в районе ануса, половых органов и паховых складок .
Это вызывает дополнительный дискомфорт во время дефекации.
Диагностика
При первых симптомах заболевания следует обратиться к врачу. Лечение назначает дерматолог или инфекционист. Если заболел ребенок, то следует обратиться к детским врачам данной категории.
Первоначально доктор проводит визуальный осмотр пациента, выслушивает жалобы. На основе этого ставится предполагаемый диагноз. На втором этапе берется соскоб биологического материала (кусочка кожи с пораженного участка). Материал исследуют под микроскопом, определяют клетки с частичками псевдомицелия.
Дополнительно врач назначает проведение посева, определяющее есть ли в организме грибок-возбудитель. Если результат положительный, то рост грибков и развитие болезни прогрессирует в течение 1 – 2 дней. Данные посева помогают исключить инфекции бактериальной природы.
Лечение у взрослых

Патологии подвержены и взрослые люди. Ей заболевают лежачие больные, особенно пожилого возраста. Это связано с пониженной способностью кожи к восстановлению клеток. Обычно воспаления имеют четко очерченную область, слои эпидермиса заметно отслаиваются. Затем на кожных покровах появляются гнойники.
При наличии хронических заболеваний врач корректирует лечение, совмещая его с терапией основного заболевания. Зачастую больным прописывается прием витаминов и поддержание строгой диеты, ограничивающей сладкое и мучное.
Как лечат болезнь у детей

После того как врач установил диагноз, утвердив, что это кандидоз кожи, начинается лечение. На начальной степени заболевание легко излечивается, даже в домашних условиях. Изначально на кожные покровы наносят детские присушивающие присыпки. После чего сыпь обрабатывают раствором бриллиантовой зелени (обычной зеленки).
Кожу малышей обрабатывают успокаивающими кремами, чтобы исключить жжение и зуд в области заднего прохода . Во время лечения рекомендуется не пользоваться подгузниками, подмывать малыша проточной водой после каждого мочеиспускания и дефекации. Желательно чаще устраивать ребенку воздушные ванны. Область паха и ануса несколько раз в день очищать детским мылом.
Кандидозный дерматит возникает не только у грудничков, но и детей старшего возраста, подростков. В этих случаях следует устранить основную причину возникновения болезни и пройти курс лечения противогрибковыми препаратами ( как определить грибок ). Еще назначаются медикаменты антигистаминной группы, витамины и сбалансированная диета.

Народная медицина должна сочетаться с классической терапией. Любые рецепты можно применять после консультации с врачом, особенно если речь идет о грудных детях.
- Антисептическим и противовоспалительным действием обладает ванна с добавлением аптечной ромашки. Купите в аптеке траву, она продается в пакетиках или в виде рассыпной сухой смеси. Заварите два пакетика в литре кипятка и настаивайте шестьдесят минут. Отвар следует добавить в ванну и искупаться в нем. Такое средство снимает раздражение и успокаивает кожные покровы.
- Хорошие результаты показывает ванна с овсом. Возьмите один стакан измельченного овса, залейте его литром кипятка. Варите на медленном огне в течение пятнадцати минут. Процедите средство и добавьте в ванну. Помогает при сильном зуде.
В качестве успокаивающих трав можно использовать высушенную календулу , череду, мяту. Но предварительно обратите внимание, чтобы у ребенка или взрослого человека не было аллергии. Такое обстоятельство может только усугубить состояние больного.
Профилактика
Заболевание в большинстве случаев возникает из-за несоблюдения правил личной гигиены. Профилактические мероприятия значительно понизят риск заразиться дерматитом.
Если речь идет о маленьких детях, то к мерам предупреждения относятся следующие:
- нужно менять памперсы каждые 4 – 6 часов, если они наполняются чаще, то по мере необходимости;
- регулярно подмывайте детей, устраивайте им воздушные ванны;
- перед тем как надеть подгузник или завернуть малыша в пеленку, тщательно вытрите его тело. Если кожа влажная, то это может спровоцировать воспаление кожных покровов;
- если у грудничков аллергия на какой-либо вид средств по уходу за кожей, то незамедлительно заменить его на гипоаллергенное.
Когда речь идет о профилактике заболевания среди взрослых людей, то здесь необходимо соблюдать правила личной гигиены, своевременно лечить хронические патологии, принимать антибиотики можно только по рецепту врача, терапия должна сочетаться с препаратами, которые нормализуют микрофлору кишечника.
Заключение
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa - ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи - пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo. Читать далее .
Кандидозный дерматит – неприятное заболевание. Обычно оно появляется у грудных детей, но встречается у детей старшего возраста и взрослых людей. Болезнь доставляет много неудобств, но она легко поддается лечению. А в случае соблюдения регулярных профилактических мероприятий, можно вовсе избежать кандидоза кожи.
Появление младенца в семье - очень важное событие. Молодые родители, для которых это первый опыт, должны подготовиться. Тонкости ухода за нежной кожей малыша и многие аспекты гигиены обсуждаются в школах молодых мам в виде лекций, интернет-ресурсы позволяют узнать много нового об этой теме. Но каждая мама сталкивалась с такой проблемой, как опрелости у новорожденного, и многие не могут справиться с ситуацией, несмотря на обилие информации. Поток знаний даже, наоборот, зачастую мешает выбрать четкую тактику, которая будет действенной и простой.
Сегодня мы поговорим о том, как избежать появления опрелостей у новорожденных, чем лечить, если они вдруг возникли.
Особенности кожного покрова у деток первых месяцев жизни
Когда ребенок появляется на свет, его кожа имеет ярко-красный оттенок. Это связано с насыщением крови кислородом, изменением газового состава крови. Кожа малыша настолько нежная, что может травмироваться даже от грубых швов на ползунках или распашонке.
Слой эпидермиса достаточно рыхлый. Эпидермис и дерма не имеют четких границ, поэтому могут легко отслаиваться с появлением пузырей.
Кожа малыша тоньше, эластичней, имеет склонность к шелушению.
Еще следует помнить, что потовые железы функционируют недостаточно. Ребенка первого месяца жизни можно легко перегреть.
Причины возникновения опрелостей
Наиболее часто опрелости возникают у новорожденных и детей первого года жизни по следующим причинам:
- некачественный подгузник;
- длительное нахождение в подгузнике;
- отсутствие ежедневного принятия водных процедур;
- непереносимость порошка, которым стирают детские вещи;
- склонность к аллергическим реакциям;
- неправильное питание мамы при грудном вскармливании, что может привести к учащенному стулу;
- изменение рН каловых масс в более кислую сторону, что приводит к еще большему раздражению кожного покрова.
Любимые места опрелостей — это естественные складки кожи (паховые, ягодичные, подмышечные), реже – складки за ушками, низ животика. В основном же опрелости возникают в паху и на попе.
Какими бывают опрелости?
Педиатры совместно с дерматологами условно выделяют три степени опрелостей.
- пеленочный, или контактный, дерматит;
- импетиго;
- экзема и другие виды аллергических реакций.
Судя по названию, этот вид опрелости связан с появлением высыпаний, корочек на коже при контакте с пеленками, одеждой. Чаще всего он может вызываться некачественным материалом, из которого сшиты детские вещи.
Импетиго – это заболевание инфекционной этиологии, прежде всего обусловленное плохой гигиеной. Может поражать любую возрастную категорию. Инфекция – это бактерии, стафилококк или стрептококк. Маленький кроха может заразиться в роддоме от персонала, либо от родственника.
Симптоматика появляется в первые дни жизни. На кожном покрове возникают пузырьки, наполненные жидкостью. Затем они лопаются и оставляют за собой эрозию, которая благополучно излечивается, не оставляя рубцов или язв.
Любимое местечко импетиго — паховая область. Но может встречаться и в других естественных складочках крохи.
- Госпитализация мамы и новорожденного в больницу (инфекционное отделение).
- Избегать попадания влаги на пораженные участки кожи.
- У ребенка должны быть только свои чистые, проглаженные пеленки.
- Стараться избегать лишних контактов с ребенком. Маме, чтобы не заразиться, следует надевать перчатки.
Обрабатывать пузырьки надо антисептическим средством (анилиновые красители, мази на цинковой основе). Вся задача лечения импетиго сводится к тому, чтобы пузырьки максимально быстро высыхали и исчезали.
Применение антибактериальной терапии внутрь возможно только по решению врача при ухудшении самочувствия ребенка, плохих показателях анализов крови.
Подгузник – помощник или вредитель в современном мире?
Конечно, мир не стоит на месте. Появление подгузников очень облегчило жизнь мамы. Но давайте обсудим некоторые нехитрые правила использования этого приспособления.
Лечение опрелостей у новорожденных
- при возникновении стадии красноты лечить опрелости у новорожденных на попе можно только корректировкой гигиены. Следует часто менять пеленки, нельзя малыша оставлять мокрым. Обязательно подмывайте ребенка после каждой смены пеленки. После купания оставляйте малыша голым минут на 5 — 10, чтобы складки хорошо просушились. Затем надо обработать детским кремом под подгузник и запеленать.;
- при возникновении второй стадии опрелости помогут крема. В аптеках множество средств по уходу за кожей новорожденных.
Давайте рассмотрим некоторые из них.
- Мази и крема, имеющие в своем составе окись цинка, тальк. Они подсушивают кожу при второй стадии опрелости, когда возникает мокнутье. Вот некоторые из них — цинковая мазь, Деситин, болтушки на основе окиси цинка.
- Крем или мазь Бепантен, его аналоги — Дексапантенол, Пантенол. Данный препарат восстанавливает поврежденные участки кожи, обладает слабым обезболивающим эффектом.
- Клотримазол — препарат противогрибкового происхождения, хорошо помогает при присоединении кандидозной инфекции.
- при возникновении опрелостей с корочками, гнойничками лучше отказаться от использования подгузников;
- если нужно бороться с опрелостями с аллергическим компонентом у новорожденных, помогут антигистаминные препараты – Зодак, Супрастин. Также возможна смена детского порошка, марки подгузников.
Профилактика опрелостей — лучшее лекарство от них
Подводя итоги вышесказанному, можно отметить, что лучше предотвратить, чем лечить.
Вот некоторые советы.
- Ежедневно купать малыша, можно в травах череды, ромашки.
- Регулярно менять пеленки.
- Избегать длительного нахождения в подгузнике.
- Корректировать питание матери, если ребенок на грудном вскармливании.
- Применять воздушные ванны после купания.
Любовь, забота и правильный уход – все, что нужно для нежной кожи новорожденного.
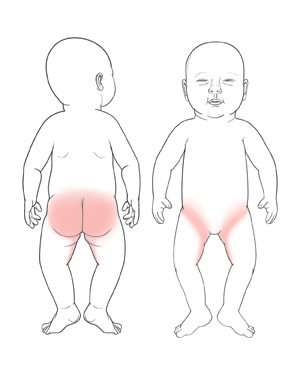
Что такое пеленочный дерматит (опрелости)
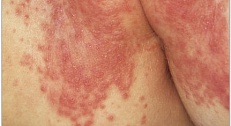
Покраснение, припухлость кожи в паховой области - классическ.
Симптомы пеленочного дерматита
- Пораженная кожа становится ярко-красной и отечной; поражения располагаются в области промежности: на ягодицах, внутренней поверхности бедер и половых органах.
- Изменение настроения ребенка. Вы можете заметить, что Ваш ребенок выглядит расстроенным, более плаксивым, чем обычно, особенно - во время смены подгузников. Ребенок с опрелостями чаще беспокоится или плачет при подмывании и прикосновениях к пораженной коже.
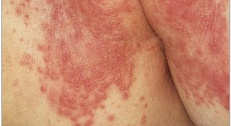
Осложненный пеленочный дерматит (осложнения опрелостей) - кр.
- Сыпь ярко выражена
- Сыпь усиливается вопреки Вашим стараниям
- Опрелости сопровождаются лихорадкой
- На опрелостях есть пузыри или мокнутие
- Сыпь выходит за пределы области подгузников
- Сыпь гноится
- Ребенок слишком много плачет
- Ребенок чрезмерно сонлив
Причины развития опрелостей

Определение. О частоте, консистенции и прочих характеристи.
- Запишите ключевую медицинскую информацию о Вашем ребенке, в том числе - другие заболевания, от которых Ваш ребенок получал лечение, а также все лекарственные препараты, которые недавно принимал ребенок. Если Ваш ребенок получает грудное молоко, следует проанализировать и лекарственную терапию мамы.
- Запишите перечень всех подгузников, кремов и моющих средств, которые касаются промежности Вашего ребенка. Ваш врач, возможно, захочет узнать марку подгузника, стирального порошка, мыла, лосьонов, порошков и масел, которые Вы используете для вашего ребенка. В некоторых случаях будет полезным принести врачу этикетку от подозреваемого крема или порошка, или сфотографировать ее на смартфон.
- Что я могу сделать, чтобы помочь коже моего ребенка выздороветь?
- Какие подгузники, и какие марки кремов Вы бы посоветовали для моего ребенка?
- Когда я должна использовать мазь вместо крема, а когда наоборот?
- Какие продукты или местные средства я должна избегать, при уходе за ребенком и питании моего ребенка?
- Нужна ли мне диета, или отказ от лекарств?
- Как скоро вы прогнозируете улучшение этих симптомов на фоне назначенного вами лечения?
- Как мне не допустить повтора пеленочного дерматита?
- Когда Вы впервые заметили симптомы у вашего ребенка?
- Какие триггеры, на Ваш взгляд, спровоцировали эти опрелости?
- Какую марку подгузников Вы обычно используете?
- Как часто вы меняете подгузник своему ребенку?
- Какие марки мыла и влажных салфеток Вы используете для мытья вашего ребенка?
- Вы применяете какие-либо продукты по уходу за кожей для Вашего малыша, например, лосьоны, присыпки, кремы или масла?
- Какой стиральный порошок вы используете для стирки одежды вашего ребенка?
- Ваш ребенок находится на грудном вскармливании?
- Вы уже вводили прикормы, какие?
- Как Вы пытались лечить опрелости, каков был эффект от лечения?
- Болел ли ваш ребенок накануне, не было ли диареи?
- Недавно ребенок получал какие-либо новые лекарства?
Шапкина Ольга Владимировна рассказывает об одном из самых ра.
Лечение пеленочного дерматита
- Легкий стероидный крем
- Противогрибковый крем, если есть подозрение на вторичную грибковую инфекцию
- Местные или пероральные антибиотики, если у Вашего ребенка имеется вторичная бактериальная инфекция
Профилактика пеленочного дерматита
- Часто меняйте подгузники. В кратчайшие сроки снимайте испачканные фекалиями подгузник, пеленку или трусики. Инструктируйте няню или воспитателя делать то же самое.
- Подмывайте промежность Вашего ребенка прохладной проточной водой каждый раз при смене подгузника. Для этого можно использовать ванну, раковину или просто бутылку с водой. Влажная тряпочка или ватные шарики также подходят для этих целей. Не используйте влажные салфетки, которые содержат спирт или ароматизаторы.
Ежедневное применение увлажняющего крема с первого дня жизни.
Читайте также:


