Кандидоз кожи и лишай
Подборка реферативных статей по дерматологии составленая доктором дерматологом Владимиром Омельяновичем
неділя, 13 січня 2008 р.
Понятие “грибковые заболевания кожи” включает большое количество различных болезней, однако наиболее часто встречающимися в нашей стране являются следующие: разноцветный лишай, дерматофитии и кандидоз.
Наиболее часто встречающиеся микозы кожи
Разноцветный (отрубевидный) лишай
Заболевание проявляется появлением на коже верхней половины туловища, плеч, шеи, живота, подмышечных впадин, паховой области, бедрах, половых органах, изредка на лице желтоватых точек, которые путем медленного периферического роста превращаются в округлые, резко очерченные пятна диаметром до 1 см. Цвет высыпаний на незагорелой коже обычно желтоватый, различной насыщенности, но может широко варьировать – от бледно-кремового до темно-бурого; на загорелой – белый. Поверхность высыпаний покрыта отрубевидными чешуйками.
Дерматофития стоп
Заболевание проявляется покраснением, шелушением и повышенным ороговением кожи, образованием везикул и пузырей. Возможны явления мокнутия, особенно при локализации в области межпальцевых складок. Субъективно заболевание может протекать бессимптомно или проявляться зудом; в случае присоединения бактериальной инфекции появляются болезненные ощущения.
Дерматофития туловища
На коже туловища и конечностей (за исключением стоп и кистей) появляются беспорядочно расположенные мелкие или крупные шелушащиеся бляшки красноватого или буроватого цвета с четкими границами. Пациенты предъявляют жалобы на легкий зуд в местах высыпаний.
Это заразное заболевание, однако оно развивается лишь при условиях, благоприятных для возбудителя: повышенные потливость и салоотделение, снижение иммунитета, замедление физиологического шелушения кожи, патология внутренних органов и желез внутренней секреции, длительное лечение кортикостероидами, повышение влажности окружающего воздуха. Обычно гриб уже имеется на кожных покровах здорового человека, а начало заболевания связано с активацией возбудителя в связи с перечисленными факторами. Болеют лица обоего пола. Соотношение между больными мужчинами и женщинами составляет 2:1. Чаще это молодые люди в возрасте от 20 до 40 лет. После 40 лет заболеваемость резко снижается.
Заболевание проявляется появлением на коже верхней половины туловища, плеч, шеи, живота, подмышечных впадин, паховой области, бедрах, половых органах, изредка на лице желтоватых точек, которые путем медленного периферического роста превращаются в округлые, резко очерченные пятна диаметром до 1 см. Цвет высыпаний на незагорелой коже обычно желтоватый, различной насыщенности, но может широко варьировать – от бледно-кремового до темно-бурого; на загорелой – белый. Поверхность высыпаний покрыта отрубевидными чешуйками. Наиболее часто больных беспокоит косметический дефект.
Лечение разноцветного лишая проводится путем втирания кератолитических и фунгицидных средств. При распространенном варианте заболевания или рецидивах показан прием системных антимикотиков. Следует помнить, что применение системных антимикотиков возможно только под контролем дерматолога.
Дерматофитии, или дерматомикозы, – группа микозов, вызываемых дерматофитами – нитчатыми грибами, которые поражают ороговевшие кератиноциты (роговой слой эпидермиса, ногти и волосы). Дерматофитии делятся на эпидермомикозы (поражение эпидермиса), трихомикозы (поражение волос) и онихомикоз стоп (поражение ногтей стоп).
Дерматофиты не являются постоянной флорой кожного покрова человек. Источниками заражения могут быть больной человек (обычно заражение происходит через предметы обихода), животные (обычно это кошки или собаки), почва.
Из этой обширной группы грибковых мы рассмотрим следующие дерматозы: дерматомикоз гладкой кожи, паховую эпидермофитию, дерматофитию кистей, дерматофитию стоп и онихомикозы.
Термином “дерматофития стоп” обозначается грибковое поражение кожи стоп. Чаще болеют люди, склонные к аллергическим заболеваниям. Заболевание наиболее распространено в возрастной группе от 20 до 50 лет, мужчины болеют чаще женщин. Инфицирование происходит при ношении обуви, носков, чулок больного данным микозом и при посещении спортзала, бассейна, душевой, бани, где отпавшие чешуйки кожи и кусочки ногтевых пластинок больных дерматофитией могут попасть на влажную кожу стоп здорового человека. К факторам риска относятся жаркий влажный климат, ношение закрытой, неудобной обуви, повышенная потливость. Из предрасполагающих заболеваний наиболее значимой служит хроническая венозная недостаточность.
Заболевание проявляется покраснением, шелушением и повышенным ороговением кожи, образованием везикул и пузырей. Возможны явления мокнутия особенно при локализации в области межпальцевых складок. Субъективно заболевание может протекать бессимптомно или проявляться зудом; в случае присоединения бактериальной инфекции появляются болезненные ощущения. Обычно поражаются обе, реже — одна стопа.
При остром течении заболевания и преобладании явлений мокнутия применяют примочки с жидкостью Бурова и жидкостью Кастеллани. Для удаления роговых наслоений используют различные кератолитические средства. Основным этапом лечения является назначение антимикотических препаратов. Используют местные противогрибковые средства, например 1% крем “Тербизил”. В случае неэффективности местных противогрибковых средств, сопутствующем онихомикозе, обширном поражении и подошвенной форме дерматофитии стоп применяют противогрибковые препараты внутрь. Однако системное лечение дерматофитий сопряжено с риском побочных эффектов и требует осторожности, поэтому его следует проводить только под контролем дерматолога.
Меры профилактики включают ношение индивидуальной обуви дома, в общественных банях, бассейнах, душевых, а также дезинфекция обуви (прокладки и стельки протираются 25% раствором формалина или 0,5% раствором хлоргексидина биглюконата, после чего обувь на 2 ч помещают в полиэтиленовый пакет и потом проветривают до высыхания). Носки и чулки следует периодически дезинфицировать кипячением в течение 10 мин.
Онихомикоз стоп – это грибковые инфекции, при которой поражаются ногтевые пластинки ног. Из всех пациентов с поражением ногтей, ногти на стопах поражены у 80%, особенно часто страдают ногтевые пластинки больших пальцев. Заболевание, как правило, начинается в возрасте 20–50 лет. Мужчины болеют несколько чаще женщин. Инфицирование происходит при контакте с патогенными грибами, которые обычно содержатся в чешуйках кожи и кусочках ногтевых пластинок больных людей. Факторы риска при онихомикозах стоп те же, что и при дерматофитии стоп.
Заболевание проявляется утолщением, разрыхлением и ломкостью ногтя. Процесс разрушения медленно распространяется и может захватить весь ноготь.
Лечение онихомикоза стоп представляет большие трудности. Средства для наружного применения эффективны только в начале заболевания. При вовлечении в патологический процесс большой части ногтевой пластинки необходима системная противогрибковая терапия.
Меры профилактики те же, что и при дерматофитии стоп.
Этот вид дерматофитии объединяет поражение любых участков тела, за исключением стоп, кистей, головы и паховой области. Обычно заражение происходит при заносе патогенных грибов самим пациентом с других очагов поражения (если пациент страдает дерматофитией стоп или волосистой части головы). Другие источники инфекции – животные и почва. Наибольшему риску подвергаются люди, страдающие дерматофитией стоп, работающие с животными, – фермеры, ветеринары, кинологи и д.р.
На коже туловища и конечностей (за исключением стоп и кистей) появляются беспорядочно расположенные мелкие или крупные шелушащиеся бляшки красноватого или буроватого цвета с четкими границами. Пациенты предъявляют жалобы на легкий зуд в местах высыпаний.
Паховая эпидермофития – подострое или хроническое заболевание с поражением кожи бедер, лобковой и паховой областей. Чаще болеют взрослые мужчины. Обычно паховая дерматофития возникает у больных дерматофитией стоп. Занос инфекции происходит через руки больного. К этому может предрасполагать жаркий влажный климат, длительное лечение кортикостероидами для наружного применения.
В лобковой и паховой областях большие шелушащиеся бляшки красноватого или буроватого цвета, дугообразных или полициклических очертаний, с четкими границами. По краям бляшек находятся папулы и пустулы. Высыпания могут распространяться на ягодицы. Жалоб, как правило, нет. Иногда отмечается зуд.
Для лечения применяют местные противогрибковые средства.
Для предотвращения рецидивов необходимо излечение сопутствующей дерматофитии стоп и онихомикоза. В общественных бассейнах следует пользоваться тапочками. Желательна периодическая обработка паховой области присыпкой с противогрибковыми средствами.
Дерматофития кистей носит хронический характер и часто сочетается с дерматофитией стоп. Нередко поражена одна рука (у правшей – правая).
Выделяют различные формы дерматофитии кистей, характеризующиеся появлением высыпаний в виде папул и везикул, изредка – пузырей или четко очерченных шелушащихся очагов красного цвета, появляются трещины. Пациенты предъявляют жалобы на зуд, при трещинах – на боль.
Для лечения применяются местные противогрибковые средства: 1% крем “Тербизил” и некоторые другие антимикотические кремы, их следует наносить на очаги поражения 1–2 раза в день, но из-за толстого рогового слоя эпидермиса лечение одними лишь местными средствами часто малоэффективно. При данной форме дерматофитии, как правило, необходим прием системных антимикотических средств под контролем дерматолога.
Для предупреждения рецидивов необходимо вылечить сопутствующую дерматофитию стоп, паховую дерматофитию или онихомикоз.
Кандидоз кожи – поверхностная инфекция, вызываемая дрожжеподобными грибами рода Candida, обычно Candida albicans. Чаще всего локализуется на влажных участках кожи. К заболеванию предрасполагают следующие факторы: повышенная потливость, сахарный диабет, нарушения иммунитета, лечение кортикостероидами, истощение, жаркий климат. В понятие “кандидоз кожи” входят следующие нозологии: кандидоз кожных складок, межпальцевой кандидоз, баланит и баланопостит, вульвит, пеленочный дерматит, кандидоз ногтей и ногтевых пластинок, кандидозный фолликулит.
Кандидоз кожных складок – на фоне покраснения появляются пустулы, после вскрытия которых образуются эрозии. Рост и слияние эрозий приводит к образованию эрозированных очагов с четкими границами, по краям которых имеются мелкие пустулы. Жалобы на зуд.
Межпальцевой кандидоз – первыми появляются пустулы, после вскрытия которых образуются эрозии, окруженные белым венчиком утолщенного эпидермиса. Жалобы на зуд и жжение.
Баланопостит и баланит – на головке полового члена и внутреннем листке крайней плоти имеется пустулы, эрозии, пятнисто-папулезные высыпания, диффузная эритема. Жалобы на боль, жжение, выделения из полости крайней плоти.
Вульвит – в области вульвы эритема, отек, пустулы, эрозии, покрытые легко удаляемым белым творожистым налетом.
Пеленочный дерматит – в области ягодиц, паховой области, внутренних поверхностях бедер имеются эритема, отек, папулы, пустулы, эрозии. Очаг высыпаний окружает белый венчик отслаивающегося эпидермиса.
Кандидоз ногтей и ногтевых валиков – ногтевые валики гиперемированы и отечны, как бы нависают над ногтем. При надавливании отмечается болезненность и выделяется сливкообразный гной. Ногтевая пластинка меняет цвет на желтый, зеленый или черный, на ней появляются борозды.
Кандидозный фолликулит – мелкие папулы в устьях волосяных фолликулов.
При легких вариантах кандидоза кожи с единичными локализациями достаточно применение средств наружной терапии. При распространенном кандидозе, тяжелом и упорном его течении, а также при неэффективности его наружной терапии показан прием противогрибковых препаратов внутрь под контролем дерматолога.
Для профилактики кандидоза необходимо поддерживать кожные складки в чистом и сухом состоянии.
В этой статье вы узнаете, что такое кандидоз кожи, какие бывают разновидности этого заболевания, какие он поражает органы. А также, какие симптомы указывают на наличие кандидоза, как это заболевание лечится, и какую оно таит в себе опасность.
Что такое кандидоз?
Кандидоз кожи – это поражение верхних покровов кожи, которые вызваны грибковой инфекцией Candida. Это заболевание проявляется в виде очагов поражения кожных покровов бледно-красного цвета с ярко выраженным отеком. Чаше всего процесс поражает такие участки кожи как: подмышечные и паховые области, межпальцевые промежутки и область под молочными железами у женщин. Точный диагноз может быть поставлен только в том случае, если берётся соскоб кожи, проводится лабораторное исследование, которое подтверждает наличие грибка Candida. Лечение осуществляется разными способами:
- местный;
- общий;
- применение противогрибковых препаратов.
Согласно данным всемирной организации здравоохранения, в последнее время отмечается рост заболеваемости грибковыми инфекциями, и кандидозом тоже. Этому недугу могут быть подвержены люди любого пола и возраста, независимо от места проживания и рабочих условий. Грибы Candida считаются условно патогенной флорой и присутствуют почти в каждом здоровом организме. Их переход в состояние, которое вызывает болезнь, может быть тревожным сигналом, говорящим о том, что с организмом не все в порядке.
Причины возникновения кандидоза
Кандидоз считают эндогенной инфекцией, которая развивается как на поверхности кожи, так и в слизистой оболочке. Самым благоприятным местом для развития считается влажная среда, в которой, при некоторых обстоятельствах начинают развиваться и делиться дрожжевые грибки Candida. В маленькой концентрации эти микроорганизмы присутствуют в теле почти каждого здорового человека и располагаются в носоглотке, в ЖКТ и во влагалище. Прогрессирование инфекции может быть спровоцировано следующими внутренними факторами:
- заболевания желудочно-кишечного тракта;
- сахарный диабет и другие патологии эндокринной области;
- проводимые операции и постоперационная терапия;
- нехватка витаминов;
- интоксикация, вызванная алкоголем, наркотиками или химиотерапией;
- продолжительный прием антибиотиков;
- имунно-подавляющая терапия, которая проводится после трансплантации органов для понижения вероятности их отторжения;
- венерические заболевания и СПИД;
- аутоиммунные процессы в организме, вызванные как болезнью, так и приёмами препаратов.
Как правило, именно внутренние факторы могут спровоцировать появление кандидоза. Но в редких случаях внешние воздействия также могут послужить толчком для развития этой болезни. К ним относятся.
- Ношение чрезвычайно теплой одежды. Это может вызвать повышенное потоотделение, что в свою очередь создаст идеальную среду для размножения и развития Кандиды.
- Воздействие на кожу вредных веществ, в частности кислоты и щелочи.
- Микротравмы.
- Плохая гигиена.
Классификация и симптомы
Классификация кандидоза определяют по локализации процесса. Каждой разновидности этой болезни свойственны свои, специфические симптомы. Общим симптомом, который присущ всем типам кандидоза кожи, считается образование пузырьков, папул, которые сливаются в единое пятно, как правило, бледно красного цвета. Поверхность пятна может иметь блестящий оттенок, быть гладкой и с повышенной влажностью, сопровождаться зудом и жжением.
Или, как его называют по-научному – кандидозная онихия. Он возникает на поверхности ногтевой пластины. Пятна коричневого цвета, имеющие бурый оттенок появляются сперва у основания ногтя, а потом могут начать распределение по всей поверхности. Как следствие, ногтевая пластинка начинает шелушиться, истощаться или крошиться. Этой локализации кандидоза чаще всего подвержены женщины.
Это довольно редкая форма, при которой поражается кожа лица. На ней появляются пузырники, папулы, эрозии. Все это может сопровождаться сильным отеком. Такая локализация по большей части присуща детям, которые часто переносят инфекцию сами с одного пораженного участка на лицо.
При острой форме происходит покраснение кожи гениталий, отеки и характерные высыпания. А при хронической форме наблюдаются менее выраженные, но более разнообразные симптомы, в числе которых такие: жгучая боль, зуд в области половых органов, характерные выделения и неприятный запах.
У новорождённых может наблюдаться пеленочный кандидоз. Заражение может произойти через половые органы при рождении или в больнице. Кожа младенца более рыхлая и нежная, с меньшим количеством слоев. Благодаря этому грибки смогут легко проникнуть и распространится. Как правило, у младенцев в первую очередь поражаются такие участки кожи как внутренняя часть бедер, промежность и ягодицы.
Кандидоз крупных складок кожи
При этой разновидности кандидоза появляются красные пятна коричневатого оттенка в области нижней части молочных желез, в паховой и бедренной областях, а также в складке между ягодиц у людей с избыточным весом или у младенцев.
Кандидозу могут быть подвержены лежачие пациенты, которым в течение долгого времени накладывают повязки или находящиеся в гипсе. В этом случае возникает опрелость, которая является идеальным местом для развития грибка.
Лечение
Важно знать. Согласно статистическим данным, действительно эффективная противогрибковая терапия назначается только в 20-30% случая заболевания. Это объясняется тем, что многие люди поздно обращаются в больницу, не обращают внимания на симптомы или занимаются самолечением.
Верное лечение кандидоза может назначить только врач дерматолог, основываясь на данных клинических исследований и на анамнезе больного.
В процессе лечения кандидоза пациент должен придерживаться ряда принципов и соблюдать соответствующую диету.
- Ограничить себя в пище, в которой содержится большое количество углеводов. Так как углеводы – это питание для грибка.
- В процессе лечения желательно отказаться от курения и полностью исключить употребление спиртных напитков и наркотических средств.
- Ни в коем случае не заниматься самолечением.
- Тут же сообщать врачу в случае появления новых симптомов.
На настоящий момент существуют несколько разновидностей противогрибковых препаратов, каждая из которых имеет как свои преимущества, так и недостатки. Это – Тиазолы, Полиены, Имидазолы и прочие в виде обычного йода и гризеофульвина. Классификация препаратов помогает правильно подобрать лечение. Если препарат из одной группы оказался неэффективным, его заменяют на другой, но уже из следующей группы.
Наряду с противогрибковыми препаратами могут назначаться и другие методы лечения. Зачастую врач при кандидозе любой локализации советует применять иммуномодуляторы .
Особенно эффективным является сочетание двух видов лечения – противогрибковой и лазерной терапии. При большой степени распространённости противогрибковую терапию комбинируют с местным лечением.
Дозу препаратов, а также длительность курса может назначить только врач.
Среди обильного количества всевозможных препаратов, одним из самых эффективных и доступных на данный момент является Флуконазол, который относится к ряду Тиазолы.
Данный препарат может проникать почти во все участки тела, и потому его часто назначают как основное средство при любых локализациях кандидоза. Благодаря невысокой токсичности и отсутствия негативного действия на печень, это лекарство на первых порах лечения можно применять в ударных дозах. Кроме этого, флуконазол имеет тенденцию накапливаться в ороговевших клетках кожи, предупреждая тем самым рецидив болезни.
Этот препарат можно применять даже, не находясь под наблюдением врача, так как он практически не имеет побочных эффектов.
Важно знать. Даже если пациент начинает себя лучше чувствовать, и при этом исчезают все симптомы до окончания лечения, то это не говорит о том, что терапию можно завершить. Ведь при неоконченном лечении может возникнуть рецидив болезни, который, как правило, вылечить уже намного труднее.
Пациентов, с легкой формой кандидоза, как правило, не госпитализирует, а предлагают проводить лекарственную терапию дома. В этом случае больной должен точно выполнять все указания врача и принимать лекарства строго по схеме, расписанной доктором.
В случае преодоления заболевания, необходимо соблюдать и ряд профилактических мер, в числе которых содержание кожных покровов в чистоте, обработка проблемных участков специальными кремами и мазями и урезание из рациона углеводсодержащих продуктов.
Обратите внимание. Согласно теории, которую выдвинул итальянский профессор Симончини, грибок Candida, может вызвать онкологический процесс. Поэтому, подстраховки ради, при первых же симптомах, следует незамедлительно обращаться к врачу для своевременного лечения.
Народная медицина также готова предложить пару эффективных методов лечения кандидоза.
- Берем 4 лимона, 50 грамм чеснока, пол литра кипяченой воды и 10-15 капель экстракта, полученного из зерен грейпфрута. Все это сбиваем с помощью миксера до образования массы, похожей на кашицу. В течение суток даем раствору настоятся, периодически его помешивая. После чего переливаем в стерилизованную банку и храним в холодильнике. Принимаем 2 раза в сутки по 50 грамм.
- Берем чайную ложку сухих листков шалфея, цветы календулы и ромашки, тысячелистник. Заливаем травяную смесь литром кипятка. И даем ей настоятся в течение 30 минут. Полученный отвар можно применять в качестве аппликаций, полосканий и прочих обработок пораженных участков.
Кандидоз кожи как болезнь, может поражать не только кожу, но и другие органы, и вызвать осложнения, в виде заболевая печени, почечной недостаточности и заболевания пищеварительного тракта.
Профилактика кожного кандидоза
В целях профилактики необходимо придерживаться здорового питания и стараться побольше употреблять в пищу обезжиренного йогурта, чеснока, меда, перца, ягод брусники и масла чайного дерева. Основным же направлением в профилактике кандидоза кожи считается создание таких условий, при которых грибки не смогут развиваться. В этом случае основными профилактическим методами являются такие как:
- ежедневное употребление кисломолочных продуктов, благодаря которым предупреждается дисбактериоз;
- ограничение сладкого;
- соблюдение всех необходимых мер личной гигиены;
- необходимость отказаться от использования мыла с антибактериальным эффектом, так как оно способно нарушить естественную микрофлору;
- отказ от приема антибиотиков или их применение только по назначению врача.
При ведении здорового образа жизни, при употреблении, в пищу только натуральных продуктов снимается не только риск развития кандидоза, но и многих других болезней. Помните об этом, и тогда походы по больницам будут в вашей жизни очень редким явлением.

Кандидоз кожи – это часто встречающаяся патология, вызываемая грибками рода Кандида. Эти грибки относятся к условно-патогенным микроорганизмам, то есть они в ограниченном количестве могут присутствовать в составе нормальной микрофлоры.
Однако, при наличии дополнительных факторов риска под воздействием грибков рода Кандида развивается кандидоз кожи и слизистых оболочек. В разговорной речи эту патологию еще называют молочница на коже.
Чаще всего кандидоз поражает слизистые оболочки ротовой полости , влагалища и кишечника. Однако, в последние годы на фоне частого применения антибактериальных и цитостатических лекарственных средств увеличилась частота встречаемости именно кожных проблем.
Что такое кандидоз кожи
Кандидоз кожи – это инфекционное заболевание кожных покровов, вызываемое условно-патогенными грибками рода Кандида. Чаще всего возбудителем является Candida albicans.
Внимание. Молочница на коже может поражать любой участок кожных покровов.
Обычно грибок поражает:
- кожные складки и межпальцевые промежутки;
- кожу промежности и перианальной области (часто сочетаясь с генитальным кандидозом);
- лицо (кандидоз кожи лица располагается преимущественно на коже вокруг ротовой полости и сочетается с молочницей во рту);
- кожу рук (кандидоз кожи рук часто сочетается с кандидозным поражением ногтей);
- волосистую кожи головы (кандидоз кожи головы встречается редко, преимущественно у больных сахарным диабетом или у лиц с различными иммунодефицитами).
Причины возникновения
Возбудителем кожного кандидоза является грибок Кандида. В норме этот грибок входит в состав естественной микрофлоры и не вызывает воспалительных заболеваний. Однако, при наличии дополнительных факторов риска этот грибок может начать активно размножаться и привести к развитию кандидоза кожи и слизистых.
Факторами риска, способствующими развитию грибкового поражения кожи, являются:
- наличие у пациента сахарного диабета (особенно декомпенсированных тяжелых форм заболевания, сопровождающихся резкими скачками или стойким повышением уровня сахара в крови);
- длительный прием цитостатических препаратов, антибактериальных лекарственных средств, иммунодепрессантов);
- наличие у пациента иммунодепрессивных состояний (включая связанные с ВИЧ и СПИДом), истощения, анорексии, выраженных авитаминозов, белкового дефицита;
- тяжелые заболевания щитовидной железы, любые злокачественные новообразования, заболевания кроветворной системы;
- выраженное ожирение и метаболический синдром;
- злоупотребление спиртными напитками.
Справочно. Развитию кандидоза кожи тела также способствует ношение тесной одежды из синтетических материалов, несоблюдение правил личной гигиены, работа в душных влажных помещениях, контакты с химикатами.
Кандидоз кожи рук и ногтей обычно развивается у женщин, часто контактирующих с водой, землей и моющими средствами. Чаще всего этот вид кандидоза встречается у мойщиц посуды, домохозяек, сотрудниц бань, работников производственных цехов, садовников, дачников.
Также кандидоз кожи часто регистрируют у сотрудников кондитерских цехов. Это связано с тем, что в сходном сырье, используемом в производстве, изначально содержится грибок Кандида. Также развитию кандидозных проблем с кожей способствует постоянная работа во влажном и душном помещении, контакт с сахаристыми компонентами, яблочной, лимонной, молочной кислотой.
Кандидоз кожи у детей может развиваться из-за недостатка витаминов, плохой гигиены, нарушения микрофлоры кожи, из-за использования агрессивных порошков при стирке детской одежды, наличии сахарного диабета (кандидоз кожи и слизистых может быть первым симптомом заболевания).
Кандидоз кожи у новорожденных развивается преимущественно у недоношенных ослабленных детей, при неправильном уходе за кожей грудничка,
Как передается
Внимание. Кандидоз кожи заразен только для новорожденных, которые не инфицировались внутриутробно или во время прохождения через родовые пути матери.
Заразиться кандидозом ребенок может во время грудного вскармливания, при контакте с игрушками, употреблении смесей для искусственного вскармливания, контакте с родственниками и медперсоналом. 
Дело в том, что грибки рода Кандида широко распространены в окружающей среде, а уровень носительства грибков у взрослых людей 100%.
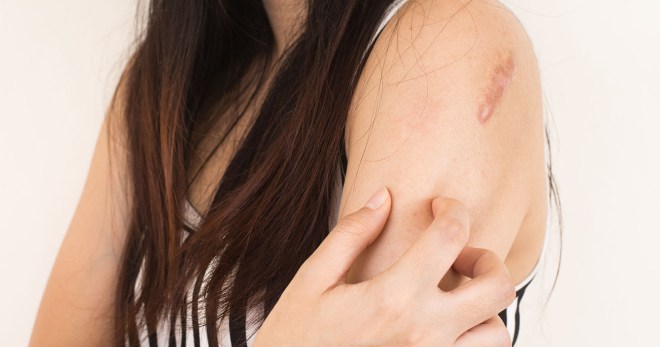
Микозы объединяют обширную группу дерматологических заболеваний, которые поражают разные участки эпидермиса. Эти патологии вызывают паразитические одноклеточные грибы. Справиться с такими болезнями сложно, потому что они очень быстро прогрессируют и распространяются на здоровые области.
Грибок кожи – причины возникновения
Основным источником представленной группы патологий является заражение. Инфицирование может произойти при контакте с больным человеком или животным, поверхностями и бытовыми предметами, личными вещами, включая одежду, белье, обувь. Некоторые типы возбудителей являются составляющей нормальной микрофлоры.
Только при резком увеличении их количества развивается грибок кожи, причины могут быть такими:
- ослабленный иммунитет;
- длительное или интенсивное лечение антибиотиками;
- химиотерапия;
- прием стероидов;
- неправильная личная гигиена;
- СПИД, ВИЧ;
- эндокринные нарушения, особенно сахарный диабет;
- дисбаланс половых гормонов;
- возраст (подростки, пожилые люди);
- наследственная предрасположенность.
Как выглядит грибок кожи?
Клетки-паразиты всегда проявляют себя внешне. Они провоцируют возникновение специфических симптомов, по которым легко заподозрить микоз. Классификация рассматриваемых заболеваний осуществляется в зависимости от локализации поражения, его глубины, и типа возбудителя.
Самые распространенные виды грибка кожи:
Указанная патология представляет собой хронический микоз кожи, прогрессирующий в роговом слое эпидермиса.
Разноцветный отрубевидный лишай провоцируется дрожжеподобными грибами 3-х типов:
Все перечисленные микроорганизмы являются представителями нормальной микрофлоры, они бесконтрольно размножаются только при определенных условиях. Грибок кожи данного вида часто сопровождается избыточной потливостью и зудом, но болезнь может протекать и без этих признаков.
- мелкие плоские пятна на эпидермисе;
- четкие границы высыпаний;
- шелушение;
- иногда – слияние пятен с образованием крупных очагов;
- сыпь не подвержена загару;
- отсутствие воспалительных процессов;
- локализация – грудь, подмышки и плечи, шея и спина.
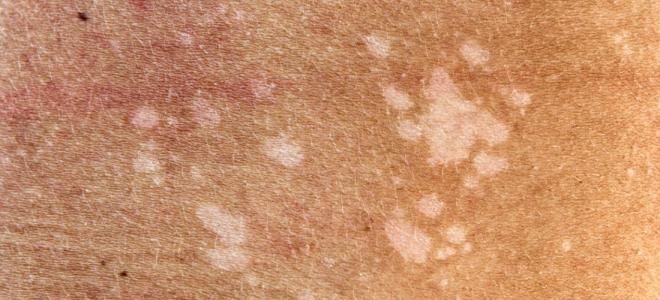
Описываемый вид грибковой инфекции очень заразен. Есть множество путей передачи:
- попадание на эпидермис волос и шерсти, кожных чешуек;
- использование общих предметов обихода;
- чужие головные уборы, одежда, постельное белье и полотенца;
- парикмахерские и маникюрные инструменты.
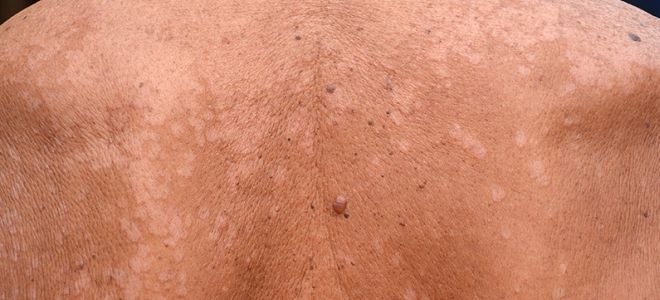
Микроспория кожи – лишай, которому подвержены преимущественно дети, особенно проживающие в городской местности. Он имеет длительный инкубационный период, поэтому диагностировать патологию удается не сразу.
Грибок гладкой кожи характеризуется такими признаками:
Другие названия указанного заболевания – стригущий лишай, парша, дерматофитоз. Оно протекает схоже с предыдущим видом инфекции, но трихофития кожи поражает и гладкие области, и волосистые зоны, и ступни, иногда даже ногти. Способы заражения аналогичны микроспории.
Рассматриваемый грибок кожи сопровождается следующей симптоматикой:
- кольцеобразные пятна красноватого оттенка;
- сильный зуд;
- небольшое воспаление вокруг высыпаний;
- поражение волос, облысение в зоне передней части черепа;
- перхоть;
- иногда – выделение гноя из воспаленных пятен на фоне их расчесывания.
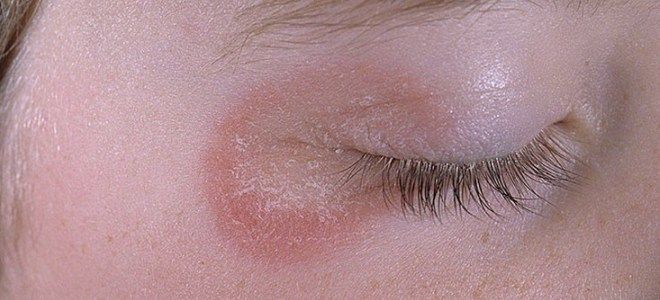
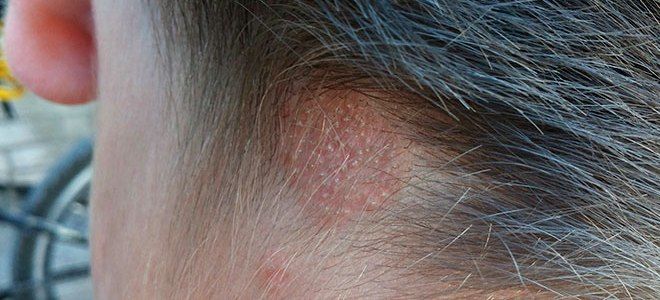
Более корректное название представленной болезни – трихофитон красный. Данный паразитический грибок на коже тела может прогрессировать в любых участках, но его излюбленными местами являются стопы, ногти, складки кожи. В запущенной форме поражаются пушковые волосы, начинается глубокий микоз, затрагивающий верхние слои дермы. Длительное время после заражения руброфития может протекать скрыто, не вызывая очевидных симптомов.
При ухудшении работы иммунной системы возникают явные признаки:
- красно-синюшный оттенок ладоней и ступней в местах роста грибковых колоний;
- выраженный кожный рисунок;
- мелкопластинчатое шелушение;
- очаги на гладкой коже с четкими границами, по краям которых есть валики с мелкими волдырями, узлами, корками;
- утолщение ногтевых пластин;
- отсутствие зуда, боли и других субъективных ощущений.
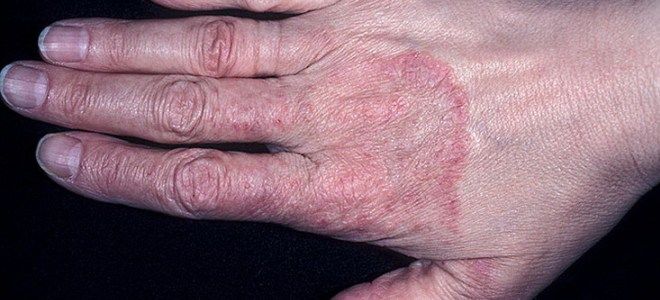
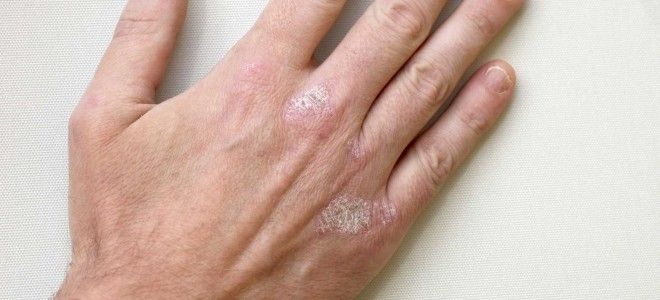
Указанная патология не является заразной, потому что причиной ее развития становятся дрожжеподобные грибки, которые присутствуют в нормальной микрофлоре. Они активно размножаются при интенсификации деятельности сальных желез на фоне гормональных, иммунных и других нарушений. Чаще диагностируется себорея кожи головы, но заболевание поражает и другие участки. Ему подвержены лицо, шея, грудь и спина, иногда – плечи и руки.
Этот грибок кожи головы и тела имеет следующие симптомы:
- сухая или жирная перхоть;
- повышенная активность сальных желез;
- быстрое загрязнение волос;
- высыпания, угри и прыщи;
- утолщение эпидермиса, ухудшение его рельефа;
- жирный блеск;
- зуд;
- выпадение волос.
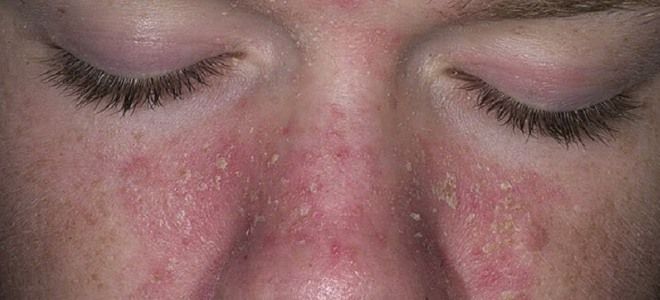
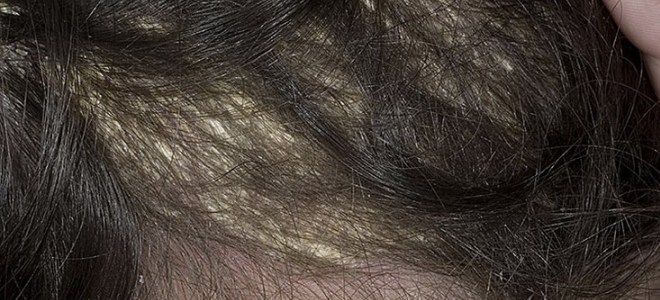
Данная форма патологии тоже провоцируется условно-патогенным микроорганизмом, постоянно присутствующим на теле. Микоз гладкой кожи и слизистых оболочек вызывается дрожжеподобными грибками из группы Кандида.
Чаще он прогрессирует в складчатых областях:
- пах;
- ягодицы;
- подмышки;
- половые губы;
- головка члена;
- под молочными железами.
Описываемый грибок кожи сопровождается такими признаками:
- красновато-розовые пятна разных форм и размеров с четкими границами;
- папулы и пустулы на близлежащих участках;
- зуд;
- белесый налет;
- творожистые, неприятно пахнущие выделения из половых органов;
- заеды;
- белые пятна на слизистых оболочках рта, языке;
- толстые красные бляшки с корками сверху, похожие на псориаз (хроническое течение).
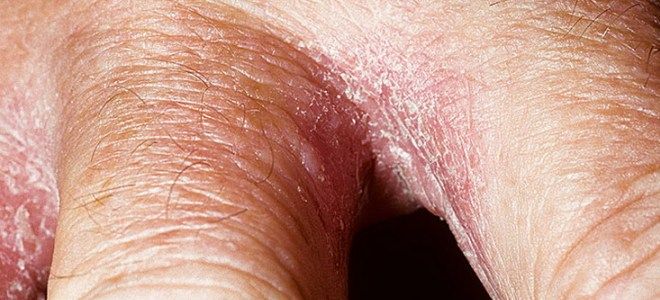
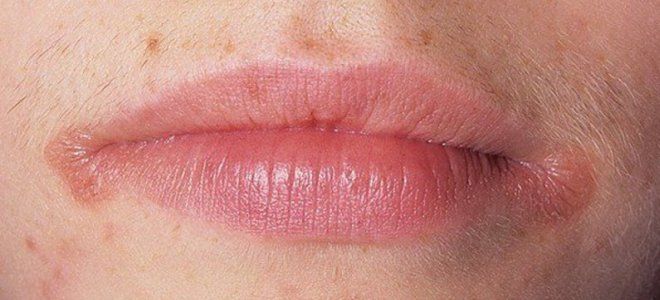
Грибок кожи – диагностика
Чтобы не только обнаружить микоз, но и дифференцировать его с другими болезнями, необходимы лабораторные исследования. Для диагностики на анализ берут кровь, мокроту, делают соскоб на грибок кожи, иногда требуются выделения со слизистых оболочек, волосы и ногти.
Лечение грибка кожи
Терапия рассмотренной группы болезней зависит от формы патологии, ее тяжести. Точно указать, чем лечить грибок кожи в конкретном случае, должен врач-дерматолог после получения результатов лабораторных исследований. Терапевтическая схема предпочтительна комплексная, объединяющая системные и местные препараты, витамины, иммуномодуляторы.
Важной составляющей лечения является тщательная гигиена, особенно когда диагностирован микоз стоп. Следует ежедневно менять носки, использовать только одноразовые полотенца для ног, обеззаразить обувь.
Системные медикаменты должны подбираться в соответствии с возбудителем инфекции, его чувствительностью к разным активным веществам. Эти характеристики зависят от того, какой диагностирован микоз кожи, лечение, препараты назначает исключительно врач на основании результатов лабораторных исследований. Самостоятельное приобретение, использование таблеток опасно. Если действующий ингредиент не эффективен в отношении патогенных микроорганизмов, заболеваний будет только прогрессировать.
Лекарство от грибка кожи подбирается из следующих вариантов:
- Имидазоловые – Клотримазол, Кетоконазол, Эконазол, Оксиконазол, Изоконазол, Бифоназол, Бутоконазол.
- Эхинокандины – Микафунин, Каспофунгин, Анидулафунгин.
- Полиеновые антибиотики – Леворин, Амфотерицин В, Нистатин, Натамицин, Микогептин.
- Аллиламины – Нафтифин, Тербинафин.
- Триазоловые производные – Итраконазол, Флуконазол, Вориконазол.
- Другие препараты – Аморолфин, Гризеофульвин, Флуцитозин, Циклопирокс.
Местные средства могут применяться и как монотерапия, если патология протекает в легкой степени. Чаще грибок кожи предполагает комплексное лечение, поэтому наружные препараты используются параллельно с таблетками. Перед нанесением любого медикамента требуется тщательная дезинфекция пораженных участков.
Мазь от грибка кожи дерматолог подбирает из таких наименований:
Лечебная гигиеническая косметика рекомендуется преимущественно для терапии себореи, как сухой, так и жирной формы. Существуют комбинированные продукты – и шампунь, гель для душа от грибка на теле и голове (2 в 1).
Самые эффективные препараты:
- Экодерм;
- Низорал;
- Себозол;
- Перхотал;
- Кето-Плюс;
- Сульсена;
- Циновит;
- Фитовал;
- Незо-Фарм;
- Микозорал и аналоги.
Читайте также:


