Кандидоз других урогенитальных локализаций
Кандидоз других урогенитальных локализаций
Кандидоз других урогенитальных локализаций
Кандидозный баланит и баланопостит наблюдаются редко. Нормальная кожа головки полового члена и крайней плоти является неблагоприятной средой для существования грибов рода Candida и успешно противостоит их внедрению. В последние годы, однако, количество больных кандидозным баланитом и баланопоститом возросло, что объясняется увеличением кандидоносительства и кандидоза мочеполовой системы у женщин. Значительно реже кандидоз полового члена возникает в результате аутоинфицирования путем распространения инфекции из расположенных рядом очагов кандидоза кожи или заносом инфекции загрязненными руками, одеждой или постельным бельем. Учитывая, однако, что половой путь передачи кандидозной инфекции является основным, кандидозный баланит и баланопостит в настоящее время относят к группе заболеваний, передаваемых половым путем.
Клиническая картина
Клиническая картина кандидозного баланита и баланопостита весьма вариабельна. В легких случаях на головке полового члена и крайней плоти через несколько часов после полового сношения появляются умеренная гиперемия, чувство раздражения и жжения кожи, которые быстро проходят. Полагают, что эти симптомы являются проявлением гиперчувствительности к грибам рода Candida. Иногда на коже головки и крайней плоти появляются мелкие папулы, трансформирующиеся в поверхностные пустулы и пузырьки, по вскрытии которых возникают склонные к слиянию эрозии, окаймленные воротничком отслаивающегося рогового слоя. На этих эрозиях могут появляться беловатые, творожистого вида налеты типа молочницы. В одних случаях эти эрозии быстро разрешаются и рецидивируют после очередных половых контактов, в других — роговой слой в очагах гиперемии мацерируется, становится белым и по его отторжении образуются стойкие эрозии. Эти эрозии имеют влажную блестящую поверхность. Процесс может распространяться на кожу мошонки и паховых складок. У больных, страдающих диабетом и нарушениями иммунного статуса, кандидозный баланит и баланопостит могут приобретать тяжелое течение со стойким отеком кожи, появлением язв. Очаги поражения на крайней плоти характеризуются возникновением белесоватых псевдомембранозных налетов. Крайняя плоть инфильтрируется, на ней появляются болезненные трещины, обнажение головки полового члена затрудняется. При длительном течении баланопостита может произойти сужение крайней плоти с образованием стойкого приобретенного фимоза. Возможно развитие бородавчатых разрастаний, вегетирующих язв, гранулематозного кандидоза. Хронический длительно протекающий кандидозный баланопостит является факультативным предраковым состоянием.
Диагностика
Дифференциальный диагноз.
Травматическая эрозия имеет линейную форму с мягким основанием, сопровождается островоспалительными явлениями, болезненна, быстро заживает при использовании индифферентных средств. Помогают анамнестические данные. Баланит и баланопостит простой чаще всего возникают у неопрятных людей. Развитию заболеваний способствуют повышенная влажность и раздражение кожи обильно образующейся и разлагающейся смегмой. Кроме того, причиной баланита (баланопостита) могут быть гонорея, твердый и мягкий шанкры, мокнущие папулы, постоянное раздражение кожи гнойным отделяемым. Баланопостит характеризуется покраснением и отечностью кожи головки члена и крайней плоти, на фоне которых появляются многочисленные эрозии неправильных очертаний, разной величины, красного цвета, с гнойным отделяемым. Субъективно больных беспокоят зуд, жжение и легкая болезненность. При назначении наружного дезинфицирующего лечения и соблюдения гигиенического режима воспалительные явления быстро стихают, эрозии эпителизируются. Баланит цирцинарный эрозивный. На коже головки полового члена и внутреннего листка крайней плоти появляются точечные, последовательно увеличивающиеся путем периферического роста, серовато-белые пятна. Возникают они вследствие набухания и некроза эпидермиса и окаймлены узким белым ободком набухшего рогового слоя. По отторжении мацерированного эпидермиса образуются ярко-красные, резко ограниченные эрозии, при слиянии которых образуется обширная поверхность с четкими цирцинарными границами. Субъективно отмечаются зуд, жжение, болезненность. Возможен фимоз. Иногда на фоне эрозий возникают гангренозные язвы. Эрозивный цирцинарный баланит может сопровождаться развитием лимфангита и лимфоаденита. Заболевание наблюдается у 20 % больных с синдромом Рейтера, причиной могут быть фузоспириллез Венсана, анаэробные микроорганизмы. Генитальный пузырьковый лишай может вызывать дифференциально-диагностические затруднения с кандидозным баланопоститом в случаях хронического рецидивирующего течения. Герпес характеризуется образованием мелких скученных пузырьков. Образующиеся после вскрытия пузырьков эрозии имеют неровные фестончатые края, чистое дно и обильное серозное отделяемое. Кожа вокруг эрозий отечна и гиперемирована. Больные ощущают чувство жжения и зуда в очагах поражения, иногда довольно сильные. Спонтанная ремиссия герпетических эрозий происходит через 1 — 2 недели, однако нередки рецидивы, которые могут возникать после половых сношений. Гонококковые и трихомонадные язвы встречаются редко, преимущественно у лиц, болеющих гонореей и трихомониазом. Они характеризуются островоспалительными явлениями, имеют неправильные, чаще полициклические очертания, местами сливаются в обширные участки. Дно эрозий или язв ярко-красное, с обильным отделяемым, в котором обнаруживаются соответствующие возбудители. В окружности эрозий или язв кожа отечна и гиперемирована, пальпация болезненна. Красный плоский лишай головки полового члена сравнительно часто поражает кожу головки и ствола полового члена, причем высыпание папул, как правило, отмечается и на других участках тела, особенно на слизистой оболочке полости рта. Заболевание характеризуется появлением поверхностных, плоских, полигональной формы папул фиолетово-розового цвета. В центре некоторых папул выявляется пупковидное вдавление. Возможен периферический рост и слияние папул в небольшие бляшки. На этих бляшках имеется своеобразный серовато-белый сетчатый рисунок, особенно четко выделяющийся на лиловато-розовом фоне после смазывания папул растительным маслом (сетка Уикхема). На половом члене красный плоский лишай чаще всего протекает в кольцевидной форме. Отдельные папулы или бляшки, разрастаясь периферически и подвергаясь разрешению в центре, образуют кольца, центральная часть которых окрашена в коричневый цвет. Кольцевидные фигуры могут возникать и за счет слияния отдельных папул. Склеротический и атрофический лишай в начале своего развития может вызвать затруднения в дифференциальной диагностике с кандидозным баланопоститом. При склеротическом и атрофическом лишае на головке и крайней плоти появляются пятна или бляшки белого цвета, которые по внешнему виду напоминают слоновую кость. Постепенно развивается склероз ткани, возникают геморрагические пузыри, сужение урерты, склероз крайней плоти. Псориаз головки полового члена редко бывает изолированным и характеризуется появлением типичных плоских красного цвета псориатических папул, покрывающихся серебристо-белыми чешуйками. Диагноз устанавливается на основании обнаружения псориатических папул на других участках тела и положительной псориатической триады при послойном поскабливании высыпаний.
Медицинский эксперт статьи

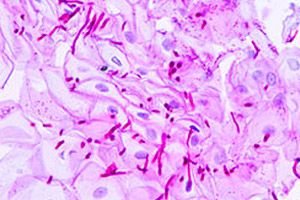
Урогенитальный кандидоз - грибковое заболевание слизистых оболочек мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida. Урогенитальные кандидозы широко распространены, протекают хронически и склонны к рецидивам.
Код по МКБ-10
Эпидемиология
Кандидозное поражение слизистой оболочки влагалища (кандидозный вагинит) - распространенное заболевание у женщин репродуктивного возраста. Около 70% всех женщин в своей жизни хотя бы один раз перенесли это заболевание. У 40–50% женщин бывают повторные эпизоды заболевания, а у 5% развивается хронический рецидивирующий кандидоз - чрезвычайно неприятно протекающее заболевание. Наряду с клинически выраженным заболеванием существует бессимптомная колонизация влагалища дрожжеподобными грибами.
При исследовании вагинального отделяемого наиболее часто выделяют вид C. albicans (около 90%), а также и другие виды этого рода: C. tropicalis, C. kefir, C. krusei, C. lusitaniae, C. parapsilosis, C. guilliermondii, C. glabrata, C. lambica. В последние годы C. glabrata описан как опасный возбудитель внутрибольничных инфекций.
Кандидоз не относят к ИППП, но может свидетельствовать об изменениях иммунного и/или гормонального статуса.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Причины урогенитального кандидоза
Возбудителем урогенитальных кандидозов наиболее часто является Candida albicans, наиболее патогенный из дрожжеподобных грибов этого рода.

[10], [11], [12], [13], [14], [15], [16]
Возбудители
Факторы риска
Дрожжеподобные грибы рода Candida широко распространены в природе. Заболевание у людей возникает при гормональном дисбалансе, дефектах общего и местного иммунитета, нарушениях нормального микробиоценоза полостей вследствие передозировки антибиотиков широкого спектра действия, при этом в качестве возбудителя заболевания выступают грибы, находящиеся в самом организме.
Факторы риска рецидивирующего урогенитального кандидоза
- Неконтролируемый диабет.
- Иммуносупрессия.
- Глюкокортикоидная терапия.
- ВИЧ-инфекция.
- Антибактериальная терапия.
Большинство женщин с рецидивирующим кандидозом не имеют явных предрасполагающих факторов.

[17], [18], [19], [20], [21], [22], [23]
Симптомы урогенитального кандидоза
Выделяют следующие симптомы урогенитального кандидоза:
- Интенсивно выраженное раздражение и зуд во влагалище.
- Типичные белые творожистые выделения.
- Жжение в области наружных половых органов при мочеиспускании и болезненность при половом контакте.
- При хронически рецидивирующем заболевании часто наблюдают обострение перед началом менструации.
- У новорожденных детей клинические проявления заболевания развиваются сразу после рождения (при врожденном кандидозе) или в более поздние сроки в виде локальных поражений кожи и слизистых оболочек или тяжелых висцеральных поражений вплоть до сепсиса.
У женщин наиболее часто урогенитальный кандидозный процесс локализуется в области наружных половых органов и влагалища. Кандидозные вульвит и вульвовагинит без поражения мочевыводяших путей характеризуются следующими симптомами:
Где болит?
Что беспокоит?
Формы
Различают острый, хронический (рецидивирующий) урогенитальный кандидоз, кандидоз, вызванный не C. albicans, а также кандиданосительство.

[24], [25], [26], [27], [28]
Осложнения и последствия
Заболевание может иметь длительное течение, возможно от месяца до нескольких лет. Обострения совпадают с менструацией или интеркуррентными заболеваниями.

[29], [30], [31], [32], [33], [34]
Диагностика урогенитального кандидоза
Лабораторные методы исследования:
- Микроскопический метод - предпочтительный для постановки диагноза урогенитального кандидоза, поскольку у 20% здоровых женщин во влагалище присутствуют кандиды, вырастающие при посеве, что даст основание для необоснованного диагноза кандидоза влагалища. Для микроскопии используют неокрашенные препараты, а также препараты, окрашенные по Граму, по Романовскому–Гимзе, метиленовым синим. В основе диагноза лежит обнаружение элементов гриба: единичных почкующихся клеток, псевдомицелия, других морфологических структур (бластоконидии, псевдогифы).
- Культуральный метод необходим при хроническом рецидивирующем течении заболевания, для идентификации дрожжеподобных грибов (особенно для выявления видов, не относящихся к C. albicans), при изучении действия лекарственных противомикотических препаратов, при атипичном течении заболевания, когда исключены другие возможные возбудители.
- Молекулярно-биологические методы (ПЦР) - выявление ДНК определенного вида дрожжеподобных грибов (например, C. albicans). Высокочувствительны и специфичны. Имеют ограничения из-за возможного присутствия дрожжеподобных грибов в норме.
- Методы прямой иммунофлюоресценции (ПИФ) имеют ограничения вследствие большого количества ложноположительных результатов.
- Серологические методы - не используют из-за низкой иммуногенности дрожжеподобных грибов.
Во влагалище и эктоцервиксе - округлые отдельные или сливающиеся беловато-творожистые налеты, под которыми гиперемированная слизистая оболочка. Возможно поражение больших и малых половых губ, клитора, уретры.

[35], [36], [37]
Обследование женщин с жалобами на зуд, диспареунию, творожистые выделения из половых путей.
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
- Российское общество дерматовенерологов и косметологов
- Российское общество акушеров-гинекологов
Оглавление
1. Краткая информация
Урогенитальный кандидоз (УГК) – обусловленное дрожжеподобными грибами рода Candida заболевание мочеполовой системы.
Возбудители - грибы рода Candida:
- 80-93% C. аlbicans;
- 10–17% C. non-albicans (C. glabrata, C. krusei, C. tropicalis, C. parapsilosis, C. guillermondi, C. kefyr) - часто ассоциированы с рецидивами, СД, ВИЧ.
- Candida spp. – условно-патогенные факультативные анаэробы с тропизмом к богатым гликогеном тканям.
Этапы развития УГК:
- адгезия возбудителя к слизистой оболочке с её колонизацией;
- инвазия в эпителий;
- преодоление эпителиального барьера слизистой;
- попадание в соединительную ткань собственной пластинки;
- преодоление тканевых и клеточных защитных механизмов;
- проникновение в сосуды;
- гематогенная диссеминация с поражением органов и систем.
Эндогенные факторы риска УГК:
- эндокринные заболевания;
- фоновые гинекологические заболевания,
- нарушения местного иммунитета.
Экзогенные факторы риска УГК:
- приём антибиотиков, глюкокортикоидов, цитостатиков, иммунодепрессантов;
- лучевая терапия;
- ношение тесной одежды, синтетического белья;
- регулярное использование гигиенических прокладок;
- длительное применение ВМС, влагалищных диафрагм, спринцевания, спермицидов.
Рецидивы возможны при отсутствии факторов риска (ФР), вероятно из-за локальных иммунных нарушений, обусловленных врожденными качествами эпителиоцитов.
- воспалительные заболевания органов малого таза;
- уретроцистит;
- возрастание частоты осложнений беременности;
- увеличение риска анте- или интранатального инфицирования плода с последующей внутриутробной гибелью или преждевременными родами;
- послеродовый кандидозный эндометрит.
УГК не передаётся половым путём, однако не исключается развитие кандидозного баланопостита у половых партнеров больной женщины.
Чаще в репродуктивном возрасте.
Частота кандидозного вульвовагинита 30-45% от всех инфекционных поражений вульвы и влагалища.
70-75% женщин в течение жизни хотя бы раз имели кандидозный вульвовагинит, у 5-15% -рецидивирующий.
Диагностируется хотя бы один эпизод:
- у 50% до 25-летия;
- у 75% до менопаузы.
В постменапаузе очень редко, преимущественно при ЗГТ.
В37.3 – Кандидоз вульвы и вагины
В37.4 – Кандидоз других урогенитальных локализаций
N51.2 – Кандидозный баланит
N37.0 – Кандидозный уретрит
По течению: острый; хронический рецидивирующий.
У женщин: вагинит; вульвовагинит; цервицит.
У мужчин: баланит; баланопостит; уретрит.
- неосложнённый (спорадический) УГК с умеренными проявлениями вульвовагинита; у женщин без ФР, часто С. аlbicans;
- осложнённый УГК с выраженным вульвовагинитом, рецидивирующий более 4 раз в год; у женщин с ФР, часто C. non-albicans.
- гиперемия и отёчность в вульвы, влагалища;
- творожистые, густые выделения, адгезированные на слизистой вульвы, в заднем и боковых сводах влагалища;
- трещины кожи и слизистых вульвы, задней спайки и перианальной области;
- сухость, атрофия, лихенификация в зоне поражения, скудные беловатые выделения при рецидивирующем течении.
- гиперемия и отёчность головки полового члена;
- пятна, папулы, эрозии головки, нередко с белым налетом;
- трещины головки, гиперемия губок уретры;
- творожистые выделения из уретры.
2. Диагностика
Субъективные симптомы у женщин:
- творожистые, густые или сливкообразные выделения, часто усиливающиеся перед менструацией;
- аногенитальный зуд, жжение;
- дискомфорт в наружных половых органах;
- диспареуния;
- дизурия.
Субъективные симптомы у мужчин:
- покраснение и отечность головки полового члена;
- зуд, жжение головки полового члена;
- высыпания на головке часто с белым налетом;
- дискомфорт в наружных половых органах;
- диспареуния;
- дизурия.
В детском возрасте аналогичные симптомы УГК.
Методы верификации диагноза:
- микроскопический – чувствительность 65-85%, специфичность при симптоматике 100%;
- культуральный с видовой идентификацией при отрицательной микроскопии или рецидиве;
- молекулярно-биологический по специфическим фрагментам ДНК возбудителя при отрицательном культуральном;
- тест-системы.
Консультация акушера-гинеколога:
- при вовлечении в воспалительный процесс органов малого таза;
- при ведении беременных с УГК.
Консультация эндокринолога при частых рецидивах для исключения сопутствующих заболеваний, способствующих нарушению нормальной влагалищной микробиоты.
3. Лечение
При женском УГК интравагинально 1 раз в день перед сном один из препаратов:
200 мг клотримазол вагинальная таблетка 3 дня;
100 мг клотримазол вагинальная таблетка 7 дней;
1% клотримазол крем 7-14 дней;
100 мг натамицин суппозитории 6 дней;
2% бутоконазол крем однократно;
200 мг итраконазол вагинальная таблетка 10 дней.
У женщин перорально один из препаратов:
150 мг флуконазол однократно;
200 мг итраконазол 3 дня.
При выраженных объективных симптомах вульвовагинита:
- увеличение до 10-14 дней длительности интравагинальной терапии препаратами группы азолов;
- или 150 мг флуконазола дважды с промежутком в 72 часа.
Лечение хронического рецидивирующего УГК проводят в 2 этапа:
- купирование рецидива по указанным выше схемам;
- поддерживающая терапия.
При чувствительным к азолам Candida при рецидивах местное лечение проводится до 14 дней или перорально принимается 150 мг флуконазола трижды с интервалами в 72 часа.
При выявлении С. non-albicans рекомендуется 100 мг натамицина интравагинально 1 раз в сутки 6-12 дней.
Поддерживающая терапия 6 месяцев 1 раз в неделю одним из препаратов:
100 мг натамицин суппозитории;
500 мг клотримазол вагинальная таблетка;
150 мг флуконазол перорально.
При рецидиве реже 4 раз в год после завершения поддерживающей терапии лечение отдельного эпизода проводится по стандартным схемам. Если рецидивы чаще 4 раз в год - возобновляется поддерживающая терапия.
Нет доказательств целесообразность применения:
- влагалищных спринцеваний антисептиками;
- вагинальных свечей с лактобактериями.
Для лечения беременных интравагинально 1 раз в сутки любой препарат:
100 мг натамицин вагинальные суппозитории 3-6 дней (с 1 триместра);
100 мг клотримазол вагинальная таблетка 7 дней (со 2 триместра);
1% клотримазол крем 7 дней (со 2 триместра).
Лечения урогенитального кандидоза у мужчин перорально один из препаратов:
150 мг флуконазол однократно;
200 мг итраконазол 3 дня.
Мужчинам наружно назначают на выбор 7 дней:
2% натамицин крем 1-2 раза в сутки;
1% клотримазол крем 2 раза в сутки.
У детей применяют внутрь однократно флуконазол 2 мг/кг массы.
При резистентности УГК к стандартной терапии, при рецидивирующей форме УГК показана видовая идентификация Candida с определением чувствительности к антимикотическим препаратам и патогенетическое лечение с исключением факторов, предрасполагающих к поддержанию хронического течения заболевания.
Нарушение здоровья, относящееся к группе микозы
119 707 людям подтвержден диагноз Кандидоз других урогенитальных локализаций
2 810 умерло с диагнозом Кандидоз других урогенитальных локализаций
2.35 % смертность при заболевании Кандидоз других урогенитальных локализаций
Заполните форму для подбора врача
Мы свяжемся с вами сразу, как найдем подходящего специалиста
Диагноз Кандидоз других урогенитальных локализаций ставится мужчинам на 2.1% чаще чем женщинам
60 476
мужчин имеют диагноз Кандидоз других урогенитальных локализаций. Для 1 393 из них этот диагноз смертелен
смертность у мужчин при заболевании Кандидоз других урогенитальных локализаций
59 231
женщин имеют диагноз Кандидоз других урогенитальных локализаций Для 1 417 из них этот диагноз смертелен.
смертность у женщин при заболевании Кандидоз других урогенитальных локализаций
Группа риска при заболевании Кандидоз других урогенитальных локализаций мужчины в возрасте 0-1 и женщины в возрасте 0-1
Заболевание чаще всего встречается у мужчин в возрасте 0-1
У мужчин заболевание реже всего встречается в возрасте 95+
У женщин заболевание реже всего встречается в возрасте
Заболевание чаще всего встречается у женщин в возрасте 0-1
Особенности заболевания Кандидоз других урогенитальных локализаций
Отсутствие или низкая индивидуальная и общественная опасность
* - Медицинская статистика по всей группе заболеваний B37 Кандидоз
Этиология
Источниками распространения могут являться люди, животные, почва, вода, загрязнённые источники питания.
Развитие болезни — патогенез
Грибки могут поражать не только кожу и ногти, но и проникать внутрь организма. Грибковые заболевания внутренних органов называются глубокими микозами. Последние могут затрагивать практически все органы и ткани, и протекать в виде острой или хронической инфекции. В ряде случаев продолжительность течения микозов исчисляется месяцами и годами, а некоторые из них дают рецидивы на протяжении всей жизни. Заболевают глубокими микозами далеко не все. Организм здоровых людей достаточно успешно сопротивляется этим инфекциям. Наиболее подвержены глубоким микозам люди со сниженным иммунитетом и страдающие хроническими заболеваниями, — например, бронхиальной астмой, хроническим бронхитом, сахарным диабетом, воспалительными заболеваниями половых органов. Иногда заражаются люди, перенесшие тяжелые операции, — ведь у них резко понижена сопротивляемость организма. Микозы могут также развиваться на фоне длительного приема антибиотиков.
Клиническая картина
Микозы, связанные с нарушениями нормальной флоры, в последние годы приобрели очень большую актуальность в связи с широким применением мощных антибиотиков, которое нередко носит характер бесконтрольного самолечения или вообще назначается неоправданно. Важна локализация заболевания, например, молочница и стоматит имеют одну и ту же суть, хотя и отличаются по локализации процесса. Другое излюбленное место грибковых поражений – кожа и ее придатки (ногти, волосы). Грибковое заболевание кожи называется дерматомикозом, заболевание ногтей – онихомикозом, волос – трихомикозом. Кожные поражения имеют свои характерные формы и излюбленные места проявления. Так, грибок очень любит поселяться в естественных складках кожи, где тепло, темно и сыро. Например, в межпальцевых промежутках ног, под молочными железами, в паху, в подмышечных областях. Кожные поражения обычно характеризуются сильным зудом, покраснением кожи в месте поражения, появлением опрелостей и трещин. Нередко грибок, начавшийся изначально на стопе, перекочевывает выше на голень. В таких областях, где нет естественных кожных складок, грибковое поражение нередко приобретает вид очага овальной или неправильной круглой формы. Такой очаг склонен к периферическому росту, по мере которого центр пятна приобретает шелушение, а периферия выглядит в виде кольца. При местных грибковых поражениях общее самочувствие практически не меняется. Чего нельзя сказать о так называемых системных, или генерализованных микозах. При системных микозах грибок начинает паразитировать во внутренних полых органах, приобретая тенденцию ко все более глубокому распространению. Обычно о системном микозе говорят, когда мицелии грибка определяются одновременно более чем в одном полом органе. Например, грибковая инфекция мочевыводящих путей в сочетании с грибковым стоматитом. Системные микозы возникают только при выраженном ослаблении иммунной системы организма, и могут служить своеобразным маркером иммунодефицита. Так, системный кандидоз – одно из проявлений СПИДа. Длительное применение иммуносупрессоров таких, как преднизолон и метатрексат (скажем, для лечения ревматоидного артрита), так же имеют среди своих побочных реакций различные формы микозов.
К грибам рода Candida, вызывающим развитие урогенитального кандидоза (УГК), относятся Candida albicans - доминирующий возбудитель заболевания (выявляется у 90-95% больных УГК), а также представители Candida non-albicans видов (чаще - C. glabrata, C. tropicalis, C. krusei, C. parapsilosis, реже - C. lipolytica, C. rugosa, C. norvegensis, C. famata, C. zeylanoides), выявляемые, как правило, при рецидивирующем УГК, протекающем на фоне сахарного диабета, ВИЧ-инфекции, постменопаузы. Candida spp. - условно-патогенные микроорганизмы, являющиеся факультативными анаэробами и обладающие тропизмом к тканям, богатым гликогеном (например, слизистой оболочке влагалища).
УГК является широко распространенным заболеванием, чаще наблюдается у женщин репродуктивного возраста. Частота регистрации кандидозного вульвовагинита составляет 30-45% в структуре инфекционных поражений вульвы и влагалища. По данным исследователей, 70-75% женщин имеют в течение жизни хотя бы один эпизод кандидозного вульвовагинита, при этом у 5-10% из них заболевание приобретает рецидивирующий характер. К 25 годам около 50% женщин, а к началу периода менопаузы - около 75% женщин имеют хотя бы один диагностированный врачом эпизод заболевания. Кандидозный вульвовагинит редко наблюдается у женщин в постменапаузе, за исключением женщин, получающих заместительную гормональную терапию.
УГК не относится к инфекциям, передаваемым половым путем, однако это не исключает возможности возникновения кандидозного баланопостита у мужчин - половых партнеров женщин с УГК.
К эндогенным факторам риска развития УГК относят эндокринные заболевания (сахарный диабет, ожирение, патологию щитовидной железы и др.), фоновые гинекологические заболевания, нарушения состояния местного иммунитета; к экзогенным факторам риска - прием антибактериальных, глюкокортикостероидных, цитостатических препаратов, иммунодепрессантов, лучевую терапию; ношение тесной одежды, белья из синтетических тканей, регулярное применение гигиенических прокладок, длительное использование внутриматочных средств, влагалищных диафрагм, спринцевания, использование спермицидов.
Вопрос о причинах формирования рецидивирующего УГК не решен окончательно, так как рецидивирующие формы заболевания встречаются и у женщин, не имеющих вышеперечисленных факторов риска. Ведущее значение в развитии рецидивирующих форм УГК придают локальным иммунным нарушениям, обусловленным врожденными качествами эпителиоцитов влагалища.
- В37.3 Кандидоз вульвы и вагины
- В37.4 Кандидоз других урогенитальных локализаций.Кандидозный:
- баланит (N51.2)
- уретрит (N37.0)
Клиническая классификация УГК включает в себя острую и хроническую форму заболевания в соответствии с характером его течения. Рядом экспертов предлагается иная клиническая классификация:
- неосложнённый (спорадический) УГК: как правило, вызывается C.albicans; является впервые выявленным или развивающимся спорадически (менее 4 раз в год); сопровождается умеренными проявлениями вульвовагинита; наблюдается у женщин, не имеющих факторов риска развития заболевания, сопровождающихся подавлением реактивности организма (сахарный диабет, прием цитостатических, глюкокортикостероидных препаратов и др.);
- осложнённый УГК: как правило, вызывается Candida non-albicans; является рецидивирующим (развивается 4 и более раза в год); сопровождается выраженными объективными симптомами вульвовагинита (яркая островоспалительная эритема, отек, изъязвления, трещины слизистых оболочек и кожи перианальной области); наблюдается у женщин, имеющих факторы риска развития заболевания, сопровождающиеся подавлением реактивности организма.
- белые или желтовато-белые творожистые, густые или сливкообразные выделения из половых путей, как правило, усиливающиеся перед менструацией;
- зуд, жжение на коже и слизистых оболочках аногенитальной области;
- дискомфорт в области наружных половых органов;
- болезненность во время половых контактов (диспареуния);
- зуд, жжение, болезненность при мочеиспускании (дизурия).
- гиперемия и отечность в области вульвы, влагалища;
- белые, желтовато-белые творожистые, густые или сливкообразные вагинальные выделения, адгезированные на слизистой оболочке вульвы, в заднем и боковых сводах влагалища;
- трещины кожных покровов и слизистых оболочек в области вульвы, задней спайки и перианальной области;
- при рецидивирующем кандидозном вульвовагините может наблюдаться сухость, атрофичность, лихенификации в области поражения, скудные беловатые вагинальные выделения.
К осложнениям урогенитального кандидоза у женщин относятся воспалительные заболевания органов малого таза; возможно вовлечение в патологический процесс мочевыделительной системы (уретроцистит). На фоне урогенитального кандидоза возрастает частота развития осложнений течения беременности, а также увеличивается риск анте- или интранатального инфицирования плода. Кандидоз плода может привести к его внутриутробной гибели или преждевременным родам. В послеродовом периоде у женщин возможно развитие кандидозного эндометрита.
У новорожденных кандидоз может протекать в виде локализованной инфекции (конъюнктивит, омфалит, поражение ротовой полости, гортани, легких, кожи) и диссеминированного поражения, развившегося в результате кандидемии.
- покраснение и отечность в области головки полового члена;
- зуд, жжение в области головки полового члена;
- высыпания в области головки полового члена, нередко покрытые белым налетом;
- дискомфорт в области наружных половых органов;
- диспареуния (болезненность во время половых контактов);
- дизурия (зуд, жжение, болезненность при мочеиспускании).
- гиперемия и отечность в области головки полового члена;
- высыпания в виде пятен, папул или эрозий в области головки полового члена, нередко покрытые белым налетом;
- трещины в области головки полового члена.
Верификация диагноза урогенитального кандидоза базируется на результатах лабораторных исследований:
- микроскопического исследования нативных препаратов, препаратов с добавлением 10% раствора КОН и препаратов, окрашенных метиленовым синим по Граму (при УГК наблюдается преобладание вегетирующих форм грибов Candida - псевдомицелия и почкующихся дрожжевых клеток). Чувствительность микроскопического исследования составляет 65-85%, специфичность (при наличии клинических проявлений) - 100%;
- культурального исследования с видовой идентификацией возбудителя (С. albicans, C. non-albicans, грибов не Candida родов), которое показано при клинических проявлениях УГК, при отрицательном результате микроскопического исследования на фоне клинических проявлений заболевания, при рецидивирующем течении УГК с целью определения тактики лечения. Необходимость видовой идентификации возбудителя культуральным методом в практическом отношении обусловлена устойчивостью некоторых видов грибов рода Саndidа к антимикотическим препаратам. В случаях неудачи проведенной терапии культуральное исследование может использоваться с целью определения чувствительности выделенных грибов Candida spp. к антимикотическим препаратам;
- для детекции грибов рода Candida могут быть использованы молекулярно-биологические методы, направленные на обнаружение специфических фрагментов ДНК возбудителя, с использованием тест-систем, разрешенных к медицинскому применению в Российской Федерации. Необходимость видовой идентификации возбудителя в практическом отношении обусловлена устойчивостью некоторых видов Саndidа к антимикотическим препаратам.
- Консультации других специалистов (гинекологов, гинекологов - эндокринологов, эндокринологов, гастроэнтерологов) рекомендованы в случае частого рецидивирования УГК после проведенного лечения с целью исключения сопутствующих заболеваний (состояний), которые могут способствовать нарушению нормальной влагалищной микробиоты.
Дифференциальную диагностику урогенитального кандидоза следует проводить с другими урогенитальными заболеваниями, обусловленными патогенными (N. gonorrhoeae, T. vaginalis, C. trachomatis, M. genitalium) и условно-патогенными микроорганизмами (генитальными микоплазмами, факультативно-анаэробными, аэробными и анаэробными микроорганизмами, в том числе ассоциированными с бактериальным вагинозом), вирусом простого герпеса.
Показания к проведению лечения
- Показанием к проведению лечения является установленный на основании клинической картины и лабораторных исследований диагноз урогенитального кандидоза.
- Выявление элементов Candida spp. при микроскопическом исследовании или культуральной идентификация Candida spp. при отсутствии воспалительных симптомов заболевания не является показанием для лечения, поскольку 10-20% женщин являются бессимптомными носителями Candida spp.
- Научными исследованиями, проведенными на основании принципов доказательной медицины, установлено, что частота рецидивов урогенитального кандидоза у женщин не зависит от проведенного профилактического лечения половых партнеров . При развитии у половых партнеров явлений кандидозного баланопостита и уретрита целесообразно проведение их обследования и при необходимости - лечения.
- клиническое выздоровление;
- нормализация лабораторных показателей (отсутствие элементов грибов и повышенного количества лейкоцитов при микроскопическом исследовании; отсутствие роста или значительное снижение концентрации грибов при культуральном исследовании отделяемого мочеполового тракта);
- предотвращение развития осложнений, связанных с беременностью, послеродовым периодом и выполнением инвазивных гинекологических процедур, неонатального кандидоза.
Общие замечания по терапии
- В связи с ростом устойчивости грибов рода Candida к системным антимикотическим препаратам, при лечении острого урогенитального кандидоза предпочтительнее назначать местнодействующие лекарственные средства и только при невозможности их использования - препараты системного действия. Эффективность однократного применения флуконазола 150 мг и местного (интравагинального) лечения сопоставимы.
- Кремы и суппозитории, используемые для лечения урогенитального кандидоза, изготовлены на масляной основе и могут повредить структуру латексных презервативов и диафрагм.
- Целесообразность применения влагалищных спринцеваний для лечения или снижения выраженности клинической симптоматики, а также вагинальных свечей с лактобактериями для нормализации состояния вагинального микроценоза не является доказанной, так как систематические обзоры, рандомизированные, контролируемые исследования, подтверждающие целесообразность их применения, отсутствуют.
Показания к госпитализации Отсутствуют.
Лечение кандидоза вульвы и вагины
- натамицин, вагинальные суппозитории 100 мг 1 раз в сутки в течение 6 дней или
- клотримазол, вагинальная таблетка 200 мг 1 раз в сутки перед сном в течение 3 дней или 100 мг 1 раз в сутки перед сном в течение 7 дней или
- клотримазол, крем 1% 5 г интравагинально 1 раз в сутки перед сном в течение 7-14 дней или
- итраконазол, вагинальная таблетка 200 мг 1 раз в сутки перед сном в течение 10 дней или
- миконазол, вагинальные суппозитории 100 мг 1 раз в сутки перед сном в течение 7 дней или
- бутоконазол, 2% крем 5 г интравагинально 1 раз в сутки перед сном однократно или
- флуконазол 150 мг перорально однократно или
- итраконазол 200 мг перорально 1 раз в день в течение 3 дней.
При наличии выраженных объективных симптомов кандидозного вульвовагинита рекомендовано увеличение длительности интравагинальной терапии препаратами группы азолов до 10-14 дней или увеличение дозы флуконазола: 150 мг перорально дважды с промежутком в 72 часа.
Лечение кандидозного баланопостита
- натамицин, 2% крем 1-2 раза в сутки на область поражения в течение 7 дней или
- клотримазол, 1% крем 2 раза в сутки на область поражения в течение 7 дней или
- флуконазол 150 мг перорально однократно или
- итраконазол 200 мг перорально 1 раз в день в течение 3 дней.
Лечение хронического рецидивирующего урогенитального кандидоза
Лечение хронического рецидивирующего УГК проводится в два этапа. Целью первого этапа является купирование рецидива заболевания. Для этого используются схемы лечения, указанные выше.
При хроническом рецидивирующем урогенитальном кандидозе, вызванном чувствительными к азолам Candida, рекомендовано применение местнодействующих азольных препаратов курсом до 14 дней или флуконазола: 150 мг перорально трижды с интервалами в 72 часа .
При выявлении С. non-albicans целесообразно лечение натамицином: 100 мг интравагинально 1 раз в сутки в течение 6-12 дней.
После достижения клинического и микробиологического эффекта рекомендуется второй этап терапии - поддерживающей, в течение 6 месяцев одним из препаратов:
- натамицин, вагинальные суппозитории 100 мг 1 раз в неделю или
- клотримазол, вагинальная таблетка 500 мг один раз в неделю или
- флуконазол 150 мг перорально 1 раз в неделю.
При развитии рецидивов заболевания после отмены поддерживающей терапии менее 4 раз в течение года лечение проводится по схемам терапии отдельного эпизода, если рецидивы развивались более 4 раз в год, следует возобновить курс поддерживающей терапии.
Применяют местнодействующие антимикотические средства.
- натамицин, вагинальные суппозитории 100 мг 1 раз в сутки в течение 3-6 дней (разрешен к применению с 1-го триместра беременности) или
- клотримазол, вагинальная таблетка 100 мг 1 раз в сутки перед сном в течение 7 дней (разрешен к применению со 2-го триместра беременности) или
- клотримазол, 1% крем 5 г 1 раз в сутки интравагинально перед сном в течение 7 дней (разрешен к применению со 2-го триместра беременности) .
- флуконазол 2 мг на 1 кг массы тела — суточная доза внутрь однократно.
Требования к результатам лечения
- клиническое выздоровление;
- нормализация микроскопической картины и показателей культурального исследования (отсутствие роста культуры грибов на питательной среде или снижение концентрации по сравнению с исходно высокой).
Установление излеченности рекомендуется проводить через 14 дней после окончания лечения.
Тактика при отсутствии эффекта от лечения
- Назначение иных препаратов или методик лечения.
- В случае УГК, резистентного к стандартной терапии, а также рецидивирующей формы УГК рекомендована видовая идентификация Candida, определение чувствительности к антимикотическим препаратам, а также проведение патогенетического лечения, направленного на исключение факторов, предрасполагающих к поддержанию хронического течения заболевания.
Имеются противопоказания.Проконсультируйтесь с врачом
Читайте также:


