Как лечить кандидозный вульвит у девочек


Симптомы вульвита доставляют сильный дискомфорт
Общая характеристика патологии
Воспаление наружных половых органов у девочек, не достигших пубертатного периода, встречается достаточно часто. Предрасполагающим фактором является отсутствие естественной микрофлоры влагалища, которая в норме устанавливается после полового созревания. Случаям острого воспаления половых органов отводят первое месте среди всех заболеваний интимной сферы. В процесс обычно вовлекаются малые и большие половые губы, затрагивается клитор, а эпицентр патологии локализуется в области входа во влагалище.
Нередко при вульвите у девочек определяется сопутствующее воспаление влагалища. В этом случае врачи говорят о вульвовагините.
Многие родители безразлично относятся к воспалениям наружных интимных органов у их дочерей, поскольку полагают, что отсутствие половой жизни является гарантией того, что заболевание не приведет к осложнениям. В действительности лечение вульвита должно выполняться обязательно. При отсутствии терапии патология переходит в хроническую стадию с периодическими обострениями. В будущем воспалительный процесс может стать причиной нарушения менструальной, репродуктивной и эндокринной функции.
Профилактические осмотры у гинеколога проводятся для девочек при поступлении в дошкольное и школьное учебное учреждение даже в том случае, если отсутствуют жалобы. Это позволяет провести профилактику заболеваний половых органов.
Классификация
Как выглядит вульвит визуально, зависит от того, что спровоцировало воспалительный процесс и в какой стадии он находится.
По характеру течения выделяют три типа воспаления:
- острое – характеризуется стремительным развитием и выраженной клинической картиной, длится 4 недели;
- подострое – сопровождается ослаблением силы клинических проявлений, в среднем протекает 3 месяца;
- хроническое – имеет слабо выраженные симптомы, может протекать длительно.
В соответствии с видом возбудителя заболевание делят на:
- инфекционное специфическое – спровоцировано микроорганизмами, которые в норме не должны присутствовать у человека;
- инфекционное неспецифическое – возникает под влиянием эндогенных и экзогенных факторов, стимулирующих рост числа условно-патогенных микроорганизмов;
- неинфекционное – спровоцировано аллергенами, инородными частицами, травмами.
Для назначения адекватной терапии необходимо точно определить, что стало провокатором заболевания и в какой стадии находится воспалительный процесс.

Причиной вульвита может стать грязный подгузник
Причины
Воспалительный процесс в половых органах у девочек до момента полового созревания возникает из-за увеличения колоний специфических и неспецифических микроорганизмов. В норме новорожденныая девочка имеет стерильное влагалище. Примерно через неделю в половых путях появляются условно-патогенные микроорганизмы, обычно не доставляющие никакого беспокойства. В первые годы жизни у детей женского пола практически отсутствует влагалищный секрет, а флора имеет нейтральную или слабощелочную реакцию.
Ближе к 10 годам, а у некоторых в 7–8 лет, происходит заселение влагалища лактобациллами. Этому способствует изменение гормонального фона. К моменту полового созревания во влагалище создается кислая среда, которая сдерживает рост условно-патогенных микроорганизмов.
Чаще всего острый вульвит развивается в результате распространения условно-патогенной микрофлоры, которую создают грибки, вирусы, бактерии и простейшие. Реже воспалительный процесс вызван специфическими микроорганизмами, в число которых входят хламидии, гонококки и различные палочки. Причиной инфицирования становится:
- пренебрежение правилами интимной гигиены;
- нарушение безопасной техники подмывания;
- длительное пребывание в грязном подгузнике;
- проникновение инородного тела в половые пути – пыли, грязи, травинок.
Вторичный воспалительный процесс является результатом эндокринных нарушений, аутоиммунных заболеваний, инфекции мочевыделительной и пищеварительной системы. Также у детей возникает аллергический вульвит, который может быть спровоцирован синтетическим нижним бельем, мылом, стиральным порошком. У девушек перед менструациями воспаление аллергического характера возникает при использовании прокладок из некачественного материала или средств интимной гигиены с отдушками. Детский организм довольно ранимый, и половые органы не исключение. Слизистая интимной области нежная и может легко травмироваться. Поэтому вызвать аллергическое или инфекционное воспаление могут даже частые подмывания и чрезмерное вытирание наружных половых органов полотенцем.
Анатомические особенности строения половых органов у девочек предрасполагают к развитию воспалительного процесса: преддверие влагалища близко расположено к анальному отверстию и уретре.
Признаки заболевания
Выраженность симптомов воспаления зависит от того, в какой стадии оно находится. Заболевание начинается с яркой клинической картины:
- повышение температуры тела;
- увеличение паховых лимфоузлов;
- ощущение зуда в области половых органов;
- жжение и дискомфорт во время мочеиспускания или при подмывании;
- отечность половых губ и клитора;
- появление небольших язв и трещин на половых органах.
По мере развития воспалительного процесса происходит ослабление симптомов. Если инфекция поражает влагалище, появляются характерные выделения. При грибковом воспалении они творожисто-белые. При росте колоний специфических возбудителей становятся зеленовато-желтыми и приобретают неприятный запах. При атопическом вульвовагините выделения прозрачные и обильные.
Если патология возникает у детей младшего возраста, они часто не могут правильно выразить свои жалобы. Мамам девочек необходимо знать, как выглядят характерные признаки воспаления интимной зоны. Поведение детей меняется следующим образом:
- повышается плаксивость;
- увеличиваются случаи беспричинной раздражительности;
- ухудшается сон;
- возникает боязнь проведения гигиенических процедур и походов в туалет;
- возникает резкий плач во время мочеиспускания;
- ребенок часто трогает половые органы или пытается их почесать.
Подострый и хронический воспалительный процесс протекает с менее выраженной клинической картиной. Однако при всех формах заболевания происходит визуальное изменение слизистой половых органов.

Вульвит у девочек занимает более 70% всех заболеваний интимной сферы
Диагностический минимум
Если мама замечает у дочери характерные признаки воспаления вульвы, лечение в домашних условиях проводить нельзя. Симптоматическая помощь и различные манипуляции могут заглушить признаки заболевания, в результате чего оно перейдет в хроническую форму. Перед тем как назначить терапию, врачи определяют, что спровоцировало патологию. Для этого назначается:
- визуальный осмотр наружных половых органов;
- соскоб со слизистых;
- вагиноскопия и вульвоскопия;
- бактериологическое исследование влагалищной микрофлоры;
- общий анализ крови;
- анализ мочи;
- анализ кала;
- аллергопробы.
На основании полученных результатов составляется индивидуальный план лечения и дальнейшей профилактики.
Методы решения проблемы
Схему терапии назначает детский гинеколог на основании провоцирующих факторов.
- При обнаружении роста колоний бактерий выполняется тест на чувствительность. Выписываются эффективные антибиотики широкого спектра действия. При назначении дозировки важно учитывать возраст девочки.
- Если в результате диагностики выявлена атопическая форма, назначаются антигистаминные средства. Также в терапии используются гормональные препараты для местного применения.
- Вирусные формы требуют лечения иммуномодуляторами с противовирусным действием. Препараты применяются перорально, местно и ректально.
- Если развитие подострого воспаления связано с грибковой инфекцией, требуется курс терапии антимикотическими препаратами.
Помимо традиционных методов, девочкам назначаются ванночки из отваров противовоспалительных трав. Рекомендуются смягчающие и регенерирующие мази. При необходимости выполняется санация влагалища. Атопический вульвит требует соблюдения диеты.
Кроме этого, надо уделить особое внимание нижнему белью, которое должно быть изготовлено из натуральных материалов. Во время терапии и после нее важно соблюдать интимную гигиену.
Неосложненные случаи вульвита позволяют использовать методики лечения в домашних условиях. Если заболевание осложняется, терапия проводится в стационаре.
Вывод
Основой профилактики вульвита у детей младшего возраста является ответственный подход к половому воспитанию. У женщин риск возникновения воспаления выше, поскольку они уже ведут половую жизнь. Мамы девочек должны рассказывать своим дочкам о правилах интимной гигиены, обеспечить их индивидуальными банными принадлежностями. Если появляются первые симптомы вульвита, необходимо показать ребенка педиатру или детскому гинекологу. Чем быстрее купировать очаг воспаления, тем меньше рисков для девочки в будущем.
Воспалительный процесс, затрагивающий исключительно наружные половые органы у женщин, вызываемый дрожжеподобными грибками Кандида, называется кандидозный вульвит. Патология встречается у детей, женщин репродуктивного органа, а также с наступлением климакса. Среди всех инфекционных патологий влагалища, данное заболевание находится на втором месте по заболеваемости. В большинстве случаев этиология обусловлена снижением иммунной системы, гормональным дисбалансом в организме.
Общее описание болезни

Что такое вульвовагинальный кандидоз? Вульва – это обширная область, которая охватывает преддверие влагалища, поверхность клитора, промежность, половые губы. Кандидозный вульвит является воспалением, которое протекает на слизистой оболочке наружных половых органов.
Чаще всего патология диагностируется у молодых девушек, несколько реже у женщин во время наступления менопаузы. Заболевание провоцируется ростом грибков, которые относятся к семейству Кандида. Насчитывается более 180 видов паразитов, и только некоторые из них несут угрозу для женского здоровья.
К сведению, самым распространенным возбудителем кандидозного вульвита является C.albicans.
Заболевание находится на втором месте по количеству обращений женщин к гинекологу. Опасности для жизни болезнь не представляет. Однако если женщина находится в интересном положении, существует угроза выкидыша в первом триместре беременности. Также увеличивается вероятность аномального внутриутробного развития в 2,5 раза.
Рецидив наблюдается только у 7% пациентов. Чаще всего он обусловлен несвоевременным обращением к доктору, либо неправильной схемой лечения.
В медицинской практике выделяют факторы, приводящие к развитию патологии:
- Длительный прием антибиотиков. Препараты негативно воздействуют не только на патогенные, но и полезные бактерии, вследствие чего нарушается полноценная микрофлора;
- Ухудшение деятельности иммунной системы. При ослаблении иммунного статуса условно-патогенные грибки активно размножаются. Не исключается вторичное инфицирование бактериями и вирусами;
- Сахарный диабет. На фоне постоянно высокой концентрации глюкозы в крови происходит снижение кислотности слизистой оболочки вульвы, что является благоприятным фактором для роста возбудителей;
- Несоблюдение правил гигиены. Кандидозный вульвит часто развивается у представительниц прекрасного пола, которые усердствуют спринцеванием, вследствие чего нарушается нормальный баланс микрофлоры;
- Ношение нижнего белья из синтетических материалов, использование ежедневных гигиенических прокладок;
- Инфекционные процессы в вульве или матки способны привести к развитию вульвовагинита;
- Несвоевременное либо неправильное лечение молочницы.
Грибковая инфекция может проявиться в ответ на применение гелей с химическими веществами, вагинальных свечей либо кремов. Микроорганизмы Кандида провоцируют возникновение гистаминовой реакции, что приводит к гиперемии, отечности и воспалению.
Формы кандидозного вульвита

В медицинской практике вульвовагинальный кандидоз подразделяется на формы, каждая из которых требует определенного лечения. По причине развития патология бывает вторичной либо первичной.
Например, девочки в подростковом возрасте и женщины пожилой возрастной группы подвержены первичному вульвиту. У девочек не до конца сформирована микрофлора влагалища, что приводит к ослаблению защиты наружных и внутренних половых органов. Как результат, пути к инфекции открыты.
Причиной развития в период менопаузы выступает изменение слизистой вульвы, она становится более тонкой и хрупкой, что в свою очередь снижает барьерные функции организма. У взрослых представительниц прекрасного пола гормональный фон находится в норме, поэтому они подвержены вторичной форме патологии, этиология которой базируется на проблемах с почками либо миндалинами.
Вульвовагинальный кандидоз имеет три формы течения:
- Носительство. Длительность – от нескольких суток до пары лет. Тревожных симптомов не наблюдается. Проблема обнаруживается исключительно посредством микроскопического исследования мазка.
- Острая форма. Продолжительность от 2 до 8 недель включительно. Характеризуется выраженными клиническими проявлениями. Отмечается жжение и зуд вульвы, выделения из влагалища. Симптоматика имеет свойство варьироваться в зависимости от водных процедур, полового акта, в ночное время, перед началом критических дней.
- Хронический кандидозный вульвит. Длительность – от двух месяцев и более. Симптомы стерты, порой вовсе наблюдается бессимптомное течение. Патология рецидивирует 5 раз в год, иногда больше.
Коварство болезни состоит в том, что она крайне легко преобразуется из острой в хроническую форму, соответственно, приобретает рецидивирующий характер.
Стоит знать: последствия запущенного грибкового вульвита могут быть плачевными – деформация внешних половых органов, образование рубцов. Не исключается бесплодие.
Кандидозный вульвит: симптомы и признаки
Изначально при патологии наблюдаются выделения из влагалища белесого цвета, имеющие специфический и неприятный запах. Постоянно присутствует зуд и жжение наружных половых органов. Наиболее ярко проявляется острое течение заболевания.
Симптоматика острой формы:
- Покраснение и отек половых губ, клитора;
- Возникновения язв и эрозий. Они могут мигрировать на паховые складки и внутреннюю поверхность бедер;
- Сильный суд и жжение. Обычно усиливаются перед менструацией;
- Увеличение чувствительности слизистой к воде, урине, прикосновениям и т.д.;
- Выделения с неприятным запахом, иногда творожистой консистенции;
- Болевые ощущения во время полового акта, либо сразу после секса;
- Психологические расстройства, раздражительность, беспричинная тревожность и нервозность;
- Увеличение температуры тела и лимфатических узлов в паховой области (редко).
Когда женщина своевременно не обращается в медицинское учреждение, со временем выраженность симптомов спадает. Многие полагают, что наступает излечение. Однако в действительности картина обратная. Болезнь переходит в хроническую форму. При ней симптомы умеренные, выделения более скудные, но зуд и жжение по-прежнему присутствуют.
Примечание: у взрослых женщин болезнь не вторгается во внутренние органы, а вот у девочек-подростков наоборот, способна распространяться внутрь.
Лечение кандидозного вульвита
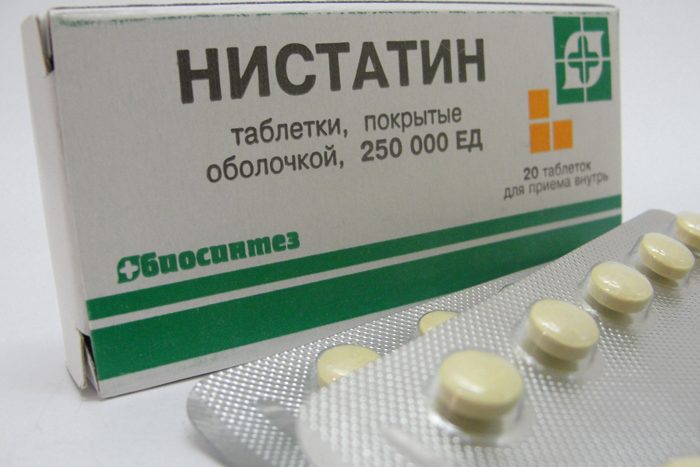
Чем лечить вульвовагинальный кандидоз расскажет доктор, после того как пациента сдаст необходимые анализы. По итогам лабораторных исследований прописывается схема лечения, делаются точные назначения. Лечить кандидозный вульвит необходимо комплексно. Современная гинекологическая практика предлагает сочетать общую и местную терапию. В первую очередь необходимо снизить интенсивность воспалительного процесса, убрать зуд и жжение, а также другие тревожные проявления.
Обязательно предварительно выявляют возбудителя патологии, определяют чувствительность к антибактериальным препаратам. Девочкам-подросткам во время лечения рекомендуется соблюдать постельный режим.
Женщины могут оставаться активными, однако на время терапевтического курса следует отказаться от интимных отношений. Так как высока вероятность травмирования воспаленной слизистой, имеется риск присоединения другого инфекционного процесса.
Назначают следующие лекарственные препараты:
- Противогрибковые средства как Нистатин, Амфотерицин, Флуконазол.
- Если кандидозный вульвит в легкой форме, то рекомендуется местное лечение. Применяют мази Низорал, Канизон, вагинальные суппозитории – Пимафуцин.
- Аскорбиновая кислота, никотиновая кислота, витамины группы В, иммуномодуляторы, биологически активные добавки для восполнения дефицита полезных компонентов.
Если в ходе диагностики были выявлены другие патологии – нарушение деятельности ЖКТ, паразитарные болезни и пр., то лечение совмещается с коррекцией сопутствующих заболеваний.
Важно: категорически запрещено расчесывать зудящие места – это может стать причиной вторичной инфекции, что усугубит течение кандидозного вульвита.
Облегчить зуд помогает сидячая ванночка на основе лекарственных трав – окопник аптечный, ромашка обыкновенная, череда и календула. Время манипуляции составляет 15-20 минут.
Меры профилактики
Нередко вульвовагинальный кандидоз возвращается снова и снова. Поэтому если патология имеется в анамнезе, рекомендуется соблюдать профилактические мероприятия, которые снизят развитие повторной болезни:
- Выбирать нижнее белье из натуральных тканей, которые не раздражают кожный покров;
- Нижнее белье должно соответствовать размеру, не стеснять движения;
- Соблюдение гигиенических правил, особенно во время менструации;
- Заменить простое мыло специализированными гелями для подмывания.
Необходимо внимательно следить за своим здоровьем, своевременно лечить инфекционные заболевания – ангина, половые инфекции, кариес, цистит и пр. Рекомендуется вести здоровый образ жизни, правильно питаться, укреплять состояние иммунной системы.
Кандидозный вульвит только на первый взгляд кажется не опасной болезнью. В действительности, он таит последствия, которые могут отразиться на дальнейшей жизни. Залог хорошего прогноза состоит в своевременном обращении к доктору.
Вульвит – воспаление инфекционного характера, которому подвержены женщины в любом возрасте. Данное заболевание входит в категорию наиболее частых причин обращения к гинекологу, занимая II место среди инфекций наружных половых органов. Все о кандидозном вульвите представлено в данном материале. 
Коротко об инфекции
Кандидозный вульвит – воспаление слизистых тканей больших и малых половых губ. Кандидозную этиологию заболевание приобретает, если протекает на фоне микозного поражения. Низкий иммунный статус провоцирует активное развитие грибков Candida, присутствующих в естественной микрофлоре влагалища, которые и становятся источником заболевания.
Кандидозный вульвит характерен для девочек и женщин фертильного или постклимактерического возраста. В зависимости от возрастной категории, заболевание имеет некоторые отличия:
- Первичный вульвит развивается у девочек и дам постклимактерического возраста.
– Первопричина – несоблюдение гигиены или микротравмы генитальной области.
– Первичному вульвиту у детей способствует слабый местный иммунитет, у пожилых женщин – сниженное количество эстрогенов, вызывающее истончение и повышенную уязвимость слизистых тканей; - Вторичный вульвит характерен для женщин фертильного возраста.
– Его источником становятся другие инфицированные органы.
– Поражение кандидозной инфекцией слизистых вульвы у беременных женщин может стать причиной выкидыша в первые месяцы беременности или источником инфицирования плода.
Причины
Глистные инвазии, инфицирование герпесом, дрожжевыми грибками, вирусами, стрептококком, стафилококком, гарденереллезом – основные провокаторы кандидозного поражения слизистой вульвы.
Распространению данной патологии также способствуют:
- пренебрежение гигиеной, вызывающее впоследствии появление опрелостей;
- ношение влажной, узкой или синтетической одежды в течение длительного периода;
- микротравмы, полученные во время использования тампонов или при половом акте;
- прием антибактериальных, иммунноугнетающих средств;
- гормональный дисбаланс или авитаминоз;
- воспалительные процессы, энтеробиоз, анемия, сахарный диабет;
- прохождение химиотерапии;
- аллергические реакции, вызванные отдушками, содержащимися в гигиенических средствах и порошках для стирки;
- наступление менопаузы.
Кроме того зону риска представляют мужские урогенитальные инфекции, вызванные Candida – кандидозный баланит, баланопостит, которые хотя и не относятся к недугам, передающимся половым путем, тем не менее, могут спровоцировать развитие грибковых возбудителей у женщин.
Возможные формы заболевания

Классифицируя кандидозный вульвит что это такое в зависимости от клинических проявлений, специалисты выделяют 3 формы:
- Переносчик возбудителя.
– Данное состояние не сопровождается какими–либо симптомами, указывающими на наличие инфекции, Candida диагностируют случайно, во время проведения микроскопического анализа. - Острая форма.
– Она сопровождается выраженной не специфической симптоматикой – зудящими ощущениями, влагалищными выделениями, обычно усиливающимися к ночи, после полового контакта или посещения бассейна.
– Продолжительность заболевания в острой форме – 8 недель, диагноз подтверждает анализом влагалищного мазка, в котором обнаруживаются увеличенное количество грибов Candida. - Хроническая форма.
– Основная опасность вульвита, поскольку он легко из острого переходит в хронический, если не лечится более 8 недель.
– На данной стадии происходит глубокое инфицирование слизистых тканей грибками.
– Сопровождается частыми рецидивами – свыше 3-5 раз в течение года.
– Проводимая симптоматическая терапия дает лишь временное облегчение.
Внимание! Обострение хронического вульвита чаще возникает перед месячными.
Симптоматическая картина

Для острого вульвита характерны неприятные симптомы, возникающие в слизистых оболочках вульвы:
- зуд, жжение;
- дурно пахнущие творожистые серо-белые выделения, иногда содержащие гнойные или кровянистые следы;
- гиперемия гениталий, их отечность;
- появление узелковой сыпи, эрозий и язв на слизистой.
Перечисленные симптомы могут сопровождаться увеличением паховых лимфоузлов и ухудшением самочувствия, проявляющегося повышением температуры, нервозностью, приступами раздражительности, нарушением сна, болезненными мочеиспусканиями.
Хронический кандидозный вульвит имеет практически те же проявление, что и острая форма, только выражены они более умеренно. Игнорирование симптомов кандидозного поражения слизистой вульвы способствует развитию осложнений репродуктивной системы:
- у девочек – к синехии, имбибиции, инфицированию влагалища и других внутренних органов, вызывая цистит, цервицит, вульвовагинит и другие заболевания, вплоть до бесплодия;
- у женщин – к возникновению хронических язв и рубцов после их заживания;
- в постклемактерический период – к атрофическому вульвиту, эрозии шейки матки, воспалительным процессам в мочеполовой системе.
Внимание! Рецидив вульвита, спровоцированного Candida инфекцией зафиксирован у 7% женщин, ранее перенесших данное заболевание.
Диагностика

Симптоматика кандидозного поражения вульвы схожа с проявлениями наиболее распространенных гинекологических недугов. Поэтому для точного диагностирования заболевания, требуется обязательно посетить гинекологический кабинет, где специалистом будет произведен визуальный осмотр и назначены исследования:
- крови – общий анализ;
- мочи – биохимический анализ;
- кала или соскоб, взятый в перианальной области – анализ назначается в основном для детей, с целью выявления инфицирования глистами;
- микрофлоры влагалища, взяв мазок на бактериологический анализ;
- кольпоскопию – осмотр влагалища с помощью кольпоскопа, позволяющий оценить внешний вид слизистой, выявить очаги поражения, взять мазок;
- диагностирование трихомонад, папилломавирусов, Candida;
- УЗИ.
Как лечить кандидозный вульвит, гинекологом определяется по итогам собранных результатов, при этом учитываются особенности самочувствия и возраста пациента.
Методы терапии

Комплексное лечение вульвита состоит из нескольких этапов:
- Устранение причин воспаления.
- Лечение симптомов.
- Лечение сопутствующих патологических состояний.
При острой форме заболевания, особенно девочкам, рекомендуется соблюдать постельный режим и специальную насыщенную белками диету, исключающую употребление жирной и сладкой пищи.
Тактика лечения недуга определяется в индивидуальном порядке, но обязательно предполагает прием:
- Системных антимикотиков – Флуконазол, Дифлюкан, Нистатин.
– Данные препараты принимаются курсом, в среднем на протяжении 3-7 дней, при тяжелых формах поражения, прием может быть продлен. - Местных противомикробных медпрепаратов – крем или суппозитории Полижинакс, Клотримазол, Макмирор, Пимафуцин, Нистатин.
– Могут также назначаться спринцевания с антисептическими средствами – Мирамистин, Хлорофиллипт, Хлоргексидин. - Иммуномодуляторов – Сироп эхинацеи, Имудон, пробиотик Бифидумбактерин, Линекс.
- Поливитаминов и антиоксидантных средств.
- Антисептическая обработка участков, пораженных сыпью, язвами.
Местное лечение зуда и жжения, вызванных кандидозной инфекцией производится с помощью анестезирующих мазей, компрессов с эвкалиптовым маслом или фурациллином, отеков – глюкокортикоидными кремами или мазями. Местная симптоматическая терапия может быть дополнена антигистаминами Кларитин, Цетиризин, Тавегил.
С нарушениями сна и нервозностью помогут справиться успокоительные медпрепараты Фитосед, Персен. Если кандидоз вульвы совпал с климактерическим периодом, дополнительно назначаются эстрогенсодержащие медпрепараты для местного и перорального приема.
Внимание! Самостоятельное лечение вульвита – частая причина усугубления недуга, появления осложнений или хронической формы. Лишь обращение за профессиональной гинекологической помощью и точное выполнение назначений – гарант быстрого и легкого выздоровления.
Заключение
Кандидозный вульвит, как и любое другое грибковое заболевание, проще предупредить, чем лечить. Для этого достаточно поддерживать гигиену, выбирать качественное белье, сократить до минимума количество факторов, провоцирующих заболевание. Заметив тревожные сигналы, свидетельствующие об инфекции – не оттягивать с визитом к гинекологу.
В нашей статье поговорим о воспалительном процессе в области половых органов у девочек, а именно — о вульвите.
Характеристики воспаления
Согласно данным Всемирной организации здравоохранения, каждый пятый человек в мире страдает хронической болью, а около 60 % хронических заболеваний сопровождается болью.
При незначительном расстройстве гениталий боль имеет острый, резкий характер, а при хроническом течении процесса ощущения могут и вовсе отсутствовать.
Поэтому при обращении маленьких пациентов врач обязательно выясняет историю заболевания, его начало, где локализуется боль и куда она распространяется. Выраженные болевые ощущения в области половых органов, а именно в клиторе, малых половых губах объясняется богатством нервных окончаний в данной области.
А вот воспалительные процессы влагалища малоболезненны, проявляются только чувством давления, жжения, а вот если в процесс вовлекается жировая клетчатка, то возникает резкая боль, особенно при прикосновении.
Зуд и жжение наружных половых органов также сопровождает воспаление половых органов.
Теперь остановимся поподробнее на воспалительном процессе наружных половых органов у детей, а именно на вульвите.
Вульвит у детей
Как было сказано выше, вульвит — это воспаление наружных половых органов (а именно — преддверия влагалища, малых и больших половых губ, клитора и наружной части уретры). По данным статистики, это заболевание встречается чаще у девочек от 1 года до 8 лет и составляет около 65 — 70 %. Следует отметить, что данная форма воспаления часто встречается с вагинитом и носит название вульвовагинита.
Причины вульвита
Вульвит у девочек может развиться по ряду причин.
К ним относят несколько факторов:
Таким образом причин, способствующих развитию воспалительного процесса наружных половых органов у девочки, большое количество, а это значит, что каждая маленькая принцесса находится в зоне риска. Это возлагает большую ответственность на родителей.
В зависимости от того, кто из них вызвал воспалительный процесс, различают специфический и неспецифический вульвит .
Симптомы заболевания при вульвите имеют все вышеперечисленные признаки, характерные для воспалительного процесса:
- Зуд и жжение в области наружных половых органов.
- Выделения из половых органов (которые мама может увидеть на трусиках ребёнка), их характер зависит от конкретного возбудителя. Так, если возбудителем является грибок, то выделения будут носить творожистый характер, если это кишечная палочка, то выделения будут зеленовато-жёлтыми с неприятным запахом фекалий, если причиной является стафилококк — вязкие и жёлтые, но в основном бели прозрачные.
- Болевой синдром, особенно усиливающийся при мочеиспускании.
- Краснота кожных покровов и слизистых оболочек, возможно образование язвочек в результате расчёсов.
Другие симптомы — отсутствие аппетита, нарушение сна, боль в животе, нарушение стула — могут наблюдаться, но крайне редко.
- острая форма характеризуется ярким началом, ярко выраженными симптомами. Длится острый вульвит до 1 месяца;
- подострая форма вульвита, характеризуется сменой периодов обострения и ремиссии, продолжительностью до 3 месяцев;
- хроническая форма вульвита характеризуется возможным отсутствием вышеперечисленных симптомов и лишь присутствием жжения при мочеиспускании, продолжительность более 3 месяцев.
Согласно возрастной категории, различают:
- вульвит младенческого возраста (от 0 до 12 месяцев);
- вульвит детского возраста (от 1 до 8 лет);
- вульвит в препубертате (от 8 лет и до наступления менархе);
- вульвит в пубертате (после наступления менархе).
Также бывает аллергический вульвит, развитие которого могут спровоцировать различные пищевые продукты (большое количество сладкого, цитрусовых), синтетическое бельё, химические вещества. При данной форме вульвита будут наблюдаться идентичные симптомы, возможно, менее выраженные, а также покраснение окружающих кожных покровов и слизистых оболочек.
Кандидозный вульвит развивается вследствие поражения вульвы грибками рода Candida. При этом виде вульвита основным признаком являются выделения из половых путей в виде творога. Заражение новорождённой чаще происходит при прохождении обсеменённых родовых путей матери, что говорит о том, что во время беременности необходимо проводить санацию вульвовагинитов любой этиологии.
Лечение данного вида вульвита проводится соответствующими препаратами, действующими на дрожжеподобные грибы. Также в комплексе можно использовать подмывание травяными настоями (ромашкой, календулой), которые прекрасно справляются с воспалением и снимают зуд.
А рецидивирующий вульвит, то есть повторяющееся неоднократно воспаление наружных половых органов, может приводить к развитию осложнений: сращению малых половых губ, появлению язв слизистых оболочек вследствие интенсивного зуда кожных покровов, вовлечение в воспалительный процесс мочевой системы с развитием цистита, уретрита.
Диагностика вульвита
В большинстве случаев при появлении вышеперечисленных жалоб мама с девочкой обращаются к педиатрам.
Диагностика основывается на осмотре маленькой пациентки, изучении ее истории жизни и начала заболевания и лабораторном обследовании.
Основным методом исследования, который позволяет выявить возбудителя воспаления, является микроскопическое исследование и бактериологический посев вагинального секрета на флору и чувствительность к антибиотикам.
В случае, если есть подозрение, что природа вульвита имеет специфический характер, то исследуется соскоб методом полимеразной цепной реакции. Кроме того, в обязательном порядке сдается общий анализ крови, мочи, посев мочи на флору и многие другие анализы, которые вам назначит детский гинеколог.
Лечение вульвита у девочек
Поговорим о том, как лечить вульвит у девочки. Главным в лечение вульвита у детей является устранение воспаления и подавление причины этого воспаления.
Терапия комплексная, включает:
- противовоспалительные ванночки с добавлением отваров ромашки, календулы, зверобоя. Для этого заливают 1 — 2 столовые ложки сухой травы 1 литром кипятка, настаивают, охлаждают, сцеживают и проводят сидячие ванночки по 3 — 5 минут;
- подмывание наружных половых органов антисептическими растворами (Фурацилин, Мирамистин);
- симптоматическая терапия, направленная на устранение зуда, жжения (антигистаминные препараты, противовоспалительные мази);
- в случае бактериальных вульвитов назначаются антибактериальные препараты. Если вульвит имеет грибковую природу, то противогрибковые препараты (Итраконазол, Флуконазол или местно Пимафуцин-крем, Клотримазол). Если причина трихомонады — Метронидазол, Тинидазол. Если вульвит развился в результате попадания инородного тела, то производится его удаление, а при глистных вульвитах, соответственно, противоглистная терапия;
- при аллергическом вульвите ограничивают употребление продуктов, вызывающих аллергию (цитрусовые, сладости, шоколад).
Кроме того, в комплексное лечение вульвитов обязательно включают:
- поливитамины (синтетические) или продукты, обогащённые витаминами;
- препараты, содержащие лактобактерии (Линекс, Бифиформ), с целью восстановления микрофлоры влагалища;
- повышение иммунных сил организма (прогулки на свежем воздухе, физические упражнения).
Линекс — это препарат, содержащий живые штаммы лактобактерий, удобен в применении у детей от 1 года. Выпускается в форме капсул, порошка.
В 100 граммах порошка содержится не менее 1*10*8 КОЕ. Но, следует отметить, что препарат широко назначается педиатрами и в младенческом возрасте.
Новорождённым и детям до 7 лет назначается по 1 пакетику в день, детям старше 7 лет — по 2 пакетика в день, можно в один приём. Длительность терапии составляет 30 дней, при необходимости курс повторяют.
Препарат свободно отпускается в аптеках без рецепта врача. Цена препарата составляет от 400 до 600 рублей за упаковку.
Бифиформ (беби, малыш, комплекс) — комплексный пробиотик, имеющий различные формы выпуска для разной возрастной категории — от новорождённых до взрослых.
- Бифиформ беби выпускается в виде суспензии (по 1 дозе 1 раз в день в течение 20 — 21 дней).
- Бифиформ малыш (форма выпуска — саше). Назначается детям от 1 до 3 лет по 1 саше 2 — 3 раза в день, старше 3 лет — по 2 саше 2 — 3 раза в день.
Препарат можно свободно приобрести в аптеках города, без рецепта доктора. Цена его составляет, в среднем, 350 рублей за упаковку.
Бифидумбактерин Форте — пробиотик 4 поколения. В одной дозе препарата содержится не менее 1*10*7 КОЕ. Форма выпуска препарата — порошок. Детишкам в возрасте до 6 месяцев назначается по 2,5 дозы 2 — 6 раз в сутки, детям в возрасте от 6 месяцев до 3 лет по 5 доз 1 — 2 раза в день, детям старше 3 лет по 10 доз 1 — 2 раза в день. Курс приёма препарата 2-3 недели, с повторами 2 — 3 раза в год.
Препарат отпускается без рецепта врача. Цена составляет около 130 рублей за 10 штук.
Меры профилактики вульвита у девочек и девушек
В настоящее время существует огромное количество информации для молодых родителей о том, как правильно проводить гигиену новорождённых и девочек старшего возраста.
Да-да, вы правильно поняли, именно на первом месте стоит гигиена малышей! Подмывать правильно девочку нужно тёплой проточной водой после каждого акта дефекации и перед сном! Водные процедуры после каждого похода в туалет вымывают напрочь всю микрофлору влагалища, делая её стерильной, а, значит, беззащитной перед патогенной флорой.
Снизить риск развития вульвита у девочек и девушек можно также, если прекратить носить синтетическое и облегающее бельё, своевременно менять гигиенические прокладки, памперсы и пелёнки по мере их загрязнения или каждые 4 часа.
Кроме того, имеет большое значение в профилактике развития воспаления наружных половых органов, да и не только, сбалансированное и полноценное питание детей, профилактика и своевременное лечение сопутствующих и хронических заболеваний, а также витаминизация.
Читайте также:


