Может ли чесотка быть только на пальцах рук
18 февраля 2017, 0:18 Эксперт статьи: Блинова Дарья Дмитриевна 0 929
Чесоточный клещ зачастую поражает руки. Выглядит чесотка на руках примерно так же, как и на любом другом участке тела. Чтобы заразиться, достаточно пожать руку больного человека или взяться за поручень в общественном транспорте, за который держался зараженный. При заражении, спустя неделю, на коже появляется зудящая сыпь. Если вовремя не начать лечение, болезнь распространится по всему телу и избавиться от нее будет сложно.
Что такое чесотка и как выглядит эта болезнь на руках?
Чесотка, прежде всего, поражает участки с тонкой, нежной кожей ― локтевые сгибы и область между пальцами.
После заражения на пораженных участках кожи возникает сыпь, особенно между пальцами, так как там кожа наиболее тонкая. Можно заметить наличие единичных или множественных папиллом с жидкостными включениями — это место внедрения клеща под кожу. Ходы зудня видны как бороздки, которые после отшелушивания кожи больше походят на царапины. На ощупь зараженные участки кожи рук плотные, отечные.
Причины заражения
Возникает чесотка у человека независимо от того, как часто он моет руки, и поразить болезнь способна любого. Чаще всего заражение происходит при длительном контакте с кожей зараженного человека, например, если держаться за руки или поле краткого рукопожатия. Как только клещ попал на кожу, он начинает прогрызать в ней ходы. После того, как зудень ушел в подкожный слой, его невозможно устранить, просто вымыв руки.
Можно заразиться после прикосновения к любым предметам, которых касался больной человек: поручни в общественном транспорте, перила в подъезде, любые предметы в жилом помещении, если болеет кто-то из членов семьи. Но бытовым путем заражение возникает реже, чем после непосредственного контакта, т. к. вне кожи человека зудень живет 2−3 дня, а затем погибает.
После контакта с больным человеком зудень переходит на кожный покров здорового человека. Инкубационный период чесотки в среднем составляет 1−2 недели, и зависит от возраста клеща. Если на руки попал взрослый чесоточный зудень, то сыпь, как признак его жизнедеятельности, может появиться спустя 2 часа. Наиболее длительный инкубационный срок составляет 14 дней.
Чесоточный клещ выносливый и живучий. Длительность жизни составляет около месяца. За это время зудень откладывает яйца, усугубляя симптоматику патологии. С ростом числа клещей болезнь прогрессирует, поражается большая площадь кожного покрова. Через 14 дней личинки зудня становятся взрослыми особями и также начинают откладывать яйца. Потому одной из главных особенностей борьбы с чесоткой является предупреждение развития патологии и устранение ее на начальной стадии.
Симптомы
Часто люди путают симптомы чесотки с аллергией и отказываются идти к доктору. Такое упрямство может привести к усугублению болезни и возникновению осложнений. Чтобы этого не случилось, при первых признаках или подозрениях на чесотку нужно обратиться к дерматологу. Признаками этой болезни являются:
- Сыпь. Чаще всего появляется на локтевых сгибах, на запястьях. Распространена чесотка между пальцами рук, из-за чего наличие сыпи в этой области стало определенным критерием в диагностике болезни. Сыпь может дополняться папулами с жидкостью внутри, мелкими царапинами, отеками, шелушением.
- Зуд. Высыпания на руках сильно чешутся, особенно после купания, вечером и ночью. Зуд может лишить сна и приносит моральный дискомфорт. Утром и в первой половине дня неприятные ощущения исчезают или становятся слабее. У пациентов возникает ощущение, словно под кожей что-то шевелится, кто-то ходит. По сути, так и есть, однако причиной зуда является аллергическая реакция организма на продукты жизнедеятельности подкожных клещей. Если сыпь чесать, то под ногтями останутся клещи и их яйца и произойдет самозаражение — из-под ногтей при прикосновении к другим частям тела болезнь распространится по всему кожному покрову.
- Расчесы. Если болезнь запущена, то со временем на месте высыпания из-за сильного зуда появляются расчесы. Они могут воспаляться, а если в ранки попадет инфекция, появляются гнойники. Без надлежащего лечения это может привести к заражению крови.
Человек, больной чесоткой, может заразить всех членов своей семьи.
Подтверждение диагноза
При наличии признаков чесотки или малейших подозрениях на эту болезнь нужно обязательно обратиться к дерматологу. Чтобы поставить диагноз, врачу достаточно провести осмотр пораженной кожи на руках и собрать анамнез. Бывают случаи, когда требуется проведение дополнительного исследования. Одной из методик постановки диагноза является соскоб. На сыпь наносят физраствор или масло, скальпелем счищают верхний, ороговевший слой кожи и изучают полученный материал под микроскопом. Это позволяет точно установить наличие чесотки, т. к. под микроскопом видны клещи и/или их яйца.

Только дерматолог подтвердит диагноз и назначит правильное лечение.
Еще один способ подтверждения диагноза ― окрашивание. Доктор фломастером закрашивает небольшой участок кожи с сыпью и возможными ходами клещей. Затем краску вытирают спиртом. При наличии чесотки ходы зудня четко видны, так как пораженная кожа сильнее впитывает краску. После подтверждения диагноза доктор назначает лечение, выписывает необходимые средства и указывает способ их применения.
Лечение и профилактика
Лечат чесотку на руках так же, как на любой другой части тела, с помощью специальных средств. Перед их применением рекомендуется помыть руки в горячей воде, чтобы устранить клещей с поверхности кожи и распарить ее. Основными средствами лечения чесотки на руках являются:
Чтобы предупредить возникновение чесотки, нужно избегать любых прямых контактов с незнакомыми людьми. Часто заражение происходит при половом контакте, потому нужно отказаться от беспорядочных половых связей. Паразит невосприимчив к мылу, заражение не зависит от частоты мытья рук. Рекомендуется не пользоваться чужой одеждой, перчатками. При появлении на руках зудящей сыпи нужно, не теряя времени, обратиться к врачу. Самостоятельные попытки устранить чесотку народными средствами усугубляют ситуацию и способствуют распространению паразитов по всему телу.
Большинство кожных заболеваний, передающихся контактным путем, имеют схожую симптоматику на начальных стадиях, поэтому их самостоятельное определение зачастую затруднено. Чесотка на руках, особенно у детей, начинается с мелкой сыпи и слабого зуда, поэтому ее путают с крапивницей, дерматитом, экземой и даже химическим ожогом, и из-за потерянного времени лечение становится сложным и длительным. Как распознать эту болезнь по первым признакам, что является источником ее появления и какие терапевтические меры предпринять?
Что такое чесотка на руках
Сильный свербеж на коже – еще не болезнь, поскольку он может быть спровоцирован аллергеном, перепадом погоды, стрессом. Чесотка же как заболевание является результатом деятельности чесоточного клеща (Sarcoptes scabiei), заражению которым может подвергнуться даже чистоплотный человек: соблюдение гигиены влияет только на течение болезни. Основным проявлением чесотки считаются мелкие высыпания, затрагивающие межпальцевую область, ладонь, однако это зависит от ее формы. Несколько важных фактов об этом заболевании:
- Заразиться могут лица обоих полов и всех возрастов, вспышки заболевания наблюдаются преимущественно в школах, детских садах, но передача чаще происходит в семьях ввиду более плотного контакта между людьми.
- Чесотка поражает не только руки, но поскольку они являются самой контактной зоной, болезнь начинается с них: после возбудитель может перейти на тело. Однако волосистую часть головы и лицо клещ затрагивает редко.
- Основная возрастная группа заражения чесоткой в России – юношеская; реже страдают дети школьного возраста.
Причины болезни
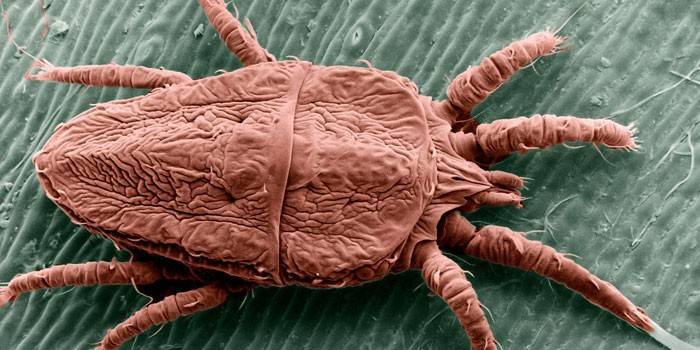
Возбудитель чесотки именуется чесоточным клещом. Активностью преимущественно отличается самка: ее размеры больше размеров самца (могут достигать 0,4 мм), и в проделанных между зернистым и роговым слоем эпидермиса ходах она откладывает свои яйца. После из них появляются личинки, которые быстро взрослеют и тоже начинают проявлять активность. Существует определенный набор факторов, стимулирующих заражение и развитие заболевания:
- Несоблюдение правил гигиены – нечистоплотные люди поражаются чесоточным клещом с большей частотой и передают патогенные микроорганизмы тоже с большей активностью.
- Пребывание в многолюдном коллективе – большая скученность (особенно в холодное время года) повышает шансы на длительное контактирование носителя клеща и здорового человека. Если же нахождение среди людей постоянное (интернаты, воинские части, общежития, детские дома), риск чесоточной эпидемии возрастает еще больше.
- Снижение иммунного ответа возбудителю – на фоне генетических особенностей организма, приема лекарственных препаратов, наличия ВИЧ-инфекции. Если иммунитет ослаблен, размножение клеща происходит бесконтрольно, но зачастую бессимптомно. Такой человек – носитель, не подозревающий о собственной опасности для окружающих.
- Нервное перенапряжение, стрессовые ситуации – вторичные факторы, провоцирующие снижение защитных сил организма.
Как можно заразиться чесоткой
Передача возбудителя происходит от человека к человеку, хотя известны случаи заражения через животных – это псевдосаркоптоз, который вызывает клещ рода Sarcopte. Основных же пути получения чесотки 2:
- Контактный – кожа к коже: происходит преимущественно в семье и детских учреждениях (садики, школы, кружки). Клещ может быть передан при половом акте, длительном пребывании в одной постели, частых контактах рук открытыми поверхностями кожи: контактный спорт, детские игры.
- Бытовой – через соприкосновение с предметами личного пользования. Особую опасность представляют полотенца, постельное белье, мочалки, однако частота передачи возбудителя таким способом ниже, чем контактным.
Высокую степень заразности чесотки врачи объясняют особенностями чесоточного клеща: он внедряется в кожу за 15-20 мин., после чего начинает проявлять активность. Существует еще несколько особенностей данного микроорганизма, которые нужно помнить для правильной первичной самостоятельной постановки диагноза:
- В России чесотка относится к группе сезонных заболеваний, поскольку самки чесоточного клеща максимально плодовиты осенью (период сентябрь-декабрь) и прохладную погоду переносят лучше жаркой. В регионах, где температурные перепады по временам года малозаметны, заражение не имеет сезонности.
- Основная активность клеща – в темное время суток, поэтому передача преимущественно происходит через постель и симптомы чесотки обостряются тоже вечером или ночью. За минуту клещ может передвинуться по коже на 2,5 см. Спаривание особей тоже происходит ночью.
- Во влажной среде патогенный микроорганизм живет до 5-ти дней, но если температура воздуха превышает 21 градус, спустя сутки (максимальный срок жизни – 36 ч.) он погибнет, а активность прекратит уже через несколько часов. Однако эти цифры актуальны только для пребывания клеща во внешней среде – не на коже.
Жизненный цикл чесоточного клеща
Спариваются возбудители чесотки на поверхности кожи, после чего самцы гибнут, а самки начинают формировать ходы в роговом слое эпидермиса (посредством растворения кератина особыми протеолитическими ферментами, содержащимися в слюне), чтобы оставить там яйца. За ночь откладывается до 4-х шт., а ход каждый вечер прорывается на 2-3 мм. Самцы, которые не приняли участия в оплодотворении самок, тоже занимаются формированием ходов (ответвлений от основного). Жизненный цикл клеща от состояния яйца выглядит так:
- Появление личинки происходит через 2 (максимум – 4) дня после отложения самкой яйца, и в эти же сутки она начинает проявлять активность, тоже формируя ходы, но только в верхнем слое эпидермиса.
- Спустя 4 дня личинка становится протонимфой, а после – телеонимфой (это происходит еще через 2-5 суток).
- Последующее развитие во взрослую особ происходит через 5 дней, поэтому суммарно на полное превращение личинки в готового к спариванию клеща уходит 1,5-2 недели.
Как выглядит чесотка на руках
Преимущественно заболевание поражает кисти – на запястья и выше, к локтевому сгибу, клещи переходят уже после активного размножения. Обильная сыпь в виде мелких розовых пузырьков, которые могут сразу начать собираться в группы, первоочередно формируется в межпальцевых складках. После наблюдается чесотка на ладонях (обе стороны). Выраженность симптоматики по мере проникновения возбудителя глубже растет, к сыпи добавляются разветвленные белые полосы, слегка поднимающиеся над уровнем кожи. Зуд усиливается, сыпь становится везикулярной или буллезной.
Инкубационный период типичной формы – до 6-ти недель, проявлять себя чесотка начинает с сыпи, локализующейся на кистях и сопровождающей кожным зудом. Неприятные ощущения усиливаются вечером и ночью (ввиду биологических особенностей возбудителя), по мере развития заболевания пораженные участки становятся крупнее, а зуд – более выраженным. Дополнительно к первичной симптоматике врачи относят:
- образование чесоточных ходов, постепенно разрастающихся – линии белесого цвета, в переднем конце темная точка;
- появление расчесов на фоне сильного зуда.
Все основные проявления заболевания являются реакцией организма на аллерген – продукты жизнедеятельности клеща, и на укусы. Главными симптомами, составляющими клиническую картину чесотки у взрослого, являются не только сыпь и зуд – можно заметить и:
- белесые линии клещевых ходов (в основном на суставных сгибах, боковых поверхностях пальцев), образующиеся после перитоннельной реакции организма хозяина;
- эритематозные папулы – узелки красного цвета, которые могут быть одиночными или собраны в группы;
- везикулярную сыпь – пузырьки с кровянистыми коростами и остающиеся от них струпья;
- буллезную сыпь – крупные (от 5 мм) пузырьки, собранные в группы;
- экскориации (расчесы) являются вторичным симптомом на фоне везикулов и папул;
- вторичные гнойничковые высыпания;
- дерматит – из-за постоянных механических повреждений кожи;
- пиодермии – присоединение стафилококковой или стрептококковой инфекции (дополняющим симптомом будут гнойные корки); может осложниться фурункулами, абсцессами, лимфаденитом, рожистым воспалением.
У грудного ребенка визуально симптоматика как при крапивнице – внимание на себя обращают волдыри ожогового типа, а клиническая картина сбивает курс в направлении мокнущей экземы, которую не удается вылечить. Основные характерные моменты:
- сыпь и чесоточные ходы затрагивают все тело и волосистую часть головы;
- чесотка между пальцами рук у детей младше 3-х лет почти не диагностируется;
- при обилии высыпаний на руках могут быть затронуты ногтевые пластины, которые утолщаются и становятся рыхлыми;
- нарушается сон из-за сильного зуда, ребенок часто плачет;
- за короткий срок у грудничков развивается сепсис.
Клинические виды
Типичная форма обладает симптоматикой, рассмотренной выше, а если на зонах расчесов образуются гнойничковые высыпания, это пиодермия – присоединение бактериальной инфекции. В редких случаях (не больше 7%) наблюдается появление круглых кожных уплотнений величиной до 2-х см: зачастую они затрагивают локти и всегда вызывают сильный зуд. Это узелковая чесотка или скабиозная лимфоплазия, которая спровоцирована аллергической реакцией организма на жизнедеятельность клещей (сами они в узлах отсутствуют). Отдельно выделяют нетипичные формы:
Диагностика
Обнаружение чесоточных ходов, где находятся клещи – то, на основе чего дерматолог при первичном осмотре уже может уверенно говорить о чесотке. Однако для уточнения ее вида и подбора правильного лечения нужно провести дополнительные исследования:
- Окраска кожи йодной настойкой – для проявления ходов (там, где краска оставит темные коричневые полосы).
- Разрыхление рогового слоя на чесоточном элемента молочной кислотой (40%-ной) в течение 5-ти мин. для взятия соскоба.
- Осмотр кожного покрова через видеодерматоскоп – альтернатива йодному окрашиванию.
- Микроскопия – тоже применяется для осмотра клещевых ходов.
- Взятие анализов крови на лейкоциты, СОЭ, альбумин.
Лечение
Терапевтическим мерам должны подвергаться все члены семьи, где есть больной чесоткой, и все члены коллектива, если в нем выявлено более 3-х случаев заболевания. Детей от посещения учебных учреждений отстраняют на 10 суток. Схема лечения составляется врачом, базируется на акарицидных препаратах и требует:
- подстричь ногти;
- втирать местные средства голыми руками (так препарат останется на кистях);
- держать лекарство на коже 8-12 ч;
- мытья только после окончания лечения и до его начала;
- использовать местные средства на ночь;
- при большом количестве очагов поражения обрабатывать лекарствами локальные зоны сыпи (не всю кожу);
- детям обязательно наносить лекарственные средства и на волосистую часть головы;
- если поражены половые органы, сексуальные контакты отменяются ввиду высокого риска присоединения венерических заболеваний.
По истечении 2-х недель с момента окончания лечения нужен повторный визит к дерматологу. Основным симптомом устранения заболевания является утихание зуда – он будет сохраняться около недели после окончания лечения, но постоянно идти на спад. Реинвазия возникает только на фоне рано завершенного терапевтического курса. Если прописанные врачом меры не дали результата (малоэффективно лечение только при норвежской разновидности), необходимо лечение в стационаре.

Медикаментозная борьба с чесоткой в России преимущественно предполагает назначение синтетических инсектицидов пиретроидов, но на фоне скабицидных лекарств обязательно используются и симптоматические средства. Врач может назначить антигистаминные, нестероидные и гормональные препараты. Основными лекарствами против чесотки являются:
Делать ставку на нетрадиционную медицину при борьбе с чесоточным клещом врачи не рекомендуют – все ее методы больше носят симптоматический характер, поэтому лучше их использовать в комплексной терапии. Самые эффективные:
- Масло лаванды – втирать несколько капель в кожу 2-3 р/день, затрагивая только пораженные места.
- Смесь тертого хозяйственного мыла и луковицы (2:1 по весу), прокипяченная и остуженная для застывания используется при принятии душа, но больше подходит для профилактики у членов семьи, где есть больной.
- По 1 ст. л. сала, тертого мыла и жидкого дегтя прогревают, смешивают, соединяют с 1 ст. л. серы и дают остыть. Используют как мазь локально на пораженные участки по вечерам в течение недели.
Профилактика
Чесоточный клещ имеет устойчивость к мылу и воде, регулярный прием душа не может являться серьезной профилактической мерой. Если зафиксирована эпидемиологическая ситуация, после контакта с зараженным нужна обработка кожи противоклещевыми средствами (преимущественно растворы). После перенесенного заболевания требуется дезинфекция вещей:
- прокипятить постельное белье и одежду в растворе соды;
- обработать вещи, с которыми вступал в контакт больной: стирка и противоклещевые спреи.
Чесотка на руках относится к числу паразитарных кожных заболеваний, которые отличаются высокой заразностью. Этот недуг сопровождает человечество на протяжении всего его существования и распространён абсолютно во всех уголках мира.

Болезнь может диагностироваться у пациентов абсолютно разной расовой принадлежности, возраста и пола, но наиболее часто поражает незащищённые слои населения с низким уровнем достатка, а также представителей народов, не обученных элементарным правилам личной гигиены.
Что такое чесотка на руках, и как она передаётся?
Возбудитель болезни – чесоточный клещ, который способен проникнуть под кожу человека уже через 20 минут после его попадания на её поверхность. Паразит имеет крошечные размеры, поэтому его практически невозможно рассмотреть невооруженным глазом. Он быстро передвигается в толще эпидермиса, где в ночное время роет ходы, предназначенные для откладывания яиц, из которых в недолгом времени должно появиться потомство.
Болезнь является очень заразной. Она передаётся бытовым и контактным путём, при прикосновении реципиента к участкам кожи больного человека. Инкубационный период недуга составляет около двух недель, когда на коже появляются характерные зудящие высыпания. Наиболее частая локализация болезни – руки, а именно их дистальные отделы (межпальцевые промежутки и пальцы).
Первые признаки и проявления чесотки на руках
Начальная стадия заболевания характеризуется развитием ряда патологических симптомов, которые представляют собой особую диагностическую ценность для врачей.
Установить диагноз чесотки на пальцах и других частей рук на ранних этапах специалисту позволяют:
- Появление паразитарных ходов в толще кожи. Их проделывает чесоточный клещ. Ходы имеют вид полоски белого цвета длиною 10-14 мм, немного возвышающейся над поверхностью эпидермального покрова.
- Ночной зуд. Самки клещей проявляют активность в тёмное время суток.
- Заражение сразу всех членов семьи или группы людей, которые пребывают между собой в непосредственном контакте.
- Зудящие ощущения в области возникновения ходов. Они сопровождаются расчёсами и формированием раневых поверхностей.
У детей чесотка протекает в более сложной форме, нежели у взрослых пациентов. Порой лечение недуга у ребёнка нуждается в высечении пораженных участков кожи вместе с клещами, так как консервативные методики не приносят желаемого терапевтического эффекта.
Если не чесотка, то какая тогда причина?
Даже опытные врачи, знающие, как выглядит чесотка у человека на руках, должны дифференцировать её от других кожных заболеваний, которые имеют схожую симптоматику. Зуд в области кистей и пальцев рук может сопровождать следующие недуги:
- Аллергия. При прямом контакте кожи человека с аллергеном на её поверхности возникает аллергическая реакция, одним из главных симптомов которой является зуд и высыпания. Подобный вариант течения недуга на руках носит название контактный дерматит и сопровождается развитием пузырьков с серозным наполнением, а также волдырей крупных размеров, появлением сухости эпидермального слоя и его жжением с покалываниями.
- Механическое воздействие. Нередко причиной зуда в области рук может являться механическая травма с повреждением целостности кожного покрова. Зудящие ощущения, как правило, возникают в результате присоединения к местам поражения микробных агентов, провоцирующих развитие местного воспаления тканей.
- Укусы насекомых. Очень часто причиной того, что у человека чешутся руки, становятся укусы насекомых, а особенно комаров и клещей. Отличить чесотку рук от данных поражений несложно, так как первая имеет ряд особенностей, свойственных именно чесоточному клещу.
- Дисгидротическая экзема. Это заболевание характерно для людей, склонных к аллергиям. Наиболее часто у пациентов диагностируется именно дисгидротическая экзема, которая определяется на коже рук и ног. Наряду с зудящими ощущениями в процессе развития недуга возникают пузырьки, наполненные прозрачным секретом, шелушение и красная, отёчная поверхность под высыпаниями.
- Псориаз. Данное заболевание кожи характеризуется активным делением клеток кожи и формированием на её поверхности специфических бляшек. Оно имеет аутоиммунную природу и протекает в хронической форме. Псориаз относится к числу неизлечимых болезней, проявления которых можно устранить лишь на время ремиссии. Помимо зуда, при псориазе возникают красные пятна на коже, склонные к слиянию и со временем покрывающиеся серыми чешуйками, а также отёки, дисфункция внутренних органов и тугоподвижность суставов.
- Сахарный диабет. Эруптивный ксантоматоз, который проявляется зудом кожных покровов, в большинстве клинических случаев является одним из первых проявлений сахарного диабета. Вместе с чесанием у пациентов с гипергликемией наблюдается появление жёлтого цвета высыпаний на коже рук, покраснение вокруг них и повышенный уровень холестерина в крови.
Кроме перечисленных воздействий, зуд кожи может быть спровоцирован рядом заболеваний внутренних органов, среди которых:
- неврологические расстройства, вызывающие расстройства гормональной регуляции всех процессов в организме;
- заболевания печени, сопровождающиеся застоем желчи;
- онкологические недуги, при которых зуд является результатов интоксикации;
- нарушения функции пищеварительного тракта со скоплением на его стенках огромного количества шлаков и разрушение нормальной микрофлоры кишечника;
- патологии лимфатической системы;
- гормональные изменения в работе тиреоидной железы.
Лечение медикаментами
Зная, как выглядит чесотка на руках, доктор без проблем сможет диагностировать данное заболевание и назначить его адекватное лечение.
Перед началом терапии специалисты рекомендуют больным людям выполнить следующие указания:
- начать лечение одновременно всем членам семьи, проживающим на одной жилой площади, независимо от того, появились ли у них симптомы зуда или нет;
- обязательно избавиться от длинных ногтей, так как в процессе расчесывания зудящих участков кожи под ними скапливается чесоточный клещв больших количествах, способный спровоцировать реинфицирование;
- ежедневно принимать душ с мочалкой и мылом, что способствует механическому удалению паразитов;
- провести дезинфицирование постельного белья и одежды.
В настоящее время существует не так много препаратов, с помощью которых следует лечить чесотку в области рук. Рассмотрим самые популярные средства:
- Серная мазь от чесотки на рукахпредставляет собой эффективный, а главное доступный вариант лечения кожного заболевания. Перед её использованием больной человек в обязательном порядке должен принять водные процедуры и обсохнуть. Средство следует наносить в вечернее время перед сном в течение пяти дней, после чего оценить результаты терапии. Если от чесоточного клеща не удалось полностью избавиться, курс подобного лечения может быть продлен еще на 5 дней.
- Самое популярное средство – Бензилбензоат натрия, выпускаемый в виде эмульсии или мази. Этот препарат следует наносить на кожу только после её тщательной очистки в душевой комнате. Лучше осуществлять процесс нанесения в вечернее время, так как ночью активность клещей повышается. Бензилбензоат натрия необходимо наносить на абсолютно сухую кожу и равномерно распределить по всей поверхности тела. Мазать нужно от шеи и в направлении конечностей. После того, как лекарственное средство полностью обсохнет, можно ложиться в постель. Как правило, чесотка на пальцахрук отступает уже после трёх дней применения препарата.
- Более современным препаратом от чесотки в области рук является Спрегаль в виде аэрозоля, который состоит из ядов, губительно действующих на кожных паразитов. Его огромное преимущество – возможность применения по отношению к новорожденным малышам и беременным женщинам. Средство необходимо распылять на кожу каждые 12 часов, удерживая баллончик на расстоянии 25-30 см от тела. В большинстве клинических случаев для излечения достаточно одной обработки, но при желании процедуру можно повторить.
- Если причиной зудящих ощущений в области пальцев и межпальцевых промежутков является аллергия, тогда врачи назначают пациенту антигистаминные препараты, гормональные мази или глюкокортикоиды общего действия. Устранить проявления аллергического дерматита позволяет приём Супрастина, Тавегила или Кларитина по 1-2 таблетки 2-3 раза в день на протяжении недели. Местно врачи рекомендуют наносить на поврежденные участки кожи рук тонким слоем кремы или мази на основе Преднизолона или Гидрокортизона курсами по 7-10 дней. В тяжёлых случаях назначают гормоны общего действия (Преднизолон) по 5 мг 4 раза в сутки на протяжении двух недель.
- Зуд – один из самых распространенных симптомов укусов насекомых. Для его лечения используют:
- Компрессы на основе спиртового раствора Димексида. Накладывать на 1-2 часа ежедневно перед сном.
- Примочки или смазывание кожи в местах укусов противовоспалительными мазями, гормональными гелями (Кремген, Гидрокортизон) несколько раз в день на протяжении недели.
- При множественных укусах и сильном зуде назначают антигистаминные препараты (Кларитин, Диазолин, Супрастин, Тавегил) по 1-2 таблетки дважды в день на протяжении 5-7 суток.
- При механических повреждениях успокоить зуд помогут противовоспалительные средства и антибиотики, в частности, Цефтриаксон, Азитромицин, дозировка и курс приёма зависят от характера травмы, распространения инфекции, индивидуальных особенностей организма и тому подобное. При ожогах эффективно устраняет зудящие ощущения аэрозоль Ампровизоль. Средство следует распылять над кожей, пока не исчезнут все патологические проявления её повреждения под воздействием высоких температур и солнечных лучей.
Народная медицина
Поскольку чесотка на руке относится к недугам, о которых было хорошо известно еще представителям древних народов, то к нашим временам дошло немало народных рецептов, позволяющих эффективно справиться с этим недугом. Лечение паразитарной болезни подручными средствами успешно реализуется путём использования дёгтя или серной мази, а также всевозможных отваров трав и эфирных масел.
Народные рецепты не только убывают чесоточных клещей, но и способствуют быстрой регенерации кожных покровов, существенному улучшении их состояния, устранению других дерматологических проблем.
К числу самых популярных средств народного лечения относят:
- смазывание поражённых участков тела мазью на основе чистотела (для приготовления следует взять 4 части чистотела и 1 часть вазелина) до полного исчезновения проявлений заболевания;
- нанесение на кожу средства из березового дёгтя (5 г березового дегтя, 10 г мыла, 10 г животного жира, 10 г серы) на протяжении недели с ежедневной сменой белья и принятием душа;
- обработка кожи отваром лука и чеснока, приготовленного путём кипячения компонентов на протяжении 30 минут на умеренном огне;
- мытьё кожи мылом, изготовленным из лука и чеснока, на протяжении времени, необходимого для полного угасания патологических симптомов.
Аллергические проявления можно устранить травяными отварами, которые в виде примочек или компрессов.
- Ванночки с отварами ромашки, календулы, коры дуба. Нужно взять столовую ложку сухих частей растения и залить её стаканом кипятка. После настаивания полученный отвар следует процедить и развести водой в соотношении 1:1. В целебной жидкости необходимо мочить руки около 5 минут, затем дать им обсохнуть и опять поместить в ванночку. Такие циклы нужно повторять на протяжении 30 минут дважды в день.
- Компрессы с морской солью и отваром череды. Последний готовится на водяной бане путём томления на медленном огне разведенных стаканом тёплой воды 20 г сухого растительного сырья. Готовый отвар череды следует прикладывать к поражённым участкам кожи несколько раз в день на протяжении недели.
Для устранения зуда в домашних условиях после укусов насекомых применяют:
- Травяной сбор, состоящий из коры дуба, листьев мяты перечной, зверобоя. Их следует взять в равных количествах и залить стаканом кипятка. Из полученного отвара делают компрессы дважды в день до исчезновения симптомов.
- Раствор соды. Для его приготовления понадобится чайная ложка основного вещества и стакан тёплой воды. Средством следует смазывать поражённые места дважды в сутки 3-5 дней, или пока зудящие ощущения не пройдут.
- Водный раствор нашатыря с водкой и одеколоном. Этим средством нужно протирать места укусов трижды в день.
При механических повреждениях справиться с зудом помогут:
- Ванна с добавлением морской соли.
- Примочки с отваром из сосновой хвои. Готовить путём выдерживания растения на водяной бане. Курс: прикладывать дважды в день (утром и вечером).
- Настой укропа обыкновенного. Запарить растение в 200 мл кипятка, затем промывать этим средством поврежденные участки кожи.
Чесотка на руках – это не только дискомфорт и зуд кожи по ночам. Данное заболевание без своевременного лечения способно трансформироваться в более сложные варианты своего течения, а чесоточные ходы инфицироваться в результате занесения в них инфекции самим больным человеком. При масштабных поражениях кожи на её поверхности начинают развиваться гнойные образования, склонные к кровотечениям и возникновению выраженных болевых ощущений. Заболевание следует лечить немедленно, так как оно быстро прогрессирует и распространяется, создавая условия для вспышки настоящей эпидемии недуга в регионах.

Практикующий врач
Специализация : Дерматовенерология
Читайте также:


